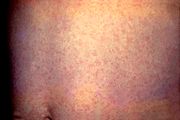
- Rubella
-
Klassifikation nach ICD-10 B06.0 Röteln mit neurologischen Komplikationen B26.8 Röteln mit sonstigen Komplikationen B26.9 Röteln ohne Komplikation ICD-10 online (WHO-Version 2006) Die Röteln (Rubella) sind eine hochansteckende Infektionskrankheit, die durch das Rötelnvirus ausgelöst wird und eine lebenslange Immunität hinterlässt. Deshalb zählen sie auch zu den Kinderkrankheiten. Rötelnviren befallen nur Menschen. Neben den typischen roten Hautflecken (Exanthem) können auch Fieber und Lymphknotenschwellungen auftreten. Gefürchtet ist eine Rötelninfektion während der Schwangerschaft, weil sie zu schweren Komplikationen (Rötelnembryofetopathie) mit ausgeprägten Fehlbildungen des Kindes und zu Fehlgeburten führen kann. Die Behandlung besteht in rein symptomatischen Maßnahmen (Linderung der Krankheitssymptome). Eine vorbeugende Lebendimpfung ist verfügbar.[1] [2]
Inhaltsverzeichnis
Verbreitung
Das Rötelnvirus ist – mit dem Menschen als einzigem Wirt – weltweit verbreitet. In Bevölkerungsgruppen mit einer niedrigen Durchimpfungsrate erfolgen 80–90 % der Infektionen im Kindesalter. Da eine Meldepflicht in Deutschland nur in den neuen Bundesländern besteht, kann die aktuelle Verbreitung nur hochgerechnet werden. Aus den in Deutschland gemeldeten Zahlen ergab sich für das Jahr 2003 eine Inzidenz von 0,33 Fällen pro 100.000 Einwohnern.[3] Das Europäische Zentrum für die Prävention und die Kontrolle von Krankheiten hat im Jahre 2005 aus 22 Ländern knapp 1500 Infektionen erfasst mit den höchsten Inzidenzen in Litauen (3,44/100.000) und den Niederlanden (2,23/100.000). Die durchschnittliche Inzidenz aller 22 Länder lag bei 0,51/100.000.[4] Bei Vorschuluntersuchungen in Deutschland von 2000 bis 2002 waren nur rund 86 % der Kinder geimpft. Die unvollständige Durchimpfung der Bevölkerung kann zu sporadischen und epidemischen Infektionen bei Kindern, Jugendlichen und auch Erwachsenen führen. Selektive Impfungen von jungen Mädchen und Frauen ab dem 13. Lebensjahr – bedingt durch die besondere Gefahr dieser Krankheit während einer Schwangerschaft – haben in der weiblichen Bevölkerung erreicht, dass die bei der natürlichen Durchseuchung noch bestehenden Immunitätslücken im jungen Erwachsenenalter zunehmend besser geschlossen wurden. Eine angeborene Rötelninfektion wurde 2006 lediglich einmal aus Thüringen, 2007 gar nicht gemeldet.[5] Allerdings geht das Robert-Koch-Institut von einer erheblichen Untererfassung aus, weil es Hinweise darauf gibt, dass nur erkennbar geschädigte Neugeborene untersucht und gemeldet werden. Wahrscheinlich entgehen Fälle mit erst später erkennbaren Folgen einer Rötelninfektion während der Schwangerschaft der Erfassung und Meldung.[3]
Weltweit dagegen wird von über 100.000 Kindern ausgegangen, die jedes Jahr mit einer Rötelnembryofetopathie geboren werden. [6]
Erreger
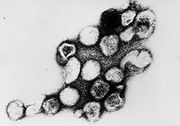 Rubellavirus (TEM-Aufnahme)
Rubellavirus (TEM-Aufnahme)- Hauptartikel: Rötelnvirus
Das Rötelnvirus ist das einzige Mitglied der Gattung Rubivirus und gehört zur Familie der Togaviridae, deren Mitglieder typischerweise eine einzelsträngige RNA mit positiver Polarität als Genom besitzen, das von einem ikosaedrischen Kapsid umgeben ist. Das RNA-Genom im Inneren des Kapsids hat eine Länge von ungefähr 9'757 Nukleotiden und kodiert für zwei nichtstrukturelle Proteine sowie drei strukturelle Proteine.[7] Das Kapsidprotein sowie die beiden Hüllproteine E1 und E2 machen die drei strukturellen Proteine aus.
Die kugelförmigen Viruspartikel der Togaviridae haben einen Durchmesser von 50 - 70 nm und sind von einer Lipidmembran (Virushülle) umgeben. In der Hülle sind als deutliche Spikes (Ausstülpungen) von 6 nm Höhe die Heterodimere der beiden viralen Hüllproteine E1 und E2 eingelagert.[8] Es existiert eine einheitliche Form der Oberflächenstruktur, also nur ein einziger Serotyp.[1]
Übertragung
Die Übertragung erfolgt durch eine Tröpfcheninfektion mit 50-prozentiger Kontagiosität. Die Inkubationszeit beträgt 14–21 Tage. Eine Woche vor bis eine Woche nach Ausbruch des Exanthems ist der Patient ansteckend.[1] Die Viren dringen über die Schleimhäute der oberen Atemwege ein und werden zunächst bevorzugt in lymphatischem Gewebe vermehrt. Anschließend erfolgt eine Ausschüttung in die Blutbahn (Virämie). Im Falle einer Schwangerschaft kann eine Übertragung des Virus über den Mutterkuchen (Plazenta) auf das ungeborene Kind erfolgen.[1]
Krankheitserscheinungen
Der Verlauf der Erkrankung ist von Mensch zu Mensch sehr unterschiedlich und nicht sehr spezifisch, das heißt leicht mit anderen fieberhaften Erkrankungen mit Hautausschlag verwechselbar. In etwa der Hälfte der Infektionen treten überhaupt keine Symptome auf (asymptomatischer Verlauf, stille Feiung).[1]
Typische Symptomatik
Nach der Inkubationszeit können sich zunächst im Gesicht gerötete, einzelstehende, leicht erhabene Flecken (Effloreszenzen) bilden, die sich auf den Rumpf und die Extremitäten ausbreiten. Diese bilden sich meist nach ein bis drei Tagen zurück. Begleitend tritt oft erhöhte Temperatur bis 39 °C auf. Hinzu kommen eventuell Kopf- und Gliederschmerzen, eine Lymphknotenschwellung an Hinterkopf, Nacken und hinter den Ohren sowie ein leichter Katarrh der oberen Luftwege und eine Bindehautentzündung[1].
Komplikationen
Seltene, mit zunehmendem Lebensalter des Patienten häufiger werdende Komplikationen, sind Gelenkentzündungen (Arthritis), eine Verringerung der Zahl der Blutplättchen (Thrombozytopenie) mit vermehrter Blutungsneigung oder eine Enzephalitis. Darüber hinaus kann es auch zu einer Bronchitis, einer Mittelohrentzündung oder einer Herzbeteiligung (Myo- und Perikarditis) kommen.[1]
Eine besondere Gefahr stellt jedoch eine Rötelninfektion während einer Schwangerschaft dar. In den ersten acht Wochen der Schwangerschaft führt eine Rötelninfektion in 90 % der Fälle zur Schädigung des Embryos. Mit fortschreitender Schwangerschaft sinkt das Risiko im mittleren Drittel der Schwangerschaft auf 25–30 %.[1] Mögliche Folgen einer Infektion des ungeborenen Kindes sind Spontanabort, Frühgeburt oder die klassische Kombination aus Fehlbildungen in Form von Herzfehlern (offener Ductus Botalli, Septumdefekte und Fallot-Tetralogie), Trübung der Linse der Augen (Katarakt) und Innenohrschwerhörigkeit. Dieses Vollbild, das auch Gregg-Syndrom genannt wird, entsteht bei Rötelninfektionen in der vierten Schwangerschaftswoche, wohingegen eine Infektion in der 20. Schwangerschaftswoche möglicherweise lediglich eine isolierte Taubheit auslöst.[1] Weitere in Frage kommende Schädigungen sind niedriges Geburtsgewicht, Blutungsneigung aufgrund verminderter Blutplättchenzahlen (Thrombozytopenische Purpura), Enzephalomeningitis, Leberentzündung, Vergrößerung von Leber und Milz, Herzmuskelentzündung (Myokarditis) oder verminderter Kopfumfang (Mikrozephalie)[1]. Daher gehört die Untersuchung auf Röteln zur Mutterschaftsvorsorge (siehe Röteln während der Schwangerschaft).
Untersuchung
Anders als bei anderen Kinderkrankheiten ist eine Diagnosestellung allein aufgrund der Krankheitszeichen immer unsicher. Röteln können mit anderen Infektionskrankheiten, die mit einem fleckigen Exanthem einhergehen, wie dem Drei-Tage-Fieber, Ringelröteln, Masern, Entero- oder Adenovirus-Infektionen, Mykoplasmen oder Scharlach verwechselt werden. Der direkte Nachweis des Rubellavirus in Rachenspülflüssigkeit, Urin oder anderen Sekreten ist in Speziallabors zwar grundsätzlich möglich, aber aufwändiger und in der Routinediagnostik nicht sinnvoll. Er ist speziellen Fragestellungen, beispielsweise bei angeborenen Infektionen vorbehalten.[1] Bei Nachweis einer solchen angeborenen Infektion besteht eine Meldepflicht (§ 7, Abs. 3 IfSG). Wenn wichtige Entscheidungen von der Diagnosestellung abhängen, beispielsweise bei Röteln-Verdacht bei einer Schwangeren, muss die Diagnose durch Untersuchung der Antikörper im Blut mittels Immunoassay (ELISA) gestellt werden. Dabei gilt ein positiver Nachweis von IgM-Antikörpern als Hinweis, aber noch nicht als Nachweis einer Infektion. Dieser Test kann nämlich beispielsweise durch Kreuzreaktionen mit Antikörpern gegen andere Viren auch falsch-positiv ausfallen. Die Bestätigung einer Rötelninfektion kann durch Nachweis von Antikörpern gegen Rubellaviren im Hämagglutinationshemmtest (HHT) erfolgen. Dabei muss in zwei aufeinanderfolgenden Blutproben im Abstand von 14 Tagen ein Anstieg der Antikörpermenge (des Titers) um mindestens das Vierfache gefunden werden[1]. Eine weitere Bestätigungsmethode besteht im Nachweis durch den Hämolyse-im-Gel-Test. Beim Neugeborenen ist der Nachweis von Röteln-IgM im Rahmen der STORCH-Serologie beweisend für eine während der Schwangerschaft erworbene Rötelninfektion. Bei möglicher oder gesicherter Röteln-Infektion einer Schwangeren kann durch Nachweis des Rubellavirus mittels Zellkultur oder Polymerase-Kettenreaktion (PCR) im Fruchtwasser oder im Material einer Chorionzottenbiopsie, ab der 22. Schwangerschaftswoche auch im Fetalblut eine vorgeburtliche (pränatale) Infektion diagnostiziert werden.
Behandlung
Da die Röteln eine Viruserkrankung sind, existiert keine ursächliche Behandlung. Die symptomatische Therapie muss sich auf fiebersenkende Mittel oder entzündungshemmende Schmerzmittel bei Gelenkbeteiligung beschränken.[9] Erkrankte beziehungsweise deren Eltern sollten auf die mögliche Gefahr für empfängliche Schwangere hingewiesen werden.
Kinder mit während der Schwangerschaft erworbenen Röteln (Rötelnembryofetopathie) benötigen entsprechend der Ausprägung eine umfassende Betreuung, gegebenenfalls einschließlich Augen- oder Herzoperationen, Hörgeräteversorgung und Förderung beispielsweise durch Logopädie und Krankengymnastik.[9]
Vorbeugung
Expositionsprophylaxe
Erkrankte sollen bis sieben Tage nach Ausbruch des Hautausschlags Gemeinschaftseinrichtungen wie Schule oder Kindergarten meiden und auch dem Arbeitsplatz fernbleiben. Im Krankenhaus müssen Patienten mit Röteln isoliert werden. Dies gilt auch für Kinder mit angeborener Röteln-Infektion für die ersten sechs Lebensmonate, zumindest solange nicht mehrere Viruskulturen aus Nasenrachensekret und Urin negativ waren.[9]
Postexpositionsprophylaxe
Eine postexpositionelle passive Impfung mit spezifischen Immunglobulinen bei Schwangeren ist innerhalb von 72 Stunden nach Röteln-Kontakt möglich [1], schützt aber keineswegs sicher vor einer Infektion[9]. Bei Röteln-Kontakt im ersten Drittel der Schwangerschaft, fehlender Impfung und negativem Antikörperstatus in der Vorgeschichte soll sofort ein Antikörpertest durchgeführt werden. Bei nachgewiesener Infektion sollte die Schwangere über die Möglichkeit von Abort, Totgeburt und das Fehlbildungsrisiko von 85 % aufgeklärt und ein Abbruch der Schwangerschaft diskutiert werden.[9]
Impfung
Gegenüberstellung der Komplikationen von Erkrankung mit Röteln und nach Impfung gegen Masern, Mumps und Röteln (MMR). (Adaptiert nach [10]) Symptom/Erkrankung Komplikationsrate
bei Röteln-ErkrankungKomplikationsrate
nach MMR-ImpfungGelenkbeschwerden
bei Frauen40 bis 70 %, anhaltend 12 bis 26 %, meist
kurz und schwachEnzephalitis 1/6000 0 Verminderung der Blutplättchen 1/3000 1/30 000 bis 1/50 000 Rötelnembryofetopathie bei
Infektion in der Schwangerschaft> 60% 0 Mit dem MMR-Impfstoff ist eine sichere Impfung gegen Masern, Mumps und Röteln verfügbar. In Deutschland wird sie durch die Ständige Impfkommission (STIKO) für alle Kinder ab dem zwölften Lebensmonat und alle Erwachsenen, bei denen keine IgG-Antikörper gegen Rötelnvirus nachweisbar sind (Seronegative), insbesondere bei Frauen, empfohlen (Impfkalender). Die Impfung vermittelt mit 95 % Effizienz eine lebenslange Immunität [2]. Über eine Wiederholungsimpfung, frühestens einen Monat nach erster Impfung, sollten Impflücken bei den verbliebenen 5 % geschlossen werden. In Österreich und der Schweiz sind die entsprechenden Impfempfehlungen gleichlautend.[11] [12] Weltweit ist die Rötelnimpfung in 125 Ländern Bestandteil nationaler Impfprogramme, darunter auf dem gesamten amerikanischen, australischen und europäischen Kontinent (Stand 2007).[13] In Afrika und weiten Teilen Asiens ist sie noch nicht allgemein verbreitet, was dazu führt, dass mehr als zwei Drittel eines weltweiten Geburtsjahrgangs keine Impfung erhalten.
Fieber und lokale Impfreaktionen wie Rötung, Schmerzen und Schwellungen an der Injektionsstelle können wie bei allen Impfungen vorkommen und sind als harmlose Nebenwirkungen zu betrachten. Da es sich bei der MMR-Impfung um eine Impfung mit einem abgeschwächten Lebendimpfstoff handelt, können in seltenen Fällen abgeschwächte Formen der drei Infektionskrankheiten entstehen. In der Folge können sich ähnliche Symptome wie bei den Infektionskrankheiten entwickeln (s. Tabelle). Diese Auswirkungen sind üblicherweise leichter und kurzfristiger Natur. Obwohl also bekannte Nebeneffekte existieren, überwiegen die Vorteile gegenüber einer „natürlichen“ Infektion bei Weitem. Weitere mögliche Nebenwirkungen wurden immer wieder kontrovers diskutiert. Der Artikel MMR-Impfstoff enthält hierzu detailliertere Informationen.
Geschichte
Bis ins 18. Jahrhundert hinein wurden die Röteln nicht von anderen fieberhaften und mit einem Hautausschlag einhergehenden Infektionskrankheiten abgegrenzt. Die ersten Beschreibungen der klinischen Erscheinungen werden den deutschen Ärzten de Bergan und Orlow zugeschrieben, weswegen sie im englischen Sprachgebrauch auch als German Measles Eingang fanden.[14] Bis in das 19. Jahrhundert hinein gab es viele Mutmaßungen über die Verwandtschaft zwischen den Röteln einerseits und den Masern oder Scharlach andererseits, bis wiederum ein deutscher Arzt, George de Maton, 1814 die Rötheln endgültig als eigenständiges Krankheitsbild beschrieb. Die englische Bezeichnung Rubella wurde 1864 vom britischen Militärarzt Henry Veale eingeführt.[14] Anschließend wurden sie lange Zeit als harmlose Kinderkrankheit ohne Bedeutung eingeordnet.[15] Erst 1938 belegten Hiro und Tasaka die virale Ursache der Erkrankung.[14] Schließlich beschrieb Norman McAlister Gregg 1941 erstmals die schwerwiegenden Missbildungen bei Neugeborenen, deren Mütter während der Schwangerschaft Röteln gehabt hatten. Dies war der Ausgangspunkt für zahlreiche Forschungen, die 1962 zur Isolierung des Röteln-Virus[16] führten und 1966 in der allgemeinen Anwendung eines Impfstoffes mündeten.[15]
Literatur
- Marre, Reinhard; Martens, Thomas; Trautmann, Matthias; Vaneck, Ernst: Klinische Infektologie. 1. Auflage. Urban & Fischer Verlag, München, Jena 2000
- Kayser, Fritz H.; Bienz, Kurt A.; Eckert, Johannes; Zinkernagel, Rolf M.: Medizinische Mikrobiologie: verstehen, lernen, nachschlagen. 9. Auflage. Thieme, Stuttgart, New York 1997
- Ocklitz, Hans W.; Mochmann, Hanspeter; Schneeweiß, Burkhard: Infektologie. 2. Auflage. VEB Verlag Volk und Gesundheit, Berlin 1977
Weblinks
- Röteln – Informationen des Robert Koch-Instituts
- Röteln, Rötelnembryopathie, Infektionskrankheiten, Impfung, Impfkalender – Informationsangebot der Bundeszentrale für gesundheitliche Aufklärung (BZgA)
Einzelnachweise
- ↑ a b c d e f g h i j k l m Robert Koch-Institut: Röteln (Rubella) RKI-Ratgeber Infektionskrankheiten – Merkblätter für Ärzte.
- ↑ a b Kapitel rubella. In: Epidemiology & Prevention of Vaccine-Preventable Diseases - „The Pink Book“, 9te Edition, Public Health Foundation
- ↑ a b RKI: Epidemiologisches Bulletin 35/2004 (Volltext online, pdf)
- ↑ European Center for Disease Control and Prevention
- ↑ RKI: Infektionsepidemiologisches Jahrbuch, Anhang Jahresstatistik nach Bundesland. (Volltext online, pdf)
- ↑ Robertson SE, Featherstone DA, Gacic-Dobo M, Hersh BS: Rubella and congenital rubella syndrome: global update. In: Rev. Panam. Salud Publica. 14, Nr. 5, November 2003, S. 306–15. PMID 14870758
- ↑ Dominguez G, Wang CY, Frey TK: Sequence of the genome RNA of rubella virus: evidence for genetic rearrangement during togavirus evolution. In: Virology. 177, Nr. 1, July 1990, S. 225–38. PMID 2353453
- ↑ Bardeletti G, Kessler N, Aymard-Henry M: Morphology, biochemical analysis and neuraminidase activity of rubella virus. In: Arch. Virol.. 49, Nr. 2-3, 1975, S. 175–86. PMID 1212096
- ↑ a b c d e Deutsche Gesellschaft für Pädiatrische Infektiologie e. V. (DGPI) (Hrsg.): Handbuch Infektionen bei Kindern und Jugendlichen. 4. Aufl. Futuramed, München 2003, ISBN 3-923599-90-0
- ↑ R.T. Chen: Vaccine risks: real, perceived and unknown. Vaccine 17/1999. S. 41–46
- ↑ Bundesministerium für Gesundheit, Familien und Jugend Österreichs (pdf)
- ↑ Schweizer Impfplan 2008, pdf
- ↑ WHO | Rubella and Congenital Rubella Syndrome (CRS). Abgerufen am 25. November 2008.
- ↑ a b c Lee JY, Bowden DS: Rubella virus replication and links to teratogenicity. In: Clin. Microbiol. Rev.. 13, Nr. 4, October 2000, S. 571–87. PMID 11023958
- ↑ a b Max Micoud: Die ansteckenden Krankheiten: Klinische Beobachtung. In: Illustrierte Geschichte der Medizin, S. 4464 (vgl. GdMed Bd. 4, S. 2229) 1986
- ↑ Paul A. L. Lancaster: Gregg, Sir Norman McAlister (1892–1966) In: Australian Dictionary of Biography 1996; 14:325-327
Wikimedia Foundation.
Schlagen Sie auch in anderen Wörterbüchern nach:
rubella — u*bel la, n. [NL., fr. L. rubellus reddish.] (Med.) An acute but mild viral infection characterized by a dusky red cutaneous eruption resembling that of measles, but attended by only mild respiratory problems or fever; called also {German… … The Collaborative International Dictionary of English
rubella — German measles, 1883, Modern Latin, lit. rash, from neuter plural of L. rubellus reddish, dim. of ruber red (see RED (Cf. red)) … Etymology dictionary
rubella — ► NOUN ▪ a contagious disease transmitted by a virus and with symptoms like mild measles; German measles. ORIGIN Latin, reddish things … English terms dictionary
rubella — [ro͞o bel′ə] n. [ModL, neut. pl. of L rubellus, reddish < ruber,RED] a mild, infectious, communicable viral disease, characterized by swollen glands, esp. of the back of the head and neck, and small red spots on the skin; German measles … English World dictionary
Rubella — eMedicine2|derm|259 MeshID = D012409Rubella, commonly known as German measles, is a disease caused by Rubella virus. The name is derived from the Latin, meaning little red . Rubella is also known as German measles because the disease was first… … Wikipedia
rubella — /rooh bel euh/, n. Pathol. a usually mild contagious viral disease characterized by fever, mild upper respiratory congestion, and a fine red rash lasting a few days: if contracted by a woman during early pregnancy, it may cause serious damage to… … Universalium
Rubella — Virus de la rubéole … Wikipédia en Français
rubella — An acute but mild exanthematous disease caused by r. virus (Rubivirus family Togaviridae), with enlargement of lymph node s, but usually with little fever or constitutional reaction; a high incidence … Medical dictionary
rubella — Measles Mea sles, n.; pl. in form, but used as singular in senses 1, 2, & 3. [D. mazelen; akin to G. masern, pl., and E. mazer, and orig. meaning, little spots. See {Mazer}.] [1913 Webster] 1. (Med.) A contagious viral febrile disorder commencing … The Collaborative International Dictionary of English
rubella — A moderately contagious skin disease that occurs primarily in children 5 to 9 years of age that is caused by the rubella virus, which is acquired by droplet inhalation into the respiratory system; German measles … Dictionary of microbiology