- Senilität
-
Klassifikation nach ICD-10 F00.0 Demenz bei Alzheimer-Krankheit F01.0 Vaskuläre Demenz F02.0 Demenz bei anderenorts klassifizierten Krankheiten F03.0 Nicht näher bezeichnete Demenz ICD-10 online (WHO-Version 2006) Eine Demenz (lat. dementia „ohne Geist“) ist ein Defizit in kognitiven, emotionalen und sozialen Fähigkeiten, die zu einer Beeinträchtigung von sozialen und beruflichen Funktionen führt und fast immer, aber nicht ausschließlich mit einer diagnostizierbaren Erkrankung des Gehirns einhergeht. Vor allem ist das Kurzzeitgedächtnis, ferner das Denkvermögen, die Sprache und die Motorik, nur bei einigen Formen auch die Persönlichkeitsstruktur betroffen. Maßgeblich ist der Verlust bereits erworbener Fähigkeiten im Unterschied zur angeborenen Minderbegabung (Oligophrenie). Heute sind verschiedene, aber nicht alle Ursachen von Demenzen geklärt, und einige Formen können in einem gewissen Umfang behandelt werden, d.h. die Symptome können im Anfangsstadium einer Demenz verzögert werden. Die am häufigsten auftretende Form der Demenz, aber bei weitem nicht die einzige, ist die Alzheimer-Krankheit. Eine Demenz kann auf ganz verschiedenen Ursachen beruhen, für die Therapie ist die Klärung dieser Unterscheidungsmerkmale sehr wichtig.
Inhaltsverzeichnis
Definition
Die diagnostischen Kriterien für eine Demenz beinhalten Kombinationen von Defiziten in kognitiven, emotionalen und sozialen Fähigkeiten, die zu einer Beeinträchtigung von sozialen und beruflichen Funktionen führen. Als Leitsymptom gilt die Gedächtnisstörung. Am Anfang der Erkrankung stehen Störungen des Kurzzeitgedächtnisses und der Merkfähigkeit, in ihrem weiteren Verlauf verschwinden auch bereits eingeprägte Inhalte des Langzeitgedächtnisses, so dass die Betroffenen zunehmend die während ihres Lebens erworbenen Fähigkeiten und Fertigkeiten verlieren.
Definition der Demenz nach ICD 10
Demenz (ICD-10-Code F00-F03) ist ein Syndrom als Folge einer meist chronischen oder fortschreitenden Krankheit des Gehirns mit Störung vieler höherer kortikaler Funktionen, einschließlich Gedächtnis, Denken, Orientierung, Auffassung, Rechnen, Lernfähigkeit, Sprache, Sprechen und Urteilsvermögen im Sinne der Fähigkeit zur Entscheidung. Das Bewusstsein ist nicht getrübt. Für die Diagnose einer Demenz müssen die Symptome nach ICD über mindestens sechs Monate bestanden haben. Die Sinne (Sinnesorgane, Wahrnehmung) funktionieren im für die Person üblichen Rahmen. Gewöhnlich begleiten Veränderungen der emotionalen Kontrolle, der Affektlage, des Sozialverhaltens oder der Motivation die kognitiven Beeinträchtigungen; gelegentlich treten diese Syndrome auch eher auf. Sie kommen bei Alzheimer-Krankheit, Gefäßerkrankungen des Gehirns und anderen Zustandsbildern vor, die primär oder sekundär das Gehirn und die Neuronen betreffen.
Definition der Demenz im DSM-IV
Die kognitiven Defizite verursachen eine signifikante Beeinträchtigung der sozialen und beruflichen Funktionen und stellen eine deutliche Verschlechterung gegenüber einem früheren Leistungsniveau dar. Sie treten nicht im Rahmen einer rasch einsetzenden Bewusstseinstrübung oder eines Delirs auf. Zur Beeinträchtigung des Gedächtnisses muss noch mindestens eine der folgenden Störungen hinzu kommen:
- Aphasie: Störung der Sprache
- Apraxie: beeinträchtigte Fähigkeit, motorische Aktivitäten auszuführen
- Agnosie: Unfähigkeit, Gegenstände zu identifizieren bzw. wieder zu erkennen
- Störung der Exekutivfunktionen, d.h. Planen, Organisieren, Einhalten einer Reihenfolge
Häufigkeit
Nach der Berliner Altersstudie (1996) steigt die Zahl der Menschen mit Demenz nach Altersgruppen aufgeschlüsselt folgendermaßen an:
-
Altersgruppe Anteil
Demenzerkrankter65- bis 69-Jährige 1,2 % 70- bis 74-Jährige 2,8 % 75- bis 79-Jährige 6,0 % 80- bis 84-Jährige 13,3 % 85- bis 89-Jährige 23,9 % über 90-Jährige 34,6 %
Es ist davon auszugehen, dass bisher bei über der Hälfte aller Senioren (älter als 65 Jahre) im allgemeinärztlichen Patientengut mit vorhandener Demenz nie eine solche Diagnose gestellt wurde.[1]
Risikofaktoren
Hauptrisikofaktor für eine Demenz ist das Lebensalter. Das Überwiegen des weiblichen Geschlechts ist wahrscheinlich vor allem in der einige Jahre höheren Lebenserwartung von Frauen begründet. Depressionen werden als Risikofaktor für die Entwicklung einer Demenz angesehen. Sie treten vor allem in frühen Demenzstadien gehäuft auf und können einer Demenz auch vorausgehen.
Ursachen
Die häufigste Form einer Demenz ist die Alzheimer-Krankheit. Die zweithäufigste Ursache mit zirka 20 Prozent ist die gefäßbedingte Demenz (Vaskuläre Demenz) . Aber auch bei zahlreichen anderen, vor allem im Alter auftretenden Erkrankungen des Gehirns kann es sukzessiv zum Auftreten einer sog. sekundären Demenz kommen, zum Beispiel bei der Lewy-Körperchen-Erkrankung (= Lewy-Körperchen-Demenz) oder der Lobäratrophie (= frontotemporale Demenz, siehe auch Morbus Pick), auch beim Parkinson-Syndrom (bei dem es sich wahrscheinlich um eine Form der Lewy-Body-Demenz handelt); bei Parkinsonpatienten treten aber auch demenzielle Erscheinungen auf, die auf einer jahrelangen Parkinson-Medikation beruhen.
Aus neuropathologischen Untersuchungen ist bekannt, dass die ersten Demenz-typischen Veränderungen im Gehirngewebe bereits im jungen Erwachsenenalter auftreten und mit zunehmendem Lebensalter stetig zunehmen. Zur Demenz kommt es erst, wenn ein großer Teil der Gehirnzellen zerstört ist.
Seltene Demenz-Ursachen sind Infektionskrankheiten wie HIV oder die Syphilis, die Creutzfeldt-Jakob-Krankheit, Normaldruckhydrocephalus, Stoffwechselstörungen wie der Vitamin B12-Mangel, die Schilddrüsenunterfunktion, chronisches Nierenversagen[2][3] oder der Morbus Wilson, oder auch seltenere neurodegenerative Erkrankungen wie beispielsweise die Chorea Huntington.
Tabelle: Häufigste Ursachen der Demenz
Alzheimer-Krankheit ca. 50-60 % Vaskuläre Demenz ca. 20 % Mischform beider o.g. ca. 15 % (Zahlen aktuell August 2005)
Sekundäre Demenzen (Angaben, Zahlen nicht aktuell geprüft!):
Lewy-Körperchen-Erkrankung und Parkinson-Syndrom ca. 10–20 % Frontotemporale Demenz ca. 5–10 % Andere < 5 % Die Angaben sind Schätzungen, da die Zuordnung im Einzelfall schwierig bis unmöglich ist und Mischformen häufig sind. Zahlen aus den 90er Jahren.
Nach neuen wissenschaftlichen Erkenntnissen Göttinger Forscher sind Ursache für Demenzerkrankungen evtl. nicht der Tod von Nervenzellen, wie bisher angenommen, sondern Störungen an Nervenzell-Kommunikationsknotenpunkten. Der Göttinger Neuropathologe Walter Schulz-Schaeffer und sein Kollege, der Biochemiker Michael Kramer, wollen herausgefunden haben, dass die Zellen zunächst nicht untergehen, sondern nur in ihrer Funktion gestört sind.[4]
Diagnostik
Das etablierte bildgebende Verfahren zur Diagnose und Differentialdiagnose der Demenz ist die PET mit FDG [5]. Damit lassen sich auch schon in Frühstadien Orte im Gehirn mit vermindertem Glucosestoffwechsel nachweisen und so eine Demenz vom Alzheimertyp oder eine frontotemporale Demenz (Morbus Pick) nachweisen. Demenzen durch Depressionen zeigen ein normales Aktivitätsmuster im PET. Zur Diagnose von Demenzen, die mit extrapyramidal motorischen Störungen einhergehen, wird die Szintigraphie mit J123 beta-CIT oder DAT-Scan, die J123-IBZM Szintigraphie und die PET mit L-Dopa eingesetzt. Damit kann ein Morbus Parkinson, die Multisystematrophie, eine progressive supranukleäre Blickparese und ein essentieller Tremor abgegrenzt werden. Wichtige Hinweise zur Differentialdiagnose und zur Auswahl der bildgebenden Untersuchungsverfahren liefert die Krankengeschichte, wobei besonders die Angaben der Bezugspersonen zu berücksichtigen sind. Dem Betroffenen selbst fallen seine Gedächtnisstörungen oft nicht auf und/oder man kann kurzfristig bei Terminen in Hochform sein (bekanntes Phänomen bei Arztbesuchen). Andererseits ist es auch möglich, dass er seine Gedächtnisstörungen im Rahmen einer depressiven Verstimmung überschätzt. Technische Untersuchungen wie beispielsweise die Kernspintomografie oder Computertomografie des Kopfes oder die Elektroenzephalografie sind vor allem zur Differenzierung von anderen Gehirnerkrankungen sinnvoll. Um keine behandelbare Ursache zu übersehen, sollten zumindest die folgenden Blutuntersuchungen vorliegen: Blutbild, Vitamin B12-Spiegel, Blutzucker, Leberwerte, Nierenwerte, Elektrolyte, Schilddrüsenhormone, CRP.
Hilfreich zur Erhärtung eines ersten Verdachtes und auch zur Überprüfung des Fortschreitens einer Demenz sind neben der Krankengeschichte zunächst einfache psychometrische Testverfahren wie der MMSE = Mini-Mental State Examination, der Uhrentest oder der DemTect. Solche einfachen und schnell durchführbaren Tests können dann auch zu Verlaufsuntersuchungen eingesetzt werden, zum Beispiel, um das Ansprechen auf Medikamente oder Therapieverfahren zu überprüfen.
Differentialdiagnostik
Manche psychischen und neurologischen Störungen können leicht mit einer Demenz verwechselt werden, z. B. folgende:
- Depression
- Einfache „Altersvergesslichkeit“
- Verweigerung und Vermeidungsverhalten
- Deprivationserscheinungen bzw. Hospitalismus mit Regression (z. B. in Altersheimen)
- Leichte kognitive Störung des Alters (unter der Chiffre ICD-10 F06 Organische psychische Störungen)
- Mangel an Vitaminen und Mineralien (z. B. Vitamin B12, Perniziöse Anämie)
- Schlaganfall
- Gehirntumore
- Störungen des Stoffwechsels (beispielsweise Unterzuckerung bei Diabetikern, Entgleisungen des Nierenstoffwechsels etc.)
- Neurologische Störungen wie etwa das Apallische Syndrom, das Wachkoma, das Locked-in-Syndrom und der akinetische Mutismus
- Delir
- Geistige Behinderung
- Psychose und Wahn (z. B. Schizophrenie, Manie und psychotische Depression)
- Schwerer Autismus (Kanner-Syndrom) mit Mutismus
- Einfacher Mutismus
- Einfache Aphasie
- Flüssigkeitsmangel (Exsikkose)
Symptome
Im Vorfeld einer Demenz sind oft psychische Störungen zu beobachten, die häufig kaum von denen einer Depression unterschieden werden können, wie zum Beispiel Verlust von Interessen und Eigeninitiative, Reizbarkeit, Gefühl der Überforderung, Verlust der affektiven Schwingungsfähigkeit, depressive Verstimmungen.
Leitsymptom aller Demenz-Erkrankungen ist die Störung des Gedächtnisses, vor allem des Kurzzeitgedächtnisses. Die Vergesslichkeit ist zunächst etwas Normales. Oft ist zumindest in den Anfangsstadien die äußere Fassade der Person dabei gut erhalten, so dass die Gedächtnisstörungen im oberflächlichen Kontakt sehr gut überspielt werden können. Dies gelingt besonders gut den Menschen, die ihr Leben lang viele soziale Kontakte hatten - der verbindliche Umgangston ersetzt streckenweise den Inhalt der Botschaft (Kommunikation).
Später verlieren sich länger zurück liegende Gedächtnisinhalte. Wenn die Demenz fortschreitet, treten auch andere Störungen der Hirnfunktion hinzu, wie zum Beispiel Wortfindungsstörungen, Rechenstörungen und Störungen der Raumwahrnehmung, so dass sich die Betroffenen häufig verlaufen, besonders wenn in der ihnen über Jahrzehnte geläufigen Umgebung bauliche Veränderungen stattfinden.
Demenz-Kranke verlieren ihre Eigeninitiative. Sie vernachlässigen ihre früheren Hobbys, ihre Körperpflege und das Aufräumen ihrer Wohnung. Schließlich sind sie nicht mehr in der Lage, sich ausreichend zu ernähren. Sie haben keinen Antrieb zum Essen, verlieren das Hungergefühl und vergessen schließlich, die Nahrung zu kauen und herunter zu schlucken. Sie magern ab und werden anfällig für internistische Erkrankungen wie zum Beispiel eine Lungenentzündung. Auch motorische Störungen gehören meist zum Bild einer fortgeschrittenen Demenz, wenn es sich nicht um eine Demenz-Erkrankung handelt, die mit motorischen Störungen beginnt, wie zum Beispiel das Parkinson-Syndrom. Die Patienten werden zunehmend steif am ganzen Körper. Ihr Gang wird kleinschrittig, schlurfend und breitbeinig. Sie sind fallgefährdet, auch weil es zu einer Störung der Haltereflexe kommt.
Wahnhafte Störungen können bei allen Demenzformen auftreten. Relativ typisch sind sie für die Lewy-Body-Demenz, die Demenzform beim Parkinson-Syndrom. Es handelt sich vor allem um optische Halluzinationen. Typischerweise sehen die Betroffenen zunächst vor allem im Zwielicht der Dämmerung nicht anwesende Personen, mit denen sie mitunter sogar Gespräche führen. Die Patienten können sich in diesem Stadium meist von ihren Halluzinationen distanzieren, das heißt sie wissen, dass die Personen, mit denen sie sprechen, nicht anwesend sind. Später sehen sie Tiere oder Fabelwesen, Muster an den Wänden, Staubfussel. Schließlich erleben sie groteske, meist bedrohliche Dinge, zum Beispiel Entführungen. Diese szenischen Halluzinationen sind in der Regel sehr angstgefärbt. Die Patienten werden nicht selten aggressiv, wenn sie die sich in besten Absichten nähernden Angehörigen und Pflegenden in ihr Wahnsystem einbauen. Hier sind die Übergänge zum Delir fließend.
Verschiebungen im Tag-Nacht-Rhythmus können erhebliche pflegerische Probleme bereiten.
Im weit fortgeschrittenen Stadium erkennen die Betroffenen schließlich nicht einmal ihre engsten Angehörigen wieder. Sie werden völlig apathisch, bettlägerig und inkontinent.
Die Demenz schränkt die Lebenserwartung ein. Die Demenz selbst ist aber keine Todesursache, sondern die durch die Demenz begünstigten Erkrankungen.
Erleben demenzkranker Menschen
Wenn man versucht, sich in die Gefühlswelt demenzkranker Menschen hineinzuversetzen, fällt die Kommunikation mit ihnen leichter.
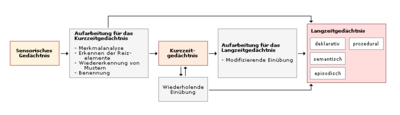
Für Demenzkranke sieht die Welt merkwürdig und unverständlich aus, weil sie die spezifische menschliche Wahrnehmungsfähigkeit, die Orientierung, verlieren. Sie können die Gegenstände, Situationen und Personen nicht in einen größeren Kontext einordnen. Aufgrund ihrer Erinnerungsstörungen ist ihnen der Zugriff auf früheres Wissen (semantisches Gedächtnis) und Erlebnisse (episodisches Gedächtnis- zurücklöschend) verwehrt, um sich mit deren Hilfe in der jetzigen Situation zurechtzufinden. Es fehlt das Wissen und die Sicherheit von Ressourcen, die der Bewältigung aktueller Situationen dienen. Oft verschwimmt der Unterschied zwischen Traum, Vergangenheit und Realität. Oft kommt es zu Halluzinationen, die für die Betroffenen als real erlebt werden. Im Umgang mit dementen Personen ist es oft nicht möglich, diesen die Irrealität der Halluzinationen zu erklären. Im Idealfall erfassen die Pflegenden die hinter den Halluzinationen stehende Stimmung und gehen auf diese ein.
Wenn der erkrankte Mensch noch in der Lage ist zu erkennen, dass er in einer Situation nicht angemessen reagiert hat, kann das bei ihm Unruhe und Resignation auslösen.
Demente benötigen viel Zeit für alle Reaktionen und Handlungen. In fortgeschrittenen Stadien ist beispielsweise eine ausreichende Ernährung auf natürlichem Weg nicht mehr möglich, weil die Betroffenen aufgrund ihrer schweren Antriebsstörung nicht mehr in der Lage sind, die Nahrung hinunterzuschlucken. Die Geduld und die zeitlichen Möglichkeiten der Pflegenden stoßen deswegen regelmäßig im Spätstadium an ihre Grenzen.
Menschen, die an Demenz erkrankt sind, fühlen sich oft falsch verstanden, herumkommandiert oder bevormundet, da sie die Entscheidungsgründe der sie Pflegenden nicht erfassen können. Überraschend viele an Demenz erkrankte Personen können ihre Wünsche ausdrücken.[6] Manche sind noch in der Lage, zu spüren, wenn sich Mitmenschen langweilen oder von ihrem Verhalten peinlich berührt sind. Im Spätstadium geht immer mehr auch die Fähigkeit zum emotionalen Kontakt verloren, was für die Angehörigen sehr belastend sein kann.
Demenzkranke reagieren gelegentlich sehr verärgert, wenn man sie für Dinge verantwortlich macht, die sie inzwischen vergessen haben. Damit werden sie gleich doppelt in die Enge getrieben: einmal dadurch, dass ihnen vorgeworfen wird, absichtlich Fehler zu begehen, und zum anderen, weil sie mit ihren Schwächen - sich nicht erinnern zu können - konfrontiert werden.
Auch demenzkranke Menschen haben noch Gefühle. Besonders Depressionen sind ein häufiges Problem, oft bereits vor der Manifestation der Demenz, oft dann, wenn die Betroffenen ihren geistigen Verfall wahrnehmen. Da die Symptome einer Depression denen der Demenz ähneln, können beide Krankheiten bei unzureichenden Kenntnissen verwechselt werden. Je weiter die Demenz fortschreitet, desto mehr verflacht aber auch die Gefühlswelt, und weicht parallel zu einer zunehmenden Interessenlosigkeit einer affektiven Indifferenz mit der Unfähigkeit, sich zu freuen oder traurig zu sein bzw. die Emotionen auszudrücken.
Der Umgang mit Demenzkranken sollte an deren verändertes Erleben angepasst sein. Als hilfreiche Methoden im Umgang mit Demenzkranken haben sich erwiesen: Validation, Biografiearbeit/Erinnerungspflege, Basale Stimulation und die Selbsterhaltungstherapie (SET) nach Barbara Romero.
Therapie
Medikamentöse Therapie
Seit einigen Jahren stehen Medikamente gegen Demenz zur Verfügung (Antidementiva). Zum einen handelt es sich um zentral wirksame Cholinergica (Cholinesterasehemmer) wie Donepezil, Galantamin oder Rivastigmin, zum anderen Memantin. Dabei zeigt die klinische Erfahrung, dass auf der einen Seite manche Patienten sehr gut von den Medikamenten profitieren, andere überhaupt nicht. Heilbar ist die Demenz zur Zeit nicht, aber in vielen Fällen in ihrem Verlauf um 1 bis 2 Jahre aufzuhalten, wenn sie frühzeitig erkannt und behandelt wird. Im späteren Verlauf zeigt sich, dass eine Behandlung mit den bisher bekannten Medikamenten keine Besserung bringt. Seit einiger Zeit steht auch eine Therapie mit einem wirkstoffhaltigen Pflaster zur Verfügung. Durch gleichbleibende Wirkspiegel treten weniger Nebenwirkungen auf, sodass eine höhere Dosierung möglich ist. Zugleich wird die Betreuung durch Pflegekräfte erleichtert, da die Anwendung des Pflasters häufig einfacher als die Verabreichung von Tabletten oder Lösungen ist. Ziel ist es, die kognitiven Fähigkeiten und die Alltagskompetenz der betroffenen Patienten zu verbessern.
Als in ihrer Wirkung umstritten gelten Ginkgo, Knoblauch, Piracetam. Alle beruhigenden Medikamente, die beispielsweise bei Schlafstörungen oder Verschiebungen des Tag-Nacht-Rhythmus gegeben werden, verschlechtern die kognitive Leistung. Dasselbe gilt für Neuroleptika mit anticholinerger Nebenwirkung, die manchmal bei Halluzinationen nicht zu umgehen sind.
Die medikamentöse Behandlung der vaskulären Demenz entspricht einerseits der Behandlung der chronischen Gefäßerkrankungen (Arteriosklerose), andererseits haben sich auch bei der Demenz Antidementiva als wirksam erwiesen, sowohl Azetylcholinesterasehemmer als auch Memantine.
Gedächtnistraining
Gedächtnistraining unterscheidet sich von Gehirnjogging dadurch, dass es sich an ein erkranktes Publikum wendet oder zur Prävention eingesetzt wird und nicht den Charakter eines Sports oder einer reinen Freizeitbeschäftigung hat. Ein Wirksamkeitsnachweis konnte für die Aufgaben erbracht werden, die geübt wurden, wie zum Beispiel das Wiedererkennen von Gesichtern auf Fotos oder die Orientierung in der Umgebung. Die Alltagsrelevanz des Gedächtnistrainings in der sozialen Betreuung von Demenzerkrankten ist umstritten, da die Gefahr besteht, dass die Betroffenen mit ihren Defiziten konfrontiert werden, und es eher zu einer Verschlechterung der Gesamtsituation führt, wenn sich die Betroffenen als Versager fühlen. Deshalb wird diese Methode der sozialen Betreuung von Demenzkranken nur in den Anfangsstadien der Krankheit und angepasst an die jeweilige Krankheitslage angewandt.
Biografiearbeit
Verstehen des Bewohners
Versuchen Sie durch Biografiearbeit zu erfahren, welche Bedeutung bestimmte Verhaltensweisen für den dementen Menschen haben ( Was bedeutet es, wenn Herr M. abends nicht schlafen gehen will? Will er signalisieren: „Ich vermisse noch meinen Schlaftrunk.“, oder meint er: „Ich vermisse beim Schlafengehen meine Ehefrau.“?). Je gründlicher die Biografie sowie die Gewohnheiten und Eigenheiten eines Menschen bekannt sind, umso leichter werden Sie ihn verstehen können. Auch hier ist wieder eine gründliche Dokumentation und eine enge Zusammenarbeit aller an der Pflege beteiligten Personen notwendig.
Quelle: Thiemes Altenpflege (Herausgegeben von Ilka Köther) (Auflage von 2005)
Validationstherapie
siehe Validation (Medizin)
Umgang mit Dementen
Das Wichtigste im Umgang mit an Demenz erkrankten Menschen ist Geduld. Durch Ungeduld seitens der Kontaktpersonen hat der Betroffene das Gefühl, etwas falsch gemacht zu haben - dies ist Ursache für Unzufriedenheit, Traurigkeit und Unwohlsein (kein Mensch macht gerne Dinge falsch).
Wichtig ist ferner, sich darüber im Klaren zu sein, dass die Betroffenen aufgrund ihrer Gedächtnisstörungen nur bedingt lernfähig sind. Das meiste, was man ihnen sagt, haben sie innerhalb weniger Minuten wieder vergessen. Mit dementen Menschen ist daher nichts zuverlässig zu vereinbaren. Eine Konditionierung von Demenzkranken ist dennoch möglich; führt man einen Betroffenen immer wieder an einen Platz an einem Tisch und erklärt ihm, dies sei sein Platz, so ist es durchaus möglich, dass er sich diese Stelle in Zukunft selbst zum Sitzen aussucht. Auf die Frage: „Wo ist Ihr Platz?“ wird der Betroffene dennoch ausweichend antworten. Deswegen ist es sinnvoll, möglichst auf Fragen zu verzichten.
Stella Braam, Tochter eines Betroffenen, schildert einige typische Mißverständnisse zwischen (beruflich) Pflegenden und an Alzheimer leidenden Personen wie Bevormundung, Fixierung als vorgebliche Sicherheit vor Stürzen, unangepasste Beschäftigungsangebote und zu große, zu laute Personengruppen.[7]
Das Demenz-Paradoxon
Der Hamburger Wissenschaftler Jens Bruder spricht im Zusammenhang mit der Demenz vom Alzheimer-Typ vom Demenz-Paradoxon. Damit ist die zunehmende krankheitsbedingte Unfähigkeit des erkrankten Menschen gemeint, den Verlust seines kognitiven Leistungsvermögens entsprechend wahrzunehmen und sich mit den Konsequenzen auseinanderzusetzen.
Kommunikation
Die Verständigung sollte in einer einfachen Sprache geschehen. Zum Einen ist dies durch die meist erschwerte Kommunikation durch Alterstaubheit gegeben, zum Anderen ist durch die Beeinträchtigung des abstrakten Denkvermögens ein Verständnis langer Sätze nicht immer gegeben. Jeder Satz sollte nur eine Information enthalten. Also nicht: „Steh auf und zieh dir den Mantel an“ sondern nur „steh bitte auf“ und erst dann den nächsten Schritt. Die Sprache sollte dabei einfach sein und die Sätze prägnant und kurz. Meistens werden Sprichwörter und Redensarten besser verstanden als abstrakte Wendungen. Hilfreich ist es, sich Wendungen und Begriffe zu merken, die vom Demenzkranken verstanden wurden, um dann auf diese zurückzugreifen. Ein Streitgespräch mit dem an Demenz erkrankten Menschen sollte unter allen Umständen vermieden werden, auch wenn er eindeutig im Unrecht ist; dies würde die Verwirrtheit und das unzufriedene „Gefühl“, das nach einem Streit bleibt (obgleich sich der Betroffene nicht mehr an den Streit selbst erinnern kann), verstärken. Für den demenzkranken Menschen ist der Streit auch deshalb sehr bedrohlich, weil er nicht auf die Erfahrung zurückgreifen kann, dass der Streit auch wieder vorbei geht, denn Demenzkranke leben fast ausschließlich in der Gegenwart. Zukunft hat für sie keine Bedeutung.
Wenn die Sprache kaum noch möglich ist, wird es umso wichtiger, die übrigen Sinne anzusprechen. Zugang kann auch über Schmecken, Riechen, Sehen, Hören, Tasten, Bewegung geschaffen werden. Z. B. bekannte Volkslieder, bei denen die Betroffenen wahrlich aufblühen können. Allerdings ist auch hier zu beachten, dass sich einige Sinne verändern können. So spricht der Geschmackssinn vor allem auf süße Speisen an. Bei allen Reizen sollte darauf geachtet werden, nicht zu viele auf einmal einzusetzen. Eine Überlagerung verschiedener Sinneseindrücke kann bedrohlich wirken, da die verschiedenen Urheber nicht mehr getrennt und zugeordnet werden können. Ein Überangebot an Reizen führt damit eher zu Verwirrtheit als zu Stimulation. Es sollte also ein Gleichgewicht gefunden werden zwischen Überangebot und absoluter Reizarmut.
Im Idealfall ist der Betreuende in der Lage, sich in die Gedankenwelt des Dementen einzufühlen, z.B. durch Validation.
Die Umgebung sollte auf den Erkrankten angepasst werden. Man stelle sich die Situation vor, die z.B. beim Aufwachen in einem Seniorenheim entsteht: Ein Mensch wacht auf in einem fremden Zimmer ohne vertraute Gegenstände; ein Mensch (Pflegekraft) kommt herein, den er noch nie gesehen hat und fängt ohne zu fragen und vollkommen selbstverständlich an, den Menschen zu waschen und anzukleiden. Die Pflegekraft sollte sich möglichst vorstellen und vorher in einfachen Sätzen erklären, was sie vor hat und auch weitere Handlungen kommentieren. Hier zeigt sich, wie wichtig das Einstreuen vertrauter Gegenstände in die nähere Umgebung des Erkrankten ist, um dessen Verwirrtheit und daher aufkeimende Angst zu bekämpfen. Denn vertraute Gegenstände, Geräusche usw. geben Sicherheit. Wichtig ist auch eine gute Beleuchtung, da Schatten häufig zu Verunsicherung führen, da sie nicht eingeordnet werden können. Weiterhin nimmt bei Demenzkranken das räumliche, dreidimensionale Sehvermögen ab. Deshalb werden farbliche Veränderungen des Bodens häufig als Schwellen interpretiert. Es gilt also, den Patienten angstfrei und möglichst orientiert zu halten, um mit ihm arbeiten zu können.
Der Pflegeforscher Prof. Erwin Böhm (Österreich) setzt auf Kindheitsemotionen, um demenzkranke Senioren zu rehabilitieren. Böhm rät, in jungen Jahren ein so genanntes Sozigramm zu erstellen. Darin solle man genau vermerken, was einem als Kind und Jugendlicher Spaß gemacht hat. Diese Informationen können später verwendet werden, um Kindheitserinnerungen aufleben zu lassen. Dadurch entstehen Emotionen, die besonders Demenzkranke glücklich machen und ihnen neue Lebensenergie einflößen. Die Krankheit könne auf diese Weise zwar nicht geheilt, aber in ihren Auswirkungen vermindert werden.
Umgang der Pflegenden mit sich selbst
Zu 90 Prozent werden Demenzkranke von Angehörigen gepflegt, zu 80 % von Frauen. Ein weithin unterschätztes Problem ist der Umgang der Angehörigen mit sich selbst. Oft vernachlässigen sie zunehmend ihre eigenen Sozialkontakte und leben nur noch für den Dementen, mit dem sie kaum kommunizieren können. Oft sind sie voller Schuldgefühle wegen der immer wieder aufkommenden Aggressionen gegenüber dem Betroffenen. Und schließlich haben sie selbst große Angst, auch in absehbarer Zeit an einer ähnlichen Erkrankung zu leiden. Das alles mündet in sehr vielen Fällen in eine relevante Depression von Krankheitswert oder in psychosomatische Beschwerden wie zum Beispiel chronische Schmerzerkrankungen. Nicht selten tritt die psychische Erkrankung der Angehörigen erst nach dem Ableben des Demenzkranken auf, wenn man eigentlich wieder das Leben genießen will.
Die Erkrankung ihrer Lebenspartner oder Eltern kränkt auch die anderen Familienmitglieder erheblich. Angriffe auf den Partner sind immer auch Angriffe auf die pflegenden Angehörigen. Wenn sich der kranke Partner unsinnig verhält, unterstellen pflegende Angehörige auch immer wieder Bösartigkeit, fehlenden guten Willen.
Auch deswegen sollten die Angehörigen möglichst gleichzeitig mit dem Betroffenen Hilfe suchen, zum Beispiel in einer Angehörigengruppe, bei einem Nervenarzt, bei einer Demenzberatungsstelle oder durch Verteilung der Last auf mehrere Schultern (theoretisch richtig, oft kaum umzusetzen).
Alzheimer-Gesellschaften und Angehörigeninitiativen gibt es inzwischen fast im gesamten Bundesgebiet. Hier gibt es Informationen für Betroffene und Angehörige, auch über konkrete Unterstützungsangebote in Wohnortnähe.
- Zu diesem Absatz siehe auch: Ausländische Haushaltshilfe, Deutsche Alzheimer-Gesellschaft, Gerontopsychiatrische Fachkraft, Familienhelferin für Altersverwirrte (Abkürzung: FFA), Hausbetreuungsgesetz(at), Tagesstätte für Demenzkranke
Historisches
Der Demenzbegriff wurde im 18. Jahrhundert in der Juristen- und Umgangssprache für jede Form geistiger Störungen verwendet. Ende des 18. Jahrhunderts bekam der Begriff unter Ärzten die Bedeutung eines Nachlassens der intellektuellen Kräfte und der Unfähigkeit zu logischem Denken. Lange Zeit wurde in der deutschsprachigen Psychiatrie nur das Endstadium des intellektuellen Abbaus als Demenz bezeichnet. 1916 beschrieb Eugen Bleuler das unspezifische hirnorganische Psychosyndrom mit den Merkmalen kognitive Störung, emotionale Veränderung und Persönlichkeitswandel als psychopathologische Folge chronischer Gehirnerkrankungen. Sein Sohn Manfred Bleuler grenzte 1951 davon das hirnlokale Psychosyndrom ab und wies auf seine Ähnlichkeit mit den endokrin verursachten psychischen Störungen hin. Im Zuge der Entwicklung moderner Klassifikationssysteme wie ICD-10 und DSM-IV hat sich die Definition des Demenzsyndroms deutlich erweitert. Dieser Begriff beschreibt heute nicht mehr nur die schweren Fälle kognitiver Störungen, sondern jetzt ein erworbenes komplexes Störungsmuster höherer psychischer Funktionen. Die Störungen können sowohl reversibel als auch irreversibel sein, müssen aber das Gedächtnis betreffen und dürfen nicht mit einer Bewusstseinsstörung einhergehen. Außerdem muss die Bewältigung des Alltags beeinträchtigt sein.
Volkswirtschaftliche Auswirkungen
Im vierten Altenbericht der deutschen Bundesregierung aus dem Jahr 2004 wurden die Behandlungs- und Pflegekosten für Demenzkranke auf 26 Milliarden Euro geschätzt. Ein großer Anteil hiervon, nämlich 30 % für Pflege, wurde aber bisher nicht ausgabenwirksam, da er durch Angehörige der Patienten erbracht wurde. Im Jahr 2010 werden voraussichtlich 20 % aller Bundesbürger über 65 Jahre alt sein und so die (noch fiktiven) Kosten bei gleichen Bedingungen auf 36,3 Milliarden Euro ansteigen. Aufgrund der sich verändernden Familienstrukturen (Single-Haushalte, Kleinfamilien) wird aber der Anteil der Pflegekosten zusätzlich ansteigen.
Siehe auch
Literatur
- Alzheimer Gesellschaft Mittelhessen e.V.: Mensch sein. Mensch bleiben. Das Alzheimer Tageszentrum in Wetzlar. Ein Erfahrungsbericht. Wetzlar 1997
- Erich Grond: Pflege Demenzkranker. Schlütersche, Hannover 2005, 3. Aufl. 237 Seiten, ISBN 3-89993-431-8, (Lehrbuch für Pflegeberufe)
- Atlas der Demenz. ISBN 3-8334-2533-4
- Bundesarbeitsgemeinschaft Hospiz e.V. (Hrsg.): MIT-GEFÜHLT. Curriculum zur Begleitung Demenzkranker in ihrer letzten Lebensphase. Der Hospiz-Verlag, Wuppertal 2004, ISBN 3-9808351-4-6
- Erwin Böhm: Verwirrt nicht die Verwirrten. Neue Ansätze geriatrischer Krankenpflege. Psychiatrie-Verlag, 14. Aufl. 2006, ISBN 978-3-88414-097-0
- Erwin Böhm: Ist heute Montag oder Dezember? Erfahrungen mit der Übergangspflege. Psychiatrie-Verlag, 9. Aufl. 2005, ISBN 978-3-88414-062-8
- Erwin Böhm: Alte verstehen. Grundlage und Praxis der Pflegediagnose. Psychiatrie-Verlag, 9. Aufl. 2005, ISBN 978-3-88414-124-3
- Hans Förstl: Lehrbuch der Gerontopsychiatrie und -psychotherapie. ISBN 3-13-129922-3
- Sven Lind: Demenzkranke Menschen Pflegen. Grundlagen, Strategien und Konzepte. Bern/Göttingen/Toronto/Seattle, 2003.
- Günter Niklewski, Heike Nordmann: Demenz. Hilfe für Angehörige und Betroffene. Stiftung Warentest, 2006, ISBN 3-937880-29-1
- Peter Tackenberg, Angelika Abt-Zegelin (Hrsg.): Demenz und Pflege; Eine interdisziplinäre Betrachtung. Mabuse, Frankfurt am Main 2001, 2. Aufl.
- Inga Tönnies: Abschied zu Lebzeiten. Wie Angehörige mit Demenzkranken leben. Bonn, 2007. 240 Seiten. ISBN 978-3-86739-007-1
- Jan Wojnar: Die Welt der Demenzkranken: Leben im Augenblick. Verlag Vincentz, 2007. 173 Seiten. ISBN 387870657X.
- Christian Kolle: Ein Überblick über aktuelle sozialwissenschaftliche Forschung zur Thematik „Demenz“ (PDF, 96S.), GESIS, März 2008
Einzelnachweise
- ↑ Boustani M et al 2003, Ann Intern Med
- ↑ Joshua I Barzilay, Annette L Fitzpatrick, Jose Luchsinger, Sevil Yasar, Charles Bernick, Nancy S Jenny, Lewis H Kuller: Albuminuria and dementia in the elderly: a community study. In: American Journal of Kidney Diseases: The Official Journal of the National Kidney Foundation. 52, Nr. 2, 2008-08, S. 216-26. doi:10.1053/j.ajkd.2007.12.044
- ↑ Manjula Kurella Tamura, Virginia Wadley, Kristine Yaffe, Leslie A McClure, George Howard, Rodney Go, Richard M Allman, David G Warnock, William McClellan: Kidney function and cognitive impairment in US adults: the Reasons for Geographic and Racial Differences in Stroke (REGARDS) Study. In: American Journal of Kidney Diseases: The Official Journal of the National Kidney Foundation. 52, Nr. 2, 2008-08, S. 227-34. doi:10.1053/j.ajkd.2008.05.004
- ↑ Universitätsmedizin Göttingen - Presseinformationen
- ↑ 18F-FDG PET Studies in Patients with Extratemporal and Temporal Epilepsy: Evaluation of an Observer-Independent Analysis
- ↑ Maren Niebuhr (Hrsg.): Interviews mit Demenzkranken. Wünsche, Bedürfnisse und Erwartungen aus Sicht der Betroffenen. Eine qualitative Untersuchung zur subjektiven Lebensqualität von Demenzkranken. Kuratorium Deutsche Altershilfe, Köln, 2004. 205 Seiten. ISBN 978-3-935299-65-7.
- ↑ Stella Braam: Ich habe Alzheimer. Wie die Krankheit sich anfühlt. Weinheim, Beltz, 2007 (niederländisch 2005). 192 Seiten. ISBN 3407857632
Weblinks
- AlzheimerForum umfassende Information, persönliche E-Mail-Beratung, zwei Internet-Selbsthilfegruppen '
- Wenn das Gedächtnis nachlässt - PDF-Skript des Bundesministeriums für Gesundheit (PDF; 1 MB)
- Themenheft Alterdemenz des Robert-Koch-Instituts (PDF; 400 KB)
- Deutsche Demenz Stiftung - Vergissmeinnicht / mit Wohngemeinschaftskonzept nach Vorbild des Social Entrepreneurship
- http://www.demenzfilm.ch/index.html Dokumentarfilm für Betroffene, Angehörige und Fachleute (CH-deutsch)
Wikimedia Foundation.