- Verruca filiformis
-
Warzen (lat. Verrucae) sind häufige, unter Umständen sehr ansteckende, kleine, scharf begrenzte, in der Regel gutartige Epithel-Geschwülste der oberen Hautschicht (Epidermis). Meistens sind sie leicht erhaben oder flach. Sie sind auf eine Infektion zumeist mit einem der mehr als 100 verschiedenen „low-risk“ humanen Papillomviren aus der Familie der Papillomaviridae (unbehüllte, doppelsträngige DNA-Viren) zurückzuführen. Die Infektion erfolgt per Kontaktinfektion beziehungsweise Schmierinfektion über kleinste Verletzungen der Haut und der Schleimhäute. Dort infizieren sie nur die oberste Schicht der Hautzellen und vermehren sich in deren Zellkernen. Vom Zeitpunkt der Ansteckung bis zur Bildung der Warzen können Wochen bis Monate vergehen.
Abzugrenzen hiervon ist das Fibroma pendulans (syn.: weiches Fibrom, Fibroma molle, Molluscum simplex), welches auch als Stielwarze oder richtiger als gestieltes Fibrom bezeichnet wird und besonders im Bereich des Halses und der Oberlider autritt. Dieses hat jedoch keine infektiöse Ursache.
Inhaltsverzeichnis
Erreger
Die Tatsache, dass bei nicht erheblich vorgeschädigten Menschen und bei nicht erfolgter Doppelinfektion oder Sekundärinfektion (siehe auch Infektion) eine Infektion mit den warzenverursachenden humanen Papillomviren beziehungsweise dem Molluscipoxvirus (Dellwarzen) keinen schwerwiegenden Verlauf nimmt, zeigt zum einen, dass die für diese Erkrankung als Krankheitsverursacher festgestellten Viren sehr stark an den Menschen als ihren Reservoirwirt angepasst sind. Die Schädigung seines Reservoirwirts ist für ein Virus kein vorteilhafter Effekt, da er zur eigenen Vermehrung auf diesen angewiesen ist. Die dennoch beim Reservoirwirt ausgelösten Symptome sind Nebeneffekte der Infektion. Zum anderen wird dadurch auch deutlich, dass sich der Mensch ebenfalls im Verlaufe vieler Generationen an diese Viren anpassen konnte.
Vorkommen
Warzen treten in jedem Alter auf und erscheinen einzeln oder in Gruppen, meistens als scharf begrenzte, flach halbkugelige oder spitze Auswüchse der Haut; selten auch ganz flach, überwiegend an Händen und Füßen. Es handelt sich um Wucherungen der Epidermis. Die Warzen haben in der Regel einen dicken, hornigen, bisweilen etwas zerklüfteten Überzug aus Plattenepithelzellen, unter dem sich weiches, leicht blutendes Gewebe aus Keratinozyten befindet. Durch Aufkratzen von Warzen kann man ihre Ausbreitung auf der Haut herbeiführen, da man mit der auftretenden Blutung und den in ihr enthaltenen infizierten Hautzellen die Viren weiter am Körper verbreitet.
Trotz ihres grundsätzlich gutartigen Charakters können Warzen insbesondere durch weitere Ausbreitung auf der Haut kosmetisch erheblich stören, manchmal an bestimmten Stellen starke Schmerzen verursachen und sich extrem selten auch bösartig (maligne) entwickeln.
Warzentypen
Man unterscheidet folgende Typen:
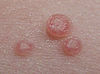
Vulgäre Warzen
(Verrucae vulgares) auch gewöhnliche Warzen oder Stachelwarzen: zuerst stecknadelkopf- bis erbsengroße, harte und sich vorwölbende Knötchen (Papula), die später verhornen und sich auch beetartig auf der Haut vermehren können. Eine Ausgangswarze ist dann von mehreren kleinen Tochterwarzen umgeben. Sie treten vor allem an Händen, Fingern, Nagelrändern und Fußsohlen auf. Sie werden von dem humanen Papillomvirus (HPV 2) per Schmierinfektion übertragen.
Juvenile (plane) Warzen
(Verrucae planae juveniles) auch flache Warzen: flache, runde oder mehreckige Knötchen mit einem Durchmesser von einem bis fünf Millimetern, meistens weich, hautfarben bis graugelb oder auch braun. Sie treten hauptsächlich bei Kindern und Jugendlichen meistens im Gesicht, seltener an Handrücken und Schienbein auf. Sie werden von den humanen Papillomviren per Schmierinfektion übertragen.
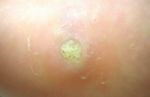
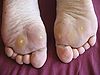
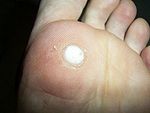
Fußsohlenwarzen
(Verrucae plantares), auch Plantarwarzen, Dornwarzen oder Sohlenwarzen genannt, sind gutartige (benigne) Epithelhyperplasien (Akanthome). Sie werden von den humanen Papillomviren ausgelöst und per Schmierinfektion übertragen.[1] Bei erfolgter Erstinfektion kann es manchmal sogar Monate dauern, bis sich an der Eintrittsstelle der Viren eine Fußsohlenwarze ausgebildet hat. Nach bisherigen Erkenntnissen erfolgt eine Ausbreitung dieses Warzentyps an der zunächst nur einfach befallenen Fußsohle über Neuinfektionen oder durch oberflächliche Streuung einer bereits bestehenden Warze. Für eine von ihr ausgehende interne Virusverbreitung über den Blutkreislauf (hämatogene Streuung) gibt es keine Hinweise.[1]
Der Begriff „Fußsohlenwarzen“ speziell für Verrucae plantares ist insofern unglücklich, als die Fußsohlen sowohl von den „Gewöhnlichen Warzen“ (Verrucae vulgares) als auch von den eigentlichen „Fußsohlenwarzen“ (Verrucae plantares) befallen werden können, bei denen man grundsätzlich wiederum zwei verschiedene Typen unterschiedet[2]:
- Mosaikwarzen
Diese Warzen breiten sich nur oberflächlich an Fußsohlen oder Zehenballen zunächst vereinzelt, später bei vergrößerter Anzahl durch oberflächliche Verwachsung in beetartiger Form aus. Die einzelne Warze hat dabei in der Regel die Größe eines Stecknadelkopfes, eine weißliche Färbung und verursacht meist keine Schmerzen. Auch nach beetartiger Ausbreitung bleiben die meisten Betroffenen beschwerdefrei.[1]
- Dornwarzen
Sind einzelstehende, tief nach innen wachsende (endophytische) Plantarwarzen (Myrmezien). Dieser Warzentyp bildet sich an den Zehenunterseiten und den druckbelasteten Regionen der Fußsohlen aus, wächst dort erheblich in die Tiefe und ist oft von einer Hornschwiele bedeckt. In der Tiefe kann sich der Warzendurchmesser beträchtlich vergrössern und erreicht nicht selten das Doppelte des Ausmaßes an der Hautoberfläche. [3]
Vor allem im Fersenbereich können sehr tief sitzende Dornwarzen außerordentlich große Ausmaße annehmen und sind damit auch nur schwer zu behandeln. Beim Auftreten in der Fortbewegung können Dornwarzen durch die Belastung mit dem Körpergewicht bis an die sehr empfindliche Knochenhaut (Periost) stoßen und lösen dadurch in der Regel dann spätestens beim Gehen heftige Schmerzen aus.[1].
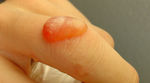
 Feigwarzen um den Anus
Feigwarzen um den AnusFeigwarzen
(Condylomata acuminata) auch Feuchtwarzen oder Genitalwarzen oder Spitzwarzen sind als lokale Variante der Verrucae vulgares zunächst millimetergroße, weißliche oder fleischfarbene Knötchen an den Geschlechtsorganen oder im Analbereich. Sie werden durch das humane Papillomvirus (HPV 6) und (HPV 11) = Kondyloma-Virus per Kontaktinfektion beziehungsweise Schmierinfektion beim Geschlechtsverkehr übertragen. Eine andere Variante der humanen Papillomviren (HPV 16 und HPV 18) ist auch an der Entstehung von Gebärmutterhalskrebs beteiligt.
Dellwarzen
(Molluscum contagiosum) auch Mollusca contagiosa, Epithelioma molluscum oder Epithelioma contagiosum, Mollusken oder Schwimmbadwarzen genannt: sie gehören eigentlich nicht zu den Warzen, obwohl sie wie diese aussehen. Es sind stecknadelkopf- bis erbsengroße Knötchen mit glatter und oft glänzender Oberfläche. Sie haben meistens in der Mitte eine Delle und treten am ganzen Körper auf, besonders an Armen, Händen, Fingern und am Oberkörper. Sie werden auch im Gegensatz zu anderen Warzen vom Molluscipoxvirus aus der Familie der Poxviren, einem behüllten, doppelsträngigen DNA-Virus (dsDNA), per Schmierinfektion oder Kontaktinfektion verursacht.
Flachwarzen
(Verrucae planae) auch Planwarzen: flache Wucherungen am Körper, oft im Gesicht. Sie werden von den humanen Papillomviren per Schmierinfektion übertragen.
Pinselwarzen
(Verrucae filiformes): fadenförmige Wucherungen besonders im Gesicht. Sie werden von den humanen Papillomviren per Schmierinfektion übertragen.
Alterswarzen
(Verrucae seborrhoicae) auch senile Warzen: rundliche oder ovale, hellbraun bis braunschwarze, linsen- bis bohnengroße, meistens in großer Zahl auf der Hautfläche auftretende Neubildungen bei Erwachsenen überwiegend ab dem 50. Lebensjahr. Sie sind meistens harmlos, manchmal etwas juckend, extrem selten ist eine bösartige Entartung möglich. Der oder die Verursacher dieser Warzen sind nicht bekannt.
Die Rolle des Immunsystems
Auch und gerade bei Infektionen mit Krankheitserregern, die schon an den Menschen als ihren Reservoirwirt angepasst sind, spielt der Zustand des Immunsystems des betroffenen Organismus eine wichtige Rolle.
Ob nach einer Infektion mit solchen Viren tatsächlich eine Erkrankung auftritt, hängt von der Menge und Virulenz der Erreger und vom Zustand des Immunsystems der betroffenen Person ab. Die Beobachtung, dass bei Virusinfektionen keineswegs alle Kontaktpersonen ebenfalls erkranken, hat verschiedene Ursachen. So kann durch vorherigen Kontakt mit dieser Virusvariante bereits eine Immunität bestehen, die Virendosis oder Virulenz für einen Krankheitsausbruch zu gering sein oder das Immunsystem in der Lage sein, trotz Infektion Krankheitssymptome zu verhindern (inapparente Infektion oder stille Feiung, also die Immunisierung ohne Impfung oder Erkrankung). Bei intaktem Immunsystem und geringer Erregerdosis können Warzen entweder überhaupt nicht erst entstehen, einen weniger schweren Verlauf nehmen oder sich nach einigen Monaten ohne jede Behandlung von selbst zurückbilden.
Behandlung
Warzen können sich nach einigen Monaten ohne jede Behandlung von selbst zurückbilden, wenn es der Immunabwehr des Körpers gelingt, die verursachenden Viren abzutöten. Die Warzen trocknen dann aus, und die Hornbedeckung schleift sich ab. Nach Abheilung ist jedoch die Wiederkehrrate (Rezidivrate) von Warzen allgemein hoch. Andererseits können sie aber auch von Anfang an jahrelang bestehen bleiben oder sich durch Selbstansteckung zusätzlich noch vermehren. In diesem Fall sind die Warzen dann meistens schwer zu behandeln.
Chirurgische Entfernung
Reichen die Warzen tief in das Gewebe hinein (Dornwarzen), werden sie gegebenenfalls mit einem sog. scharfen Löffel unter lokaler Betäubung ausgeschabt. Bei dieser Behandlungsart besteht die Gefahr heftiger postoperativer Schmerzen, erheblichen Blutverlusts und einer je nach Größe und Tiefenausdehnung der entfernten Warze und je nach Heilvermögen des Gewebes unterschiedlich langen Heilungsdauer. Da außerdem das Risiko einer Narbenbildung besteht und Rückfälle immer möglich sind, versucht man zunächst eine weniger eingreifende (invasive) Behandlung. Es sind vor allem nach erfolglos operativer Entfernung wiedergekommene Warzen (Rezidivwarzen), die sich durch extreme Schmerzhaftigkeit und Therapieresistenz auszeichnen. [4]
- Warzenentfernung durch Elektrokoagulation.
- Eine solche Behandlung erfolgt entweder eigenständig oder direkt im Anschluss an eine chirurgische Entfernung. Nach lokaler Betäubung wird die Haut bis zur Basalschicht der Epidermis konzentrisch verschmort. Dadurch werden alle infizierten Zellen abgetötet und Rezidiven zu 70 % ausgeschlossen. Allerdings muss bei dieser Methode an den Fußsohlen mit schmerzhafter Narbenbildung gerechnet werden.
- Warzenentfernung mit Laser.
- Hierbei gibt es zwei Varianten: Mit einem CO2-Laser-„Skalpell“ wird die Warze herausgeschnitten; der Laser ersetzt hierbei den oben erwähnten scharfen Löffel. Auch hier bestehen die Nachteile von heftigen Nachschmerzen und Narbenbildung, vor allem an den Fußsohlen. Eine neuere Methode koaguliert durch intensive Pulse aus einem Farbstofflaser die Blutgefäße der Warzenwucherung und trocknet diese nach und nach aus. Diese Methode ist langwierig und beträgt je nach Größe der Warze oder des Warzenbeetes drei bis fünfzehn oder mehr Sitzungen im Abstand von zwei Wochen. Außerdem ist diese Behandlung in der Regel unangenehm bis schmerzhaft, da die Laserpulse als Verbrennungsreiz wahrgenommen werden. Vorteil ist die nichteingreifende (nichtinvasive) Behandlungsart sowie eine, nach bisherigen Erfahrungen, sehr geringe Rückfallgefahr. Bei tiefen Dornwarzen an den Fußsohlen hat sich diese Methode allerdings nicht bewährt.
Kryotherapie (Vereisung)
Bei der Kryotherapie wird zunächst in einen Applikator (ein Gegenstand, mit dem etwas aufgetragen oder ausgeführt wird) ein Kühlmittel wie flüssiger Stickstoff oder – häufiger – ein Dimethylether-Propan-Gemisch eingefüllt, das den Applikator innerhalb kürzester Zeit auf weniger als -50 °C abkühlt. Danach wird mit dem derart abgekühlten Applikator versucht, die Warzen zu entfernen. Durch eine ein- bis mehrmalige, kurzzeitige Anwendung – je nach Durchmesser der Warze meist zwischen 15 und 25 Sekunden – wird die oberste Hautschicht abgetötet und infolgedessen mit der Zeit abgestoßen, so dass die Warze nach und nach mit den nachwachsenden Hautschichten herauswächst und schließlich abfällt. Bei dieser Behandlung kann sich manchmal eine Blase bilden. Diese Methode empfiehlt sich für oberflächlich sitzende Warzen.
Kauterisation
Hier erfolgt eine Gewebezerstörung mittels elektrischen Stroms oder verschiedensten Ätzmitteln wie Trichloressigsäure. Die mildeste Form ist hierbei eine mehrmals tägliche Anwendung eines Hautdesinfektionsmittels wie etwa Sterillium. Stärker wirkende Mittel sind u.a. Salicylsäurelotionen. Hier wird eine Warze mit Salicylsäure oder auch durch Applikation eines getränkten Pflasters behandelt, was zu einer Aufweichung der äußersten Hautschicht führt, welche dann abgetragen wird, so dass die nächsttiefere Hautschicht behandelt werden kann. Es besteht hierbei die Gefahr, dass die Haut einreißt und eine Blutung entsteht, durch die eine Neuinfektion möglich ist. In schweren Fällen kommt Monochloressigsäure zur Anwendung. Ein weiteres Medikament zur Verätzung ist der Höllenstein-Stift, der auf anzufeuchtendem Silbernitrat basiert.
Zytostatika
Als Zytostatikum kommen Wirkstoffe wie 5-Fluoruracil oder Podophyllin in Frage. Podophyllin ist ein hygroskopisches Pulver, welches aus der Wurzel des Maiapfels (Podophyllum peltatum; Berberitzengewächse) gewonnen wird und das Lignan, Podophyllotoxin sowie weitere, teilweise zytostatische Stoffe enthält. Es wurde als Salbe, Lack oder alkoholische Tinktur angewendet. Wegen der undefinierten Mischung mit giftigen Beimengungen und der relativ schwachen Wirkung ist es heute weitgehend durch die Reinsubstanz Podophyllotoxin ersetzt und wird nur zur Bekämpfung von Genitalwarzen (Condylomata acuminata) angewendet.
Stimulation des Immunsystems
Alle bisher aufgezählten Behandlungsarten greifen aber nicht das Virus selbst an. Laut Öko-Test gibt es einen neuen Wirkstoff namens Imiquimod (Aldara-Creme), der das Immunsystem an der betroffenen Stelle stärkt, um die Viren zu vernichten. [5] Er ist aber momentan in Deutschland rezeptpflichtig und nur gegen Feigwarzen im Genitalbereich zugelassen. Auch eine Therapie mit Cignolin Dithranol (etwa Psoralon) erscheint sehr erfolgversprechend; hier wird die Induktion einer kleinen „Entzündung“ ausgenutzt, um das Immunsystem zu stimulieren.
Im gleichen Sinne gelang in den letzten Jahren der Hautklinik der Friedrich-Schiller-Universität Jena die Entwicklung einer erfolgreichen Behandlung mit wassergefiltertem Infrarot-A-Licht (kurzwelliger Infrarotbereich zwischen 760 und 1400 nm, als »optisches Fenster« der Haut bezeichnet, der im Gegensatz zu den mittel- und langwelligen Infrarot-Anteilen eine Tiefenwirkung besitzt, ohne die Hautoberfläche thermisch zu belasten), deren Wirksamkeit durch eine kontrollierte klinische Anwendungsstudie nachgewiesen wurde. Diese neue Warzenbehandlung wird wIRA-Therapie genannt, bei der die Warzen zunächst mit hornhautlösenden Substanzen (Salizylpflaster) vorbereitet und dann mit wassergefiltertem Infrarotlicht bestrahlt werden. Dabei wird das Immunsystem auch in tieferen Hautschichten angeregt. Vorteil dieser Behandlung ist ihre Schmerzarmut und die Tatsache, dass keine Narben zurückbleiben. In Einzelfällen gibt es auch bei dieser Methode Therapieversager, vor allem bei tiefen Warzen an den Fußsohlen.
Vorbeugung
Gegen die Erreger der Feigwarzen ist seit 2006 der erste HPV-Impfstoff zugelassen. Er bot in klinischen Studien bei Frauen vollständigen Schutz vor einer Erkrankung mit den getesteten Erregern, was insofern besonders interessant ist, da 70 % aller Zervixkarzinome bei Frauen auf eine frühere Feigwarzenerkrankung zurückgehen.[6] Gegen die anderen Warzentypen gibt es weder eine Impfung noch einen anderen allgemeinen Schutz, da die Erreger überall und besonders häufig auf Böden oder in Handtüchern vorkommen. Allerdings lässt sich durch die Einhaltung von einfachsten hygienischen Regeln ein Ansteckungsrisiko vermindern. Insbesondere sollte ein Barfußlaufen in Schwimmbädern, Saunen oder Sporthallen vermieden werden.
Siehe auch
Literatur
- Satyan Patel: How effective is salicylic acid and cyrotherapy in the treatment of verrucar pedis. A literature review. [2] (PDF-Datei - engl.)
Einzelnachweise
- ↑ a b c d [1] C. J. Wirth (Hrsg.)& J. Arnold: Orthopädie und orthopädische Chirurgie. Fuß, Georg Thieme Verlag 2002, ISBN 3-13-126241-9 , Abschnitt 18.2 Plantare Warzen
- ↑ http://www.med.uni-jena.de/klinikmagazin/archiv/km103/kmonline/sprechst.htm KM-Sprechstunde
- ↑ Mary H. Bunney: Viral Warts: Their Biology and Their Treatment, Oxford University Press 1982, ISBN 978-0-19-261335-6
- ↑ http://www.ejbjs.org/cgi/reprint/30/3/757 James A. Dickson: Surgical treatment of intractable plantar warts, J Bone Joint Surgery Am. 1948, 30, S 757 / 758
- ↑ Jürgen Steinert: Die sind ja ätzend!. In: ÖKO-TEST. Test: Warzenmittel. April 2003, ISSN 0948-2644 (http://www.oekotest.de/cgi/ot/otgs.cgi?suchtext=&doc=29371).
- ↑ http://www.emea.europa.eu/humandocs/Humans/EPAR/gardasil/gardasil.htm Europäischer öffentlicher Beurteilungsbericht (EPAR) zu Gardasil der EMEA - EMEA/H/C/703
Weblinks
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.