- WPW
-
Klassifikation nach ICD-10 I45.6 Präexzitations-Syndrom
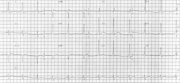
Wolff-Parkinson-White-SyndromICD-10 online (WHO-Version 2006) Das Wolff-Parkinson-White-Syndrom (WPW-Syndrom) ist eine Herzrhythmusstörung, ausgelöst durch eine elektrisch kreisende Erregung ("circus movement") zwischen Herzvorhöfen und den Herzkammern. Dieses Kreisen geschieht über eine akzessorische (= zusätzliche) Leitungsbahn, das Kent-Bündel. Im Oberflächen-EKG findet sich auch in Ruhe als Zeichen der akzessorischen Bahn häufig eine Hebung kurz vor der R-Zacke, die die Q-Zacke überlagert, die sogenannte Deltawelle. Bahnen, welche nur rückwärts, d. h. retrograd, von der Herzkammer auf den Vorhof leiten können, zeigen keine Deltawelle. Solche WPW-Syndrome bezeichnet man auch als concealed WPW (Was rein von der Definition her nicht mehr als WPW-Sydrom gilt. Bei den rückwärtskreisenden Leitungsbahnen spricht man einfach nur noch von einer verborgenen akzessorischen Leitungsbahn). Beim gesunden Herzen gibt es nur einen Weg für die elektrische Erregungsausbreitung von den Vorhöfen zu den Herzkammern: den AV-Knoten. Beim WPW-Syndrom gibt es in der Regel einen zweiten, selten mehrere, elektrisch leitende Wege zwischen Vorhöfen und Kammern. Weiterhin existieren angeborene Herzfehler, welche häufiger auch mit einem Wolff-Parkinson-White-Syndrom einhergehen. Ein Beispiel ist die seltene Ebstein-Anomalie.
Inhaltsverzeichnis
Epidemiologie
Mehr Männer als Frauen haben das Wolff-Parkinson-White-Syndrom (Androtropie) und ältere Menschen sind seltener davon betroffen als junge. Die Erkrankung kann jedoch prinzipiell in jedem Lebensalter erstmals auftreten. Ersterkrankungen treten statistisch gesehen am häufigsten bei 20- bis 30-jährigen Menschen auf, obwohl die Anlage der Leitungsbahn prinzipiell angeboren ist. Laut Studien sind zwischen 0,1 und 0,3 Prozent der Menschheit betroffen.
Klinik
Beim WPW-Syndrom kann klinisch anfallsweises Herzrasen (paroxysmale Tachykardie) auftreten: Durch Extraschläge aus dem Vorhof oder der Herzkammer kann es zu einer Circus-Movement-Tachykardie (CMT) kommen die entweder orthodrom (also vorwärts bzw. antegrad über den AV-Knoten und rückwärts über die akzessorische Bahn) oder antidrom (also vorwärts über die akzessorische Bahn und retrograd d.h. rückwärts über den AV-Knoten) geleitet wird. Typisch ist ein Auftreten mit einem plötzlich wie eingeschaltet beginnenden sehr schnellen Puls (Frequenzen von 160 bis 230 Schläge pro Minute sind häufig), welcher völlig gleichmäßig teils kurz, teils aber auch über Stunden anhält und ebenso plötzlich endet. Viele Patienten können ihre Tachykardien selbstständig durch sogenannte Vagusmanöver beenden (z.B. starkes Pressen, Trinken von kaltem Wasser, Druck auf die Augen oder auf die Halsschlagader, Luftanhalten bis zum Adrenalinstoß, sich auf den Rücken legen und die Beine möglichst hoch strecken "eine Kerze machen"). Das typische plötzliche Beginnen und Enden der Rhythmusstörung bezeichnet man als "On-Off"-Phänomen. Bei zusätzlichem Auftreten einer schnell übergeleiteten Vorhof(atrialen)-Tachyarrhythmie (dem Vorhofflimmern/-flattern) kann allerdings auch eine lebensbedrohlich hohe Herzfrequenz erreicht werden.
Therapie
- Medikamentös kann versucht werden, mit Antiarrhythmika die Tachykardie zu durchbrechen: Ajmalin ist das Mittel der Wahl, nach I-B Evidenz auch Flecainid
- Bei Schock-Zeichen sollte elektrisch mit dem Defibrillator kardiovertiert werden
- Das Kent-Bündel als Ursache der WPW-Tachykardien kann mittels Katheterablation dauerhaft beseitigt werden. Die Erfolgsraten dieser Behandlung sind abhängig von der Lokalisation des Bündels und liegen um 90%.
Siehe auch
Literatur
- L. Wolff, J. Parkinson, P. D. White: Bundle-branch block with short P-R interval in healthy young people prone to paroxysmal tachyardia. American Heart Journal, St. Louis, 1930, 5: 685.
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.