- Glukoneogenese
-
Die Gluconeogenese (latinisierte Schreibung der Glukoneogenese, eines Kompositums aus altgriechisch γλυκύς „süß“, νέος „neu“ und γένεσις „Erzeugung“) ist eine Neusynthese von Glucose aus organischen Nicht-Kohlenhydrat-Vorstufen wie Pyruvat, Oxalacetat und Dihydroxyacetonphosphat. Dieser Stoffwechselweg ist ubiquitär verbreitet. Pflanzen und Bakterien können durch den Glyoxylatzyklus Glucose aber auch aus Acetyl-CoA herstellen.
Inhaltsverzeichnis
Notwendigkeit der Gluconeogenese beim Menschen
Der tägliche Glucosebedarf eines erwachsenen Menschen beträgt ungefähr 160 g, wobei davon allein 120 g vom Gehirn genutzt werden. Die Menge an Glycogen, die im Körper gespeichert ist, beträgt etwa 400 bis 450 g. Davon sind ca. zwei Drittel in der Muskulatur gespeichert und ca. ein Drittel in der Leber. Die verfügbare Menge an Glucose im Blut beträgt etwa 5 mM, was ca. 90 mg pro 100 ml entspricht.
Die Erythrozyten sind vollständig auf die Zufuhr von Glucose angewiesen, da sie die einzigen menschlichen Zellen ohne Mitochondrien sind. Daher müssen sie ihre gesamte Energie aus der Glykolyse beziehen. Das Gehirn bezieht hauptsächlich seinen enormen Bedarf an schnell verfügbarer Energie in Form von Glucose. Vor allem deshalb setzt bereits bei relativ kurzfristigen Hungerperioden die Synthese von Glucose ein, welche vor allem in der Leber und in der Nierenrinde und weniger im Gehirn, Skelett- und Herzmuskel stattfindet. Durch den Aufbau von Glucose in der Gluconeogenese sinkt der Glucosespiegel nie unter 3,5 mM (= 60 mg/dl). Pro Tag können etwa 180 bis 200 g Glucose gebildet werden.
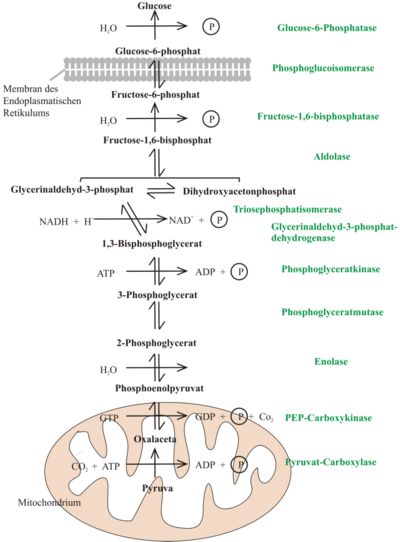
Ablauf der Gluconeogenese
Die Ausgangsstoffe der Gluconeogenese werden entweder in Form von Pyruvat oder Oxalacetat, als Produkte des Aminosäureabbaus und der Milchsäuregärung (aus Lactat), oder in Form von Dihydroxyacetonphosphat, als Derivat von Glycerin aus dem Fettabbau, in den Stoffwechselweg eingeschleust.
Die Gluconeogenese entspricht nur teilweise der Umkehrreaktion der Glykolyse. Hierbei gibt es aber drei Reaktionen, in der das chemische Gleichgewicht fast ausschließlich auf der Seite der Reaktionsprodukte liegt. Diese Schritte, alle von Kinasen katalysiert, sind:
- die Umwandlung von Glucose in Glucose-6-phosphat,
- von Fructose-6-phosphat in Fructose-1,6-bisphosphat und
- die Reaktion von Phosphoenolpyruvat (PEP) zu Pyruvat.
Um diese Reaktionen umzukehren, müsste die Zelle in der Lage sein, extreme Konzentrationsverhältnisse aufzubauen. Daher sind diese drei Schritte in der Glykolyse de facto irreversibel und werden in der Gluconeogenese in umgekehrter Reihenfolge wie folgt umgangen:
- die Carboxylierung von Pyruvat zu Oxalacetat unter ATP-Verbrauch (Pyruvat-Carboxylase) und die anschließende phosphorylierende Decarboxylierung von Oxalacetat zu PEP unter GTP-Verbrauch (Phosphoenolpyruvat-Carboxykinase);
- die Fructose-1,6-bisphosphatase katalysiert die Reaktion von Fructose-1,6-bisphosphat zu Fructose-6-phosphat;
- Glucose-6-phosphat wird von der Glucose-6-phosphatase zu Glucose umgesetzt (in der Glykolyse katalysiert die Hexokinase die Rückreaktion).
Die anderen Umwandlungsprozesse befinden sich im Gleichgewicht, weshalb diese auch bei der Gluconeogenese eine Rolle spielen. Die für die Glykolyse typischen Reaktionen sind:
Ein weiterer wichtiger Unterschied zur Glykolyse ist der Reaktionsort. Während diese ausschließlich im Cytosol abläuft, ist die Gluconeogenese auf drei Kompartimente verteilt. Die Umwandlung von Pyruvat in Oxalacetat erfolgt im Lumen des Mitochondriums. Oxalacetat kann die innere Membran des Mitochondriums aber nicht frei passieren und muss erst umgewandelt werden. Dafür stehen zwei Wege zur Verfügung. Entweder wird mitochondirales Oxalacetat in PEP durch eine mitochondriale PEP-Carboxykinase überführt. PEP verlässt dann das Mitochondrium durch ein spezielles Anionen-Shuttlesystem.[1] Im Cytoplasma wird PEP in Folge der Gluconeogenese in Glucose umgesetzt.
Bei Hunger wird ein zweiter Weg für den Transport eingeschlagen. In der Leber wird L-Alanin zu Pyruvat deaminiert und dient damit als Quelle für Oxalacetat. Im Hungerzustand ist die Menge an Reduktionsäquivalente in Form von NADH im Cytosol niedrig und im Mitochondrium hoch.[2] Für die Gluconeogenese wird jedoch NADH im Cytosol benötigt. Um sowohl NADH wie auch Oxalacetat aus dem Mitochondrium in das Cytosol zu transportieren, wird das sogenannte Malat-Aspartat-Shuttle-System verwendet. Hierbei wird das im Mitochondrium generierte Oxalacetat durch eine mitochondriale Malatdehydrogenase zu Malat reduziert und kann dann durch die Innere Membran transloziert werden. Im Cytosol oxidiert eine cytosolische Malatdehydrogenase Malat zu Oxalacetat, wobei NAD+ zu NADH reduziert wird und in der Gluconeogenese eingesetzt wird.
Auch der letzte Reaktionsschritt der Gluconeogenese findet nicht im Cytosol statt, sondern im Lumen des Endoplasmatischen Retikulums (ER). Den Transport ins ER und die Hydrolyse von Glucose-6-phosphat besorgt ein glucosespezifischer Membran-Enzymkomplex aus Glucose-6-phosphat-Translokase und Glucose-6-Phosphatase.
Pyruvat-Carboxylase
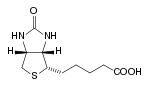
Die Pyruvat-Carboxylase ist nur mit ihrer prosthetischen Gruppe aktiv: Biotin. Biotin fungiert dabei als mobiler Carrier von aktiviertem Kohlenstoffdioxid. Das Biotin ist über ihre Carboxylgruppe an die ε-Aminogruppe eines spezifischen Lysinrestes gebunden. Dadurch entsteht ein flexibler Arm, wodurch die Biotingruppe von einem aktiven Zentrum zum zweiten „schwingen“ kann. Die Carboxylierung erfolgt in zwei Schritten:
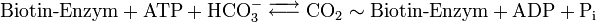
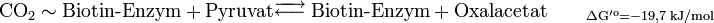 .
.
Die erste Teilreaktion ist abhängig von der Anwesenheit von Acetyl-CoA, d.h. ohne dieses ist keine Carboxylierung von Biotin möglich. Diese Regulation ist eine Form von Allosterie, da ein hoher Acetyl-CoA-Spiegel ein Zeichen für mehr Bedarf an Oxalacetat im Citratzyklus steht. Bei ATP-Überschuss jedoch wird das Oxalacetat in der Gluconeogenese verbraucht, wodurch dieses nicht angereichert wird. Diese Funktion der Pyruvat-Carboxylase ist ein Beispiel einer Anaplerotische Reaktion. Der zweite Reaktionsschritt der Pyruvat-Carboxylase ist Acetyl-CoA unabhängig.
Vergleich Gluconeogenese und Glykolyse
Energiebilanz im Vergleich zur Umkehrung der Glykolyse
Für die Biosynthese von einem Molekül Glucose werden ausgehend vom Pyruvat vier Moleküle ATP und je zwei Moleküle GTP und NADH benötigt.
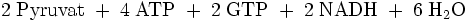
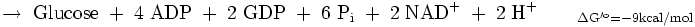
Durch die unten aufgeführte Bilanz wird deutlich, dass die obere Reaktion bevorzugt ablaufen wird, da eine direkte Umkehrung der Glykolyse eine thermodynamisch ungünstige Reaktion darstellt:
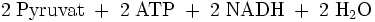
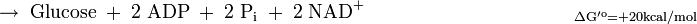
Gluconeogenese und Glykolyse – reziproke Regulation
Die Gluconeogenese wird an zwei Stellen reguliert:
- bei den Reaktionen vom Pyruvat zum PEP und
- bei der Umsetzung von Fructose-1,6-bisphosphat zu Fructose-6-phosphat.
Zur ersten Reaktion: die in der Glykolyse vorkommende Umwandlung von PEP in Pyruvat wird von der Pyruvatkinase katalysiert. Die Aktivität dieses Enzyms wird durch Fructose-1,6-bisphosphat erhöht und durch ATP und Alanin inhibiert. Die Enzyme der Gluconeogenese (Pyruvatcarboxylase und PEP-carboxykinase) werden durch Acetyl-CoA aktiviert und durch ADP gehemmt. Da ATP durch Hydrolyse in ADP umgewandelt wird, kann man bei dieser Art der Regulation zweier gegenläufiger Reaktionen von reziproker Regulation sprechen. Ein weiteres Beispiel bietet hierfür die unter 2. aufgeführt Reaktion. Die bei der Glykolyse beteiligte Phosphofructokinase wird durch Fructose-2,6-bisphosphat und Adenosinmonophosphat (AMP) stimuliert, jedoch unter anderem durch Citrat inhibiert. Reziprok dazu findet die Regulation der an der Gluconeogenese beteiligten Fructose-1,6-bisphosphatase statt (durch Citrat aktiviert und durch Fructose-2,6-bisphosphat und AMP gehemmt).
Einzelnachweise
- ↑ Robinson, BH. (1971): Transport of phosphoenolpyruvate by the tricarboxylate transporting system in mammalian mitochondria. In: FEBS Lett. 14(5); 309–312; PMID 11945784; PDF (freier Volltextzugriff, engl.)
- ↑ Jitrapakdee, S, St. Maurice, M. et al. (2008): Structure, mechanism and regulation of pyruvate carboxylase. In: Biochem J. 413(3); 369–387; PMID 18613815; doi:doi:10.1042/BJ20080709
Weblinks
Siehe auch
Wikimedia Foundation.