- Lactose-Intoleranz
-
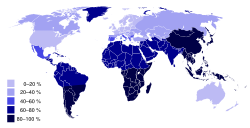
Klassifikation nach ICD-10 E73 Laktoseintoleranz ICD-10 online (WHO-Version 2006) Bei Laktoseintoleranz (medizinisch eine Kohlenhydratmalabsorption), auch als Milchzuckerunverträglichkeit, Laktosemalabsorption, Laktasemangelsyndrom oder Alaktasie bezeichnet, wird der mit der Nahrung aufgenommene Milchzucker (Laktose) als Folge von fehlender oder verminderter Produktion des Verdauungsenzyms Laktase nicht verdaut. Für den größten Teil der Weltbevölkerung ist das der Normalfall, nur einige Populationen verfügen über das Enzym Laktase (siehe Schaubild).
Inhaltsverzeichnis
Allgemeines
Laktase wird von allen Säugetieren während der Stillzeit gebildet, sie spaltet den Milchzucker in die verwertbaren Zuckerarten Galaktose und Glukose. Gelangt ungespaltener Milchzucker beim Menschen in den Dickdarm, wird er von Darmbakterien aufgenommen und vergoren. Die Gärungsprodukte führen unter anderem zu Blähungen und osmotischer Diarrhoe (Durchfall). Das Fehlen des Enzyms geht allerdings nicht immer mit diesen Symptomen einher. In diesem Fall spricht man von Hypolaktasie oder genauer von Laktosemaldigestion (Laktose-Fehlverdauung). Abbauprodukte der Bakterien verursachen dann andere Symptome.
In Asien und Afrika betrifft die Laktoseintoleranz den größten Teil der erwachsenen Bevölkerung (90 % oder mehr), in Westeuropa, Australien und Nordamerika sind es 5 bis 15 % (bei hellhäutigen Menschen). Laktoseintoleranz gilt nur in Ländern mit verbreiteter Laktosetoleranz als Nahrungsmittelunverträglichkeit, in allen übrigen Ländern ist dies der Normalzustand bei Erwachsenen.
Die Laktoseintoleranz als Enzymmangel darf nicht mit der bei Erwachsenen selteneren Milcheiweißallergie verwechselt werden, bei der es sich um eine aktive Immunreaktion aufgrund einer echten Allergie gegen Kuhmilch-Eiweiß handelt. Bei Säuglingen kommt diese Allergie dagegen häufiger vor.
Zudem gibt es Hinweise auf Zusammenhänge zwischen Kasein und Exorphinen[1]
Ähnliche Symptome bei Aufnahme von Fruchtzucker (Fruktose) zeigt die Fruktosemalabsorption. Eine Reihe von Patienten mit Symptomen des Reizdarmsyndroms leidet, ohne es zu wissen, unter Laktoseintoleranz.
Es wird angenommen, dass die Produktion des Enzyms Laktase im Erwachsenenalter im Vergleich zum Säuglingsalter generell stark vermindert ist; das gilt für den Menschen und für alle Säugetiere (und ist der Normalzustand). Nur bei Ethnien, die seit langer Zeit Milchwirtschaft betreiben, hat sich eine Mutation durchgesetzt, die dazu führt, dass auch noch im Erwachsenenalter genügend Laktase produziert wird.
Ursachen
Laktasemangel kann verschiedene Ursachen haben:
- Angeborener Laktasemangel (absolute Laktoseintoleranz): Aufgrund eines Gendefektes ist die Laktasebildung stark eingeschränkt, oder es kann überhaupt kein Enzym gebildet werden (so genannte Alaktasie). Die Vererbung erfolgt autosomal-rezessiv. Da dadurch die Wachstums- und Entwicklungsphase nach der Geburt stark beeinträchtigt wird, kann diese Erkrankung unbehandelt zu schwersten Gehirnschäden führen [2].
- Erkrankungen des Verdauungssystems können die laktaseproduzierenden Zellen so schädigen, dass vorübergehend die Laktaseproduktion beeinträchtigt ist; in seltenen Fällen kommt es zu einer lebenslangen Laktoseintoleranz.
- Physiologischer (natürlicher) Laktasemangel: Bei allen Säuglingen wird dieses Verdauungsenzym normalerweise in ausreichender Menge produziert. Nach der Entwöhnung verringert sich die erzeugte Laktasemenge jedoch je nach Weltregion unterschiedlich: Während z. B. ein Großteil der erwachsenen mittel- und südasiatischen Bevölkerung keine Milchprodukte mehr verträgt, bereitet in nördlichen Bereichen (bei den meisten Bewohnern Europas und des nahen Ostens oder Menschen europäischer/nahöstlicher Abstammung, sowie den sibirisch/mongolischen Ethnien) die Milchzuckeraufnahme meistens bis ins hohe Alter keine Probleme. Grund für das Fortbestehen der Enzymproduktion im Erwachsenenalter ist eine autosomal-dominant vererbte Mutation des LCT-Allels auf dem Chromosom 2 (GeneID 3938).
- Ursachen einer sekundären Laktoseintoleranz (nach Leiß 2005 [3])
- bakterielle oder virale Gastroenteritis
- Chronische Darmerkrankungen
- Zöliakie/Sprue
- intestinales Lymphom
- partielle oder totale Gastrektomie
- Kurzdarmsyndrom
- Blindsacksyndrom/großes Duodenaldivertikel
- Chemotherapie/Strahlentherapie
- Mangelernährung
- chronischer Alkoholmissbrauch
Auswirkungen, Symptome
Bei Laktoseintoleranz gelangen nach dem Konsum von Milch und Milchprodukten größere Mengen Milchzucker, die eigentlich im Dünndarm verarbeitet werden sollten, in den Dickdarm und werden dort von der Darmflora als Nährstoff fermentiert. In der Folge kommt es vor allem zu charakteristisch riechenden Darmwinden und Blähungen, Bauchdrücken bis -krämpfen, Übelkeit, Erbrechen und häufig auch zu spontanen Durchfällen. Die Symptome nehmen mit der Menge der konsumierten Laktose zu.
Bei angeborener absoluter Laktoseintoleranz sind die Symptome bedeutend schwerer als bei der „natürlichen“ mit dem Alter zunehmenden Form.
Andauernde schwere Durchfälle bedeuten eine Reizung der Darmschleimhaut und können außerdem zu einer Störung der Aufnahme von Vitaminen, Mineralstoffen und Spurenelementen führen, ggf. sogar zu vermehrten Infektionen. Längerfristig kann es zu einer Schädigung des Dünndarms kommen (Verkümmerung der Dünndarmzotten). Dadurch vermindert sich dann auch die Aufnahme von Nahrungsmitteln insgesamt.
Diagnose
Für eine Selbstdiagnose von Laktoseintoleranz gibt es zwei Möglichkeiten:
- Diättest: Eine mehrtägige konsequente Diät ohne Laktose, vor allem ohne Milch, Rahm und „versteckte“ Laktose (viele Fertigprodukte enthalten Milchzucker oder Milchbestandteile). Treten in dieser Zeit keine Symptome mehr auf, ist eine Laktoseintoleranz wahrscheinlich. Ein Expositionstest wird dann Klarheit schaffen.
- Expositionstest: Nach einigen Tagen Laktose-Verzicht wird ein Glas Wasser mit 50 bis 100 g gelöstem Milchzucker (gibt es in Drogerien, Reformhäusern und Apotheken) getrunken. Treten danach innerhalb von einigen Stunden die typischen Symptome auf, besteht eine Laktoseintoleranz.
Häufig ist die Diagnose aber nicht eindeutig, weil nur eine unvollständige Intoleranz besteht. Diese nimmt bei der häufigeren Form im Verlauf des Lebens zu, nicht bei der angeborenen Mutation für das Enzym.
Folgende Tests sind wesentlich aufwändiger:
- H2-Atem-Test: Dieses Verfahren basiert auf dem Nachweis von Wasserstoff (H2) in der Ausatemluft. Es ist ein indirekter Nachweis des Lactasemangels. Bei der bakteriellen Aufarbeitung der Laktose im Dickdarm entsteht neben Milchsäure, Essigsäure und Kohlendioxid auch gasförmiger Wasserstoff. Dieser gelangt über das Blut in die Lungen und wird abgeatmet. Da normalerweise kein Wasserstoff in der Ausatemluft vorhanden ist, deutet ein positives Ergebnis auf eine mögliche Laktoseintoleranz hin. Gemessen wird bei diesem Test die Wasserstoff-Konzentration vor und nach der oralen Verabreichung einer definierten Menge an Laktose (Milchzucker). Als positiv gilt der Befund, wenn das Messergebnis vor und nach der Laktosegabe einen Unterschied von 20 ppm Wasserstoff aufweist. Allerdings führt dieser Test bei jedem fünften Laktoseintoleranten zu einem negativen Ergebnis: Diese Patienten haben in der Darmflora bestimmte (harmlose) Bakterien, die Methan erzeugen, wodurch der Nachweis des Wasserstoffs nicht möglich ist.
- Blutzucker-Test: Dieses Verfahren basiert auf der Messung des Glukose-Gehalts im Blut (venöses Blut oder Kapillarblut), die Lactaseaktivität wird also über einen Anstieg der Konzentration an Glukose im Blut festgestellt. Da normalerweise Laktose in Galaktose und Glukose gespalten wird, müsste der Glukosewert (Blutzuckerwert) ansteigen, wenn Laktose eingenommen wird. Ist dies nicht der Fall, liegt der Verdacht einer Laktoseintoleranz nahe. Auch bei diesem Test nimmt der Patient eine definierte Menge an Laktose (üblicherweise 50 g) zu sich. Vor der Einnahme, sowie eine Stunde und zwei Stunden nach der Einnahme erfolgt eine Blutprobe und es wird der Blutzuckergehalt gemessen. Normal ist ein Anstieg von über 20 mg/dl (1,11 mmol/dl) Glukose in venösem Blut oder von 25 mg/dl in Kapillarblut. Pathologisch ein Anstieg von unter 10 mg/dl in venösem Blut. Falsch negative Ergebnisse sind bei Patienten mit latentem oder manifestem Diabetes mellitus möglich.
- Gentest: Seit kurzem kann bei Verdacht auf Laktoseintoleranz ein Gentest auf den LCT-Genotyp durchgeführt werden. Als Untersuchungsmaterial genügt ein Wangenschleimhautabstrich.
- Biopsie: In seltenen Fällen muss eine Gewebeprobe aus dem Dünndarm entnommen und untersucht werden.
Behandlung und Diät
Physiologischer (natürlicher) Laktasemangel und der angeborene Laktasemangel sind nicht heilbar. Die Auswirkungen können jedoch z. B. durch Umstellung der Ernährung auf milchzuckerarme bzw. -freie Kost auf ein Minimum reduziert werden.
Eine andere Möglichkeit ist die Laktasezufuhr von außen in Form von Kautabletten oder Kapseln durch entsprechende pharmazeutische Produkte aus der Drogerie oder Apotheke. Die Dosierung ist jedoch häufig schwierig abzuschätzen, da sie dem Laktosegehalt des zu verzehrenden Lebensmittels angepasst werden muss. Hierbei ist zu berücksichtigen, dass das Produkt bereits im Magen wirksam ist.
Es gibt inzwischen laktosereduzierte Milchprodukte auf dem Markt, unter anderem Milch, aber auch Käse, Joghurt, Sahne, Quark und mehr. Es ist zu beachten, dass Laktose vielen Produkten zugesetzt wird, wie Broten, Getreideriegel, Fertiggerichten, Würzmischungen, Wurstwaren, mariniertem Fleisch, Teigen, Bonbons und Speiseeis, Schokolade, Instantprodukten, Tütensuppen. Ein Grund für die Zugabe von Milchzucker ist das vom Food-Designer gewünschte „Mundgefühl“, das den Geschmack positiv beeinflusst. Die meisten Betroffenen vertragen jedoch nahezu beschwerdefrei kleinere Mengen an Laktose, so dass eine völlige Meidung gar nicht notwendig ist.[4]
Fermentierte Nahrungsmittel wie Joghurt, Käse, Quark enthalten z. T. auch Laktase und in unterschiedlicher Menge Laktose. Dies hängt vor allem vom Herstellungsprozess, der Menge milchzuckerabbauender Bakterien in der Milch und dem Reifungsprozess und der -dauer bei Käsesorten zusammen. Grundsätzlich kann man als Faustregel formulieren: Je länger der Reifungsprozess, desto geringer der Laktoseanteil. Deshalb wird z. B. traditionell hergestellter und ausgereifter Parmesan zum Teil vertragen, junger Gouda jedoch nicht.
Lange Reifungsprozesse können allerdings zu einem anderen Problem führen, das unter dem Namen Pseudoallergie bekannt ist (auch bei anderen proteinhaltigen Lebensmitteln). Durch Abbau von Aminosäuren kommt es vermehrt zur Bildung von sogenannten biogenen Aminen, die ähnlich unangenehme physiologische Auswirkungen haben können wie Histamin bei einer echten Allergie.
Es kommt häufig vor, dass Betroffene in der Folge Milch und Milchprodukte strikt meiden. Ob es hierbei in kritischen Maße zu einem Kalziummangel [5] kommt oder nicht, hängt von der Ausgewogenheit der weiteren Ernährung ab.
Das im industriellen Agrarproduktionsprozess übliche Pasteurisieren der Milch zerstört die milchzuckerabbauenden Bakterien. Aus diesem Grund kann heute aus der handelsüblichen Vollmilch auch nicht mehr durch Stehenlassen der Milch bei Zimmertemperatur die früher übliche Dickmilch hergestellt werden.
Seit dem 25. November 2005 gelten neue Vorschriften zur Kennzeichnung allergieauslösender Lebensmittelbestandteile.[6] Die Kennzeichnungspflicht umfasst auch Milch und Milchbestandteile einschließlich der Laktose. Auch Medikamente und Functional Food können Laktose als Trägerstoff enthalten, ebenso die Anti-Baby-Pille. Eine Laktoseintoleranz hat jedoch nichts mit einer Allergie zu tun, kleinste Mengen Laktose werden von Betroffenen beschwerdefrei toleriert.[4]
Laktose wird in Pulverform in hoher Dosierung auch als Abführmittel eingesetzt, vor allem bei Kleinkindern. Diese Anwendung beruht auf der vergleichsweise niedrigen Geschwindigkeit des enzymatischen Abbaus (auch bei Menschen, die nicht an Laktoseintoleranz leiden) und osmotischen Effekten.
Wird Laktoseintoleranz durch Erkrankungen des Verdauungssystems verursacht, so verschwindet der Laktasemangel nach der Behandlung der vorangegangen Krankheit meist völlig. Nur in seltenen Fällen sind die laktaseproduzierenden Zellen so geschädigt, dass sie sich nicht mehr erholen.
Auch von psychosomatisch bedingten „Milchzuckerunverträglichkeiten“ wurde schon berichtet (Pseudoallergie).
Anthropologische Befunde
Aus einer 2007 veröffentlichen Studie des Mainzer Hochschullehrers für molekulare Anthropologie, Joachim Burger, geht hervor, dass die Laktose-Intoleranz erwachsener Menschen eine stammesgeschichtlich ursprüngliche Eigenschaft des Menschen ist, dass also die Fähigkeit, Laktose problemlos zu verdauen, eine relativ junge genetische Neuerung bei Erwachsenen ist. [7] Burger hatte gemeinsam mit englischen Kollegen neun europäische Skelette aus der Jung- und Mittelsteinzeit (7800 bis 7200 Jahre alt) untersucht und bei der Analyse ihrer Gene entdeckt, dass keines dieser Individuen in der Lage war, Milch zu verdauen. Ein zur Kontrolle analysiertes, rund 1500 Jahre altes Skelett aus der Merowinger-Zeit besitzt hingegen die genetische Veränderung, so dass dieses Individuum Laktose verdauen konnte. Die Fähigkeit der Erwachsenen, Milch zu verdauen, hätte sich in Europa demnach erst parallel zur Ausweitung der Landwirtschaft und nach Einführung der Tierzucht, die hier seit etwa 8000 Jahren stattfand, in der Bevölkerung verbreitet.
Laktoseintoleranz weltweit (Tabelle)
Region bzw. Ethnie Laktoseintoleranz % Südostasien 98 China 93 Aborigines 85 Inuit (Alaska) 80 Zentralasien 80 Afro-Amerikaner 79 Südamerika 65–75 Sizilien 71 Südindien 70 Südfrankreich 65 Massai 62 Kreta 56 Balkan 55 Norditalien 52 Indianer 50 Süditalien 41 Nordindien 27 Beduinen 25 Tutsi (Ruanda) 20 Finnland 18 Nordfrankreich 17 Deutschland 15 Tuareg 13 Weiße US-Amerikaner 12 Großbritannien 5–15 Dänemark 5 Schweden 2 Quellen: [8]; [4]; Artikel Lactose Intolerance in The Cambridge World History of Food, ed. by Kenneth F. Kiple, Cambridge 2000, S. 1060; Norman Kretchmer: Lactose and Lactase, in: Scientific American, Oct. 1972; Michael de Vrese u.a., Probiotics — compensation for lactase insufficiency? in: American Journal of Clinical Nutrition 2001; Vol. 73, No. 2, S. 421–429; RT Jackson u.a., Lactose malabsorption among Masai children of East Africa, in: American Journal of Clinical Nutrition 1979; Vol. 32, S. 779–782
Siehe auch
- Hereditäre Fruktoseintoleranz
- Fruktosemalabsorption
- Nahrungsmittel-Intoleranz
- Nahrungsmittelunverträglichkeit
Quellen
- ↑ Drogen aus der Milchflasche. Deutschlandradio Berlin 26. Juni 2004 (15. Mai 2006)
- ↑ Artikel im Deutschen Ärzteblatt (Dtsch Arztebl 2005; 102: A 664–672 [Heft 10])(11.03.2005)
- ↑ O. Leiß: Diätetische Therapie bei Kohlenhydratmalabsorption und Laktoseintoleranz. Aktuel. Ernähr. Med. 30, 75–87, 2006
- ↑ a b c Tuula H. Vesa et al.: Lactose Intolerance, in: Journal of the American College of Nutrition, Vol. 19, No. 90002, 165S-175S (2000)
- ↑ Sabine Schiffer: Milchzucker-Unverträglichkeit. SWR1, 1. August 2005.
- ↑ Lebensmittelkennzeichnungsverordnung (PDF, 410 kB)
- ↑ J. Burger, M. Kirchner, B. Bramanti, W. Haak und M. G. Thomas: Absence of the lactase-persistence-associated allele in early Neolithic Europeans. PNAS, Band 104, Nr. 10, vom 6. März 2007, S. 3736–3741 (online veröffentlicht am 28. Februar 2007, doi:10.1073/pnas.0607187104
- ↑ Nutritional Genomics
Literatur
- Beate Schmitt: Ohne Milch und ohne Ei. Pala-Verlag, Darmstadt 2002, ISBN 3-89566-179-1.
- Simone Maus, Britta-Marei Lanzenberger: Gesund essen bei Laktoseintoleranz. Gräfe und Unzer, München 2004, ISBN 3-7742-6649-2.
- Anna Maria Brien: Ein Leben mit Laktose-Intoleranz. A.-M. Bien-Jasperneite, Hückelhoven 2002, ISBN 3-00-010219-1.
- Karin Hofele: Richtig einkaufen bei Laktose-Intoleranz. Trias, Stuttgart 2004, ISBN 3-8304-3140-6.
- Doris Paas: Das Laktose-Intoleranz Buch. Verlagshaus Monsenstein und Vannerdat, Köln 2007, ISBN 978-3-86582-531-5.
Weblinks
- Uniklinik Mainz zu Symptomen und Diagnostik
- stern-Artikel: Wenn Milch krank macht
- ZEIT-Artikel: Grollen im Darm (2007)
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.