- Ventrikelseptum-Defekt
-
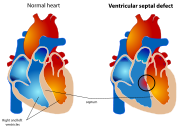
Klassifikation nach ICD-10 Q21.0 Ventrikelseptumdefekt ICD-10 online (WHO-Version 2006) Der Ventrikelseptumdefekt (VSD) ist ein Loch in der Herzscheidewand, der mit ca. 30 % aller angeborenen Herzfehler die häufigste Fehlbildung ist. In der embryonalen Phase der Herzentwicklung wachsen die oberen und unteren Anteile der Scheidewand zwischen den Ventrikeln (Herzkammern) aufeinander zu. Ist dieses Wachstum bei der Geburt nicht ganz abgeschlossen oder vorher gestört, findet sich ein mehr oder weniger großer Defekt im muskulären oder membranösen Anteil des Ventrikelseptums. Bei komplexen Herzfehlbildungen besteht in ca. 50 % der Fälle auch ein VSD, der dann aber anders zu bewerten ist als der hier beschriebene isoliert vorliegende VSD.
Inhaltsverzeichnis
Varianten
- Perimembranöser VSD: Öffnung(en) im membranösen Ventrikelseptum, nahe der Trikuspidalklappe und / oder der Aortenklappe
- Muskulärer VSD: einzeln oder mehrfach (Swiss-cheese-Defekt) vorkommender Defekt, rein muskulär begrenzt (mittig bzw. apikal gelegen)
- Sog. „Doubly committed VSD“: Öffnung unterhalb der Aorten- und der Pulmonalklappe
- AV-Kanaltyp (Inlet-Typ): Öffnung im Bereich des Einlaßseptums der rechten Herzkammer
Auswirkungen auf das Herz-Kreislauf-System
Der Druck im linken Ventrikel (Körperkreislauf) ist ca. 4- bis 5-mal höher als der Druck im rechten Ventrikel (Lungenkreislauf). Durch den VSD wird deshalb - abhängig von der Größe des Defektes - mehr oder weniger arterielles (sauerstoffreiches) Blut durch das Loch in den rechten Ventrikel (Lungenkreislauf) gepumpt. Dieser Übertritt wird Links-Rechts-Shunt genannt und belastet das Lungengefäßsystem. Besteht ein großer, hämodynamisch wirksamer VSD über längere Zeit, kann sich eine Pulmonale Hypertonie ausbilden. Abhängig von der Größe des Links-Rechts-Shunts kann es zu einer Herzinsuffizienz (Herzminderleistung) kommen oder durch eine Stauung des vermehrten Blutflusses in der Lunge zu vermehrten Flüssigkeitseinlagerungen im Gewebe - im akuten Fall zu einem Lungenödem.
Klinische Zeichen
Die Kinder fallen oft durch eine vermehrte Atmung auf. Das Trinken fällt ihnen auf Grund der vermehrten Herz- und Lungenleistung schwer. Die Gewichtszunahme kann bei normalem Längenwachstum schwierig sein. Deshalb sind VSD-Kinder oft sehr schlank.
Diagnostik
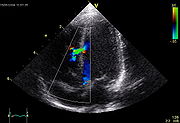
Die genauere Diagnostik wird (nach einem in einer Vorsorgeuntersuchung beim Abhören festgestellten Herzgeräusch) heute mit Hilfe der Echokardiografie durchgeführt. Eine Herzkatheteruntersuchung bringt genauere Werte und wird durchgeführt, wenn das Echo keine ausreichenden Informationen für die Operation ergibt.
Verschluss
Ein kleiner muskulärer VSD kann sich spontan in den ersten Lebensjahren verschließen.
Größere Defekte, die auch hoch in der Nähe der Herzklappen (und damit des Erregungsleitungssystems) oder tief in der Nähe der Herzspitze liegen oder bei denen sich der Defekt aus mehreren Löchern zusammensetzt, werden chirurgisch verschlossen, wobei etwa 26 % der Defekte direkt durch eine Naht verschlossen werden können und 74 % mit einem Patch (Flicken aus Perikard = Herzbeutelgewebe oder Dacron/Goretex).
90 % der VSD-Verschlüsse können über einen "transatrialen" Zugangsweg operiert werden. Der rechte Herzvorhof wird geöffnet und die Operation durch die Trikuspidalklappe (zwischen rechtem Vorhof und rechter Herzkammer) durchgeführt. Nur in 1 % der Fälle wird ein transpulmonaler Zugangsweg gewählt und bei ca. 9 % der Fälle wird die rechte Herzkammer für die Operation eröffnet.
Die Operation wird mit Hilfe der Herz-Lungen-Maschine über eine Sternotomie (Eröffnung des Brustbeins), die inzwischen auch minimalinvasiv (klein) ausfallen kann, durchgeführt.
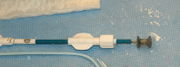
Der interventionelle Verschluss eines perimembranösen VSDs mit Hilfe des Herzkatheters kann derzeit in einigen spezialisierten kinderkardiologischen Zentren bei Kindern ab 8 kg Körpergewicht vorgenommen werden. Erst im Langzeitverlauf müssen sich die Ergebnisse mit dem chirurgischen Verschluss messen lassen. Zur Zeit (2005) gilt der chirurgische Verschluss, insbesondere bei Kindern unter 8 kg Körpergewicht, noch als Goldstandard.
Ergebnisse
Nach der Operation, die heute meistens schon im ersten Lebensjahr durchgeführt wird, sind die Kinder ganz gesund, entwickeln sich normal und holen ihr eventuelles Gewichtsdefizit schnell auf. Nach etwa einem Jahr nach der Operation braucht keine Endokarditisprophylaxe mehr eingehalten werden. Kontrolluntersuchungen sind jedoch in größer werdenden Abständen weiter angezeigt.
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.