- Acne tarda
-
Klassifikation nach ICD-10 L70 Akne ICD-10 online (WHO-Version 2006) Die Akne (von griechisch ἀκμή, akmḗ, wörtlich „die Reife“, „Akme“, „Zenith“, Näheres siehe unten) ist eine Erkrankung hauptsächlich des Talgdrüsenfollikels, die zunächst nichtentzündliche Komedonen hervorbringt, im späteren Verlauf aber auch eine Reihe entzündlicher Effloreszenzen wie Papeln, Pusteln und Knoten entstehen lassen kann. Bei einigen Akneformen können Terminal- und Vellushaarfollikel betroffen sein.
Inhaltsverzeichnis
Etymologie
Akne als Begriff für die Hautkrankheit wurde im 19. Jahrhundert aus dem Englischen ins Deutsche entlehnt.[1] Dort bezog man sich auf eine spätlateinische Quelle, die ihrerseits durch einen Transkriptionsfehler aus dem griechischen Akkusativ Plural (mit m) lateinisch acnas machte.[2] Laut Kluge erfolgte die Einführung im Englischen im Sinne von „Blüte“ bei ursprünglich englisch rosy-drop[1], dem Online Etymology Dictionary zufolge, abgeleitet von der spitzförmigen Erscheinung der Akne-Effloreszenzen Papel und Pustel.[2] Ακμή ist verwandt mit griechisch άκρος, ákros, „spitz“ (vergleiche im deutschen medizinischen Gebrauch die Akren, auch Akrobat) sowie urverwandt mit lateinisch acutus, „akut“ und deutsch Ecke.[1]
Epidemiologie
Akne ist weltweit die häufigste Hauterkrankung. 70 bis 87 Prozent aller Jugendlichen weisen Akne-Hautveränderungen auf, 10 bis 30 Prozent davon benötigen eine medikamentöse Therapie.
Akneformen
Akne wird nach Ursache, Ausprägung bzw. Schweregrad und Lebensalter systematisiert.
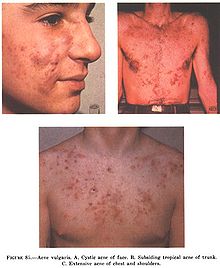
Am bekanntesten und verbreitetsten ist die Acne vulgaris oder „gewöhnliche Akne“. „Gewöhnlich“ bedeutet hier, dass die Akne bedingt durch verstärkten Androgeneinfluss während der Pubertät auftritt und spätestens zum Anfang des dritten Lebensjahrzehnts abklingt. Weil ihre Ursachen in Veränderungen des Körperstoffwechsels liegen, gehört die Acne vulgaris zu den endogenen Akneformen.
Nach Lebensalter werden im weiteren unterschieden:
- Acne neonatorum: Akne im Neugeborenenalter
- Acne infantum: Akne im vorpubertären Kindesalter (ab 3. Lebensmonat)
- Acne tarda: Akne im fortgeschrittenen Erwachsenenalter, hier üblicherweise nach dem 25. Lebensjahr.
Die Akne endogener Ursache ist prinzipiell in jedem Lebensalter möglich. Insbesondere präpubertär und im fortgeschrittenen Erwachsenenalter kommen als Hintergrund Stoffwechselerkrankungen in Betracht.
Akne kann aber auch „von außen“ verursacht werden. Bekannte exogene Akneformen sind:
- Acne aestivalis, auch bekannt als „Mallorca-Akne“, erscheint nach UV-Einwirkung. Hintergrund sind vermutlich Reaktionen freier Radikale mit den Lipiden aus fetthaltigen Kosmetika, Sonnenschutzmitteln oder dem körpereigenen Talg, aus denen entzündungsfördernde Substanzen hervorgehen.
- Acne cosmetica, tritt nach Anwendung komedogener Kosmetika auf.
- Acne medicamentosa, entsteht durch Anwendung barbiturat-, lithium- oder kortikosteroidhaltiger Medikamente, Anabolikamissbrauch und Überdosen von Vitamin B6, B12 oder D2.
- Acne venenata - die „Kontaktakne“. Hierzu gehören Chlor-, Öl- und Teerakne.
Die Acne inversa ist eine häufig schwere Entzündung der Talgdrüsen und Terminalhaarfollikel, vorzugsweise in intertriginösen Arealen wie z. B. Achselhöhle, Leistenregion und Gesäßfalte. Die Pathogenese ist nicht vollständig geklärt, als besonderer exogener Faktor scheint oft Nikotinmissbrauch (Rauchen) eine Rolle zu spielen.[3]
Nach Ausprägung bzw. Schweregrad unterscheidet man die Acne comedonica von der Acne papulo-pustulosa und der Acne conglobata. Das Hautbild der Acne comedonica ist von Komedonen und höchstens wenigen, sehr leichten Entzündungen (Papeln) geprägt. Narbenbildung ist nicht zu befürchten. Bei der Acne papulo-pustulosa dominieren Papeln und Pusteln, Narbenbildung infolge der Entzündungsprozesse ist möglich. Die Acne conglobata bezeichnet das zusätzliche Auftreten von Fistelkomedonen und Knoten, in der Folge droht erhebliche Vernarbung.
Pathogenese
Aufgrund verstärkter Talgproduktion (Seborrhoe) und einer Verhornungsstörung im Ausgang des Talgdrüsenfollikels bilden sich Komedonen. Entzünden sich diese, entwickeln sich Papeln, Pusteln oder Knoten. Untersuchungen an ein- und zweieiigen Zwillingen haben gezeigt, dass es eine starke genetische Prädisposition für die endogene Akne gibt.
Weitere Ursachen sind:
- Bakterien: Neuere Forschungsergebnisse zeigen, dass es für den Beginn des Akne-Entzündungsprozesses nicht der übermäßigen Besiedlung (Hyperkolonisation) mit Propionibacterium acnes bedarf. Gleichwohl spielen jene Bakterien, die die entstehende Wunde besetzen, für den weiteren Verlauf des Entzündungsprozesses eine Rolle.
- Androgene: Androgene stimulieren die Zunahme des Talgdrüsenvolumens (Talgdrüsenhyperplasie) wie auch die Keratinozytenproliferation bzw. die Ausbildung einer Proliferationshyperkeratose im Ausführungsgang des betroffenen Follikels.
- Liganden von Peroxisom-Proliferations-aktivierenden Rezeptoren (PPAR): Menschliche Talgdrüsen sind üppig mit PPAR ausgestattet. Unter den verschiedenen PPAR-Subtypen ist besonders PPARα bei der Regulation der Lipidsynthese beteiligt. Das 5-Lipoxygenase-Produkt Leukotrien B4 (LTB4) ist einer der stärksten natürlich vorkommenden PPARα-Liganden, stimuliert zusammen mit Androgenen die Lipidsynthese der Talgdrüsen.
- Komedogene Stoffe: Komedogene Substanzen etwa aus Kosmetika behindern auf Grund ihrer stofflichen Eigenschaften die Abschilferung der Korneozyten (Retentionshyperkeratose) und fördern so die Bildung von Komedonen (Komedogenese).
- Rauchen: Untersuchungen zeigten, dass Zigarettenrauch hohe Mengen an Arachidonsäure und polyzyklischen aromatischen Kohlenwasserstoffen enthält. Diese initiieren einen Phospholipase-A2-abhängigen Signalweg, der die proentzündliche Wirkung von Arachidonsäure weiter stimulieren kann.
- Stress: Das Stresshormon CRH vermag die Lipidgenese und die Umwandlung von DHEA nach Testosteron in den Sebozyten zu beeinflussen. Inwieweit sich dies in der Praxis auswirkt und ob die Erkenntnis neue Therapieansätze eröffnet, muss noch geklärt werden. [4]
Folgen und Komplikationen
Aknebedingte Entzündungen können mit Rötung, Schwellung, Juckreiz und Druckschmerz einhergehen. Bei größeren Entzündungen drohen zusätzlich Lymphknotenschwellungen, Kopfschmerz, Fieber und Sepsis. Auf dem Wege der Schmierinfektion kann der Ausbruch einer Follikulitis/Furunkulose begünstigt werden. Schwere, d. h. stark entzündliche Akneformen sind mit Narbenbildung verbunden. Des Weiteren kann die Akne zu psychischen und sozialen Problemen beim Betroffenen führen, da sie als stigmatisierend empfunden wird. Phobien, Neurosen, Beziehungsstörungen, Mobbing des Betroffenen durch seine soziale Umwelt, Depressionen und Suizidalität sind möglich.[5]
Behandlung
Außer in leichten Fällen von Akne ist die Behandlung durch einen Hautarzt (Dermatologen) anzuraten. Es stehen mehrere Wirkstoffe und unterstützende Therapie-Methoden zur Verfügung. Die medikamentöse Therapie versucht, die Talgproduktion zu reduzieren, den Verhornungsvorgang im Ausführungsgang des Talgdrüsenfollikels zu normalisieren, Bakterien zu bekämpfen und die Entzündungsreaktion günstig zu beeinflussen.
Alpha-Hydroxy-Säuren
α-Hydroxycarbonsäuren, die zu den natürlichen „Fruchtsäuren“ zählen, wirken komedolytisch. Zur Aknetherapie werden neben Glykolsäure noch Milchsäure, Apfelsäure, Zitronensäure und Mandelsäure eingesetzt. Mit Hilfe 10-15%iger Cremezubereitungen erfolgt eine Reduktion der Kohärenz follikulärer Korneozyten in den unteren Schichten des Stratum corneum und schließlich die Komedolyse. In den meisten Fällen ist hierfür aber eine 3-monatige Behandlung notwendig.[6] Es ergibt sich auch eine Prophylaxe gegen Komedonenneubildung. Im Unterschied zur Therapie mit Benzoylperoxid, Retinoiden oder Salicylsäure kommt es beim Einsatz von Alpha-Hydroxy-Säuren nicht zum epidermalen Wasserverlust. Das im 2-Wochen-Intervall wiederholte Peeling mit 30%iger Glykolsäure erwies sich ab der zweiten Behandlung als signifikant effektiv.[7]
Antibiotika
Antibiotika sollen jene Bakterien bekämpfen, die die Talgdrüsenfollikel und im weiteren Verlauf die entzündlichen Effloreszenzen der Akne besiedeln. Antibiotika können außerdem entzündungshemmend wirken und indirekt der Verhornungsstörung entgegenwirken.[8] Man unterscheidet zwischen topisch (lokal) und systemisch (körperweit) wirksamen Antibiotika-Präparaten. Über den Verdauungstrakt zugeführte Antibiotika können Darmprobleme (etwa Durchfall) zur Folge haben. Die Verhütungswirkung der Antibabypille kann hiervon beeinträchtigt werden.
Benzoylperoxid (kurz: BPO)
Benzoylperoxid wirkt als potentes Oxidationsmittel antibakteriell und keratolytisch. Es gibt BPO-Präparate in Anteilen von 2,5 % bis 10 %, als Gel, Creme oder Waschsuspension. Ein höherer BPO-Anteil muss nicht unbedingt bessere Wirkung bedeuten, verstärkt aber in einigen Fällen die Hautirritationen. Kontaktallergische Reaktionen treten in etwa 10 % der Fälle auf, das Medikament sollte dann abgesetzt werden.
Hormone (nur Frauen)
Die hormonelle Therapie von Frauen beinhaltet die Gabe von antiandrogen wirkenden Substanzen; sie beeinflusst Talgproduktion und Verhornungsvorgänge im Talgdrüsenfollikel. Meist wird hierzu das synthetische Estrogen Ethinylestradiol, kombiniert mit einem antiandrogen wirkenden, synthetischen Gestagen (etwa Cyproteronazetat, Drospirenon), eingenommen. Entsprechende Hormonpräparate dienen gleichzeitig der Empfängnisverhütung.
Linolsäure
Linolsäurehaltige Creme kommt als Grundlage magistraler Rezepturen zum Einsatz. In einer Studie aus dem Jahre 1998 konnte gezeigt werden, dass äußerlich angewendete Linolsäure die Größe von Mikrokomedonen innerhalb eines Monats um fast 25 % reduziert.[9]
Retinoide
Bei Akne leichter und mittlerer Ausprägung bietet sich die äußerliche (topische) Anwendung von Retinoiden an. Hierzu gehören Tretinoin, Isotretinoin, Motretinid, Adapalen und Tazaroten. Retinoide wirken bei topischer Anwendung hauptsächlich komedolytisch. Als Nebenwirkungen können Juckreiz, Brennen und Rötungen der Haut auftreten. Adapalen, ein synthetisches Derivat der Naphthoesäure, zuzuordnen den „Retinoiden der dritten Generation“ (polyaromatische Retinoide), zeigt in schwacher Konzentration (0,1 %) gute Ergebnisse bei vergleichsweise geringen Nebenwirkungen.
Isotretinoin systemisch
In schweren oder ansonsten therapieresistenten Fällen von Akne kann das Retinoid Isotretinoin systemisch eingesetzt werden. Im Idealfall wird hierdurch die Talgproduktion dauerhaft reduziert. Die Nebenwirkungen können unter anderem starke Schälung der Haut, trockene Haut, Haarausfall, Nasenbluten, Depressionen und Gelenkschmerzen sowie eine Schädigung der Leber sein (abhängig von der verschriebenen Dosis). Eine Schwangerschaft muss in jedem Fall für die Zeit der Therapie und dazu mit einem einem nachfolgenden Sicherheitsabstand ausgeschlossen sein, da beim Ungeborenen schwere Fehlbildungen auftreten könnten. Zur Sicherstellung der Empfängnisverhütung wird Frauen unter systemischer Isotretinoin-Therapie meist die Pille verschrieben.
Lichttherapie
Die Therapie mit Sonnenlicht bzw. Ultraviolettstrahlung ist umstritten. Zwar vermag UV-Strahlung antibakteriell zu wirken, gleichzeitig kann jedoch die Proliferationshyperkeratose angeregt werden. In der Folge droht die Neubildung von Komedonen. Außerdem kann es zu phototoxischen Effekten kommen, insbesondere bei Benutzung äußerlich aufzutragender Medikamente, Sonnenschutzmittel und Kosmetika.
Salicylsäure
Die aromatische ß-Hydroxycarbonsäure Salicylsäure wirkt keratolytisch und antibakteriell[10]. In Konzentrationen bis 2 % ist Salicylsäure in Kosmetika enthalten, erzielt so aber nur eine oberflächliche „Schälwirkung“. Erst Konzentrationen ab 5 % erreichen einen komedolytischen Effekt. Bei großflächiger Anwendung in höherer Dosierung, wie etwa zur Behandlung von Aknenarben erforderlich, besteht die Gefahr der Nierenschädigung. Das im 2-Wochen-Intervall wiederholte Peeling mit 30%iger Salicylsäure erwies sich ab der zweiten Behandlung als signifikant effektiv.[7]
Zink und Zinkverbindungen
Zink ist ein essentielles Spurenelement für den menschlichen Körper. Der Pathomechanismus der Akne und Wundheilungsprozesse können den physiologischen Bedarf des Erkrankten erhöhen. Kann dieser Mehrbedarf nicht allein aus der Nahrung gedeckt werden, erscheint es sinnvoll, unterstützend zur Aknetherapie Zinksupplemente einzusetzen. Chronische Überdosierung sollte dabei jedoch vermieden werden, es drohen Kupfermangel und in der Folge das Auftreten einer hypochromen Anämie. Für die topische Aknetherapie werden Zinkverbindungen in der Regel mit den Antibiotika Erythromycin und Clindamycin kombiniert. Das antiseptisch wirksame Zinkoxid ist Bestandteil der Zinksalbe, welche allein oder in Kombination mit einem Antibiotikum für die Wundbehandlung eingesetzt werden kann.
Autovakzine
Die Impfung mit homologen Autovakzinen ist eine alte, im westlichen Europa nur noch wenig bekannte Therapieform bezüglich der entzündlichen Akneeffloreszenzen. Hierfür muss ein Punktat aus einer infizierten Läsion entnommen und an ein Labor eingeschickt werden. Die Herstellung des Autovakzins dauert etwa drei Wochen. Das Präparat wird dann über einen Zeitraum von acht bis zehn Wochen einmal wöchentlich subkutan injiziert. Klinische Versuche ergaben bislang nur Hinweise auf mögliche immunologische Effekte.[11] Nachweise für Unbedenklichkeit und Wirksamkeit bei Akne wurden bislang nicht erbracht, eine entsprechende placebokontrollierte Doppelblindstudie fehlt bis heute.[12]
Akne und Ernährung
Bis jetzt ist ein allgemeiner Zusammenhang zwischen der Ernährungsweise und dem Auftreten von Akne wissenschaftlich nicht nachgewiesen. Einige Befürworter dieser These bemängeln das Fehlen wirklich aussagekräftiger Studien zum Thema, ohne jedoch selbst eine derartige Studie präsentieren zu können.
Bekannt sind bestimmte Stoffwechselerkrankungen, die fehlernährungsbedingt auftreten und eine Akne entweder verursachen oder zumindest ungünstig beeinflussen können. Hierzu zählen fehlernährungsbedingte Fälle des PCOS, deren Hyperandrogenismus Akne zur Folge hat. Krankhaft erhöhter Blutzucker, wie er in Fällen unbehandelten Diabetes mellitus auftritt, vermag die bakterielle Besiedlung der Haut und nachfolgende Entzündungen zu begünstigen, was sich ungünstig auf die Ausprägung einer bereits bestehenden Akne auswirken dürfte.
Eine retrospektiv-statistische, nicht placebo-kontrollierte Studie aus dem Jahre 2005 von Clement Adebamowo (Boston/USA) behauptet, mittels Auswertung der Fragebögen von über 47.000 Krankenschwestern einen statistischen Zusammenhang zwischen dem Konsum bestimmter Milchprodukte und dem Auftreten der Akne bei jungen Frauen gefunden zu haben.[13]
Irrtümer und Vorurteile
- „Akne ist ein Zeichen mangelnder Körperhygiene.“ – Akne kann nicht als Mangel der persönlichen Hygiene angesehen werden, so verbessert ständiges Waschen das Hautbild in der Regel nicht. Im Gegenteil - durch zu häufiges Waschen wird der Säureschutzmantel der Haut beschädigt, so dass sich die Krankheit verschlechtern könnte. Daher sollten Betroffene sich nur maximal zweimal täglich mit einem pH-hautneutralen (pH-Wert 5,5) Hautreinigungsmittel waschen.
- „Sexuelle Gedanken und Handlungen führen zu Akne.“ – Zwar manifestiert sich die pubertäre Akne oft zeitgleich mit dem Erwachen der Sexualität, jedoch entspricht es einem groben Missverständnis endokrinologischer Hintergründe, die Hauterkrankung als Folge sexueller Gedanken und Handlungen zu verstehen.
- „Mitesser und Pickel sollte man ausdrücken.“ – Das „Ausdrücken“ der Akne-Effloreszenzen ist keine sinnvolle Alternative zur medikamentösen Therapie, sollte nur in Ausnahmefällen und durch geschultes Personal vorgenommen werden. Bei unsachgemäßer Durchführung drohen die Ruptur des Follikels bzw. die Vergrößerung der Wunde, Abszessbildung, Schmierinfektionen und zusätzliche Narben.
- „Akne wird von Nahrungsmitteln verursacht, die der Körper nicht verträgt.“ – Die Akne ist weder Symptom einer Allergie noch Symptom einer Nahrungsmittel-Intoleranz.
Siehe auch
- Arzneistoffe zur Aknetherapie in der deutschsprachigen Wikipedia
- Katzenakne
- Teenager
Quellen
- ↑ a b c Kluge: Etymologisches Wörterbuch der deutschen Sprache, 24. Auflage
- ↑ a b Harper: acme und acne In: Online Etymology Dictionary (englisch) Webseite
- ↑ Breuninger, Wienert: Acne inversa. In: Dt Ärztebl 2001; 98: A 2889–2892 (Heft 44). Volltext
- ↑ Zouboulis et al.: CRH: An autocrine hormone that promotes lipogenesis in human sebocytes. In: Proc Natl Acad Sci USA; 14.05.2002; 99(10):7148-53. Volltext
- ↑ Gieler et al.: Psychosomatische Aspekte bei Hauterkrankungen: Akne vulgaris In: Psychosomatische Dermatologie; AWMF-Leitlinien-Register Nr. 013/024. Webseite
- ↑ Fratila, Uerlich: Fruchtsäurepeeling - Die dermatologische und ästhetisch-korrektive Anwendung von Alpha-Hydroxysäuren(AHA) In: Der Hautarzt 1999, 50:457; Springer. Vorschau und Volltext
- ↑ a b Kessler E, Flanagan K, Chia C, Rogers C, Glaser DA: Comparison of alpha- and beta-hydroxy acid chemical peels in the treatment of mild to moderately severe facial acne vulgaris. In: Dermatol Surg. 2008 Jan;34(1):45-50; discussion 51. Epub 2007 Dec 5. PMID 18053051
- ↑ Bodokh, Jacomet, Lacour, Ortonne: Minocycline induces an increase in the number of excreting pilosebaceous follicles in acne vulgaris. A randomised study. In: Acta Derm Venereol. 1997 Jul;77(4):255-9. Zusammenfassung
- ↑ Letawe C, Boone M, Pierard GE: Digital image analysis of the effect of topically applied linoleic acid on acne microcomedones. In: Clin Exp Dermatol., 1998 Mar;23(2):56-8. Zusammenfassung
- ↑ Hartmann AA: The influence of various factors on the human resident skin flora. In: Semin Dermatol. 1990 Dec;9(4):305-8. PMID 2285575
- ↑ Zaluga E.: Skin reactions to antigens of propionibacterium acnes in patients with acne vulgaris treated with autovaccine Ann Acad Med Stetin. 1998;44:65-85 PMID 9857532
- ↑ Nolte O.: Wie wirken Autovakzinen? In: Therapeutische Autovakzination (homologe Autovakzine) zur Beeinflussung chronischer, bakterieller Infektionskrankheiten. Webseite
- ↑ Adebamowo et al.: High school dietary dairy intake and teenage acne. In: J AM ACAD DERMATOL 02-2005; S. 207-214. Volltext
Literatur
- Akne und ihre Subtypen - Leitlinie der Deutschen Dermatologischen Gesellschaft (DDG), Stand: 07/1998. Volltext
- Fanta, Messeritsch-Fanta, Steyr: Akne 1999: brauchen wir den Hautarzt noch?. In: Der Hautarzt 12/1999; S. 900-911; Springer-Verlag. (Pathogenese und Therapie der Akne auf dem Erkenntnisstand von 1999) Vorschau und Volltext
- Zouboulis: Moderne Aspekte der Aknepathogenese. In: Ärztliche Praxis Dermatologie / Allergologie 01/2006; S. 26-28; Reed Business Information GmbH. Volltext
- James WD. Acne. N Engl J Med 352:14 (2005) Volltext
Weblinks
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.