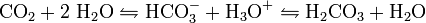- Hyperventilationssyndrom
-
Klassifikation nach ICD-10 R06.- Störungen der Atmung R06.4 Hyperventilation F45.33 Somatoforme autonome Funktionsstörung: Atmungssystem ICD-10 online (WHO-Version 2006) Bei einer Hyperventilation (von Griechisch ὑπέρ „über“ und Lateinisch ventilare „fächeln“) handelt es sich um eine über den Bedarf gesteigerte Lungenbelüftung. Sie geht mit einer Abnahme des Kohlenstoffdioxid-Partialdruckes (CO2) und einem pH-Anstieg (respiratorische Alkalose) im Blut einher. Eine Hyperventilation kann sich als Störung der Atemregulation aus psychischen oder körperlichen Gründen ereignen (Hyperventilationssyndrom, primäre Hyperventilation), als Reaktion auf eine Unterversorgung zeigen (bei Erkrankungen des Herz-Kreislauf-System, sekundäre Hyperventilation), oder auch bei kontrollierter Beatmung auftreten.
Neben dem akuten Hyperventilationsyndrom, das durch anfallsweise auftretende beschleunigte und vertiefte Atmung mit den typischen tetanischen Symptomen gekennzeichnet ist, wird das chronische Hyperventilationsyndroms unterschieden, das zur Gruppe der Somatisierungsstörungen gezählt wird und oft mit nicht eindeutigen Symptomen einhergeht.
Das bei einem erhöhten Atmungsbedarf angepasste Atemvolumen bei Arbeit ist keine Hyperventilation. Das Gegenteil (zu viel Kohlendioxid im Blut) heißt Hypoventilation. Das Phänomen einer zu schnellen Atmung, ohne Berücksichtigung der Kohlendioxidkonzentration im Blut, bezeichnet man als Tachypnoe.
Inhaltsverzeichnis
Ursachen
Eine Hyperventilation ist eine Störung der Atemregulation, die meist psychisch bedingt ist. Starke Affekte wie Angst, Panik oder Erregung, aber auch Schmerzen oder Depressionen können zu einer beschleunigten Atmung führen.
Daneben kann eine Hyperventilation auch durch körperliche Erkrankungen wie Hirnentzündungen, Hirntumoren, Schädel-Hirn-Trauma, Schlaganfall, Elektrolytstörungen, Vergiftungen und Infektionskrankheiten ursächlich sein, die diagnostisch berücksichtigt werden müssen.
Differenzialdiagnostisch müssen körperliche Störungen ausgeschlossen werden, die eine kompensatorische Steigerung der Atmung verursachen, wie etwa Herzinsuffizienz und Erkrankungen der Lunge.
Ein besonderer Fall der (willentlichen, aber nicht beabsichtigten) Hyperventilation kann auftreten bei der Zirkularatmung, wie sie Blasinstrumentenspieler, vor allem beim Didgeridoo, verwenden. Einige Atemtherapien und Atemlehren verwenden absichtliche Hyperventilationen, so Kapalabhati, eine Übung der indischen Atemlehre Pranayama oder das holotrope Atmen.
Atemregulation im Körper
Das Atemzeitvolumen (auch Atemminutenvolumen genannt) des Menschen wird primär durch die CO2-Konzentration im arteriellen Blut geregelt. Die Messung der CO2-Konzentration erfolgt zum einen durch im Hirnstamm gelegene zentrale Chemorezeptoren und zum anderen durch periphere Chemorezeptoren, die sich im Glomus caroticum und in den Glomera aortica befinden. Steigt der CO2-Gehalt im Blut, erhöht sich das Atemzeitvolumen (Vermittlung durch das Atemzentrum). Eine sekundäre Atemsteuerung (unter Normalbedingungen deutlich geringerer Einfluss) übernehmen Sauerstoff- (kann nur in peripheren Chemorezeptoren gemessen werden) und pH-Rezeptoren, die bei zu niedriger Sauerstoffversorgung bzw. zu niedrigem pH-Wert das Atemzeitvolumen erhöhen.
Pathophysiologie
Die erhöhte Durchlüftung führt kaum zu einer Mehraufnahme von Sauerstoff im Körper, da die Sättigung des Blutes mit Sauerstoff schon bei normaler Atmung etwa 97 % beträgt. Allerdings kommt es zur vermehrten Abatmung des im Körper entstehenden Kohlendioxid.
Kohlendioxid ist im Blut als Kohlensäure gebunden:
Durch eine vertiefte bzw. beschleunigte Atmung kommt es also zu einer Abnahme der CO2-Konzentration im Blut. Wenn weniger CO2 vorhanden ist, reagiert auch Kohlensäure ab, um das Gleichgewicht wieder herzustellen. Dies führt ebenfalls zu einer Abnahme der H3O+-Konzentration und so zu einem Anstieg des pH-Wertes des Blutes (respiratorische Alkalose).
Zum Verständnis der Folgen der Hyperventilation ist eine grundlegende Kenntnis über den Zustand der Hirngefäße in Abhängigkeit von der CO2-Konzentration im Blut erforderlich: Eine hohe CO2-Konzentration geht im Allgemeinen mit einer niedrigen O2-Konzentration einher. In diesem Fall erweitern sich die Gefäße des Gehirns, um eine adäquate Versorgung der Nervenzellen mit Sauerstoff zu gewährleisten. Bei der Hyperventilation tritt nun der umgekehrte Fall ein: Die abnormal geringe CO2-Konzentration führt zu einer Konstriktion der Hirngefäße. Dies führt zu der paradoxalen Situation, dass eine vermehrte Atemtätigkeit trotz maximaler Sauerstoffsättigung zu einer Unterversorgung des Gehirns mit Sauerstoff führt.
Durch die pH-Verschiebung kommt es außerdem zu Störungen des Elektrolythaushaltes, insbesondere zu einer relativen Hypokalziämie, die zu einer Übererregbarkeit des Nervensystems führt und die typischen neuromuskulären Symptome bedingt.
Symptome
Bei den Betroffenen liegt eine schnelle Atemfrequenz (Tachypnoe) vor, sie klagen gleichzeitig über starke Luftnot, den Zwang, tief einatmen zu müssen und ein Engegefühl über der Brust. Gähnen, Seufzer und ein Reizhusten können ebenfalls auftreten. Typisch sind die neuromuskulären Symptome. Charakteristischerweise treten Gefühllosigkeit und Missempfindungen (Parästhesien, als „Ameisenlaufen“ empfunden) auf, begleitet von Verkrampfungen der Hände („Pfötchenstellung“) und Lippen („Karpfenmaul“), Zittern, Muskelschmerzen und gelegentlich Lähmungen der Extremitäten. Begleitend sind oft Kopfschmerz, Schwindel, Sehstörungen und Benommenheit, teilweise bis zur Synkope.
Auch kardiale Symptome können auftreten und sich als thorakale Schmerzen (über dem Brustkorb), Herzstechen und Herzklopfen (Palpitationen) äußern.
Bei chronischem Krankheitsbild können weiterhin Verdauungsprobleme (Aufstoßen, Blähungen, Schluckstörungen) auftreten, die oft dem Krankheitsbild des Reizdarmsyndroms entsprechen. Müdigkeit, Schläfrigkeit, Konzentrationsstörungen, Vergesslichkeit, Reizbarkeit, Wetterfühligkeit sowie phobische- oder Panikzustände sind ebenfalls mögliche Symptome des chronischen Verlaufs.
Behandlung
Im Vordergrund der Behandlung einer akuten Hyperventilation steht eine Beruhigung des Betroffenen mit der Anleitung zu bewusst langsamer und verminderter Atmung. Wenn dies aufgrund von Angst und Erregung nicht möglich ist, ist eine Rückatmung (in eine Plastik- oder Papiertüte bzw. eine Hyperventilationsmaske) angezeigt. Durch das mehrmalige Ein- und Ausatmen der eigenen kohlenstoffdioxidhaltigen Atemluft steigt die CO2-Konzentration im Blut des Patienten wieder an, und die zuvor konstringierten Hirngefäße weiten sich wieder. Zuweilen ist eine pharmazeutische Sedierung, z. B. mit einem Benzodiazepin, durch den Notarzt notwendig. Heute nicht mehr praktiziert wird ein Ausgleich des Säure-Basen-Haushalts oder die intravenöse Verabreichung von Calcium. Hierbei handelt es sich um eine reine Placebotherapie.
Das chronische Hyperventilationssydrom wird durch psychotherapeutische Behandlung sowie mit Physio- und Atemtherapie und Entspannungsverfahren behandelt. Bei etwa 60 % der Patienten kommt es darunter zu einer Besserung.
Literatur
- J. Herrmann, A. Radvila: Funktionelle Störungen – Funktionelle Atemstörungen – Das Hyperventilationssyndrom. Dtsch Arztebl 1999; 96(11): A-694 / B-532 / C-490
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.