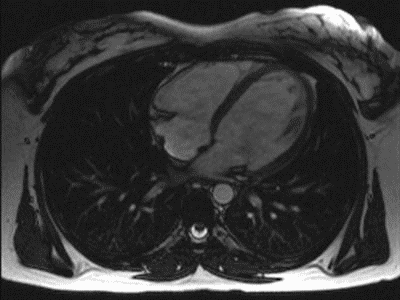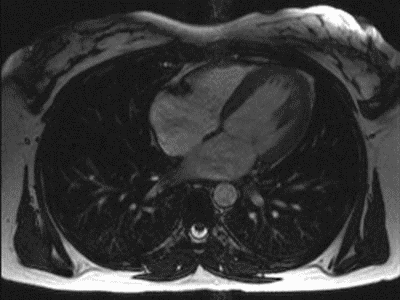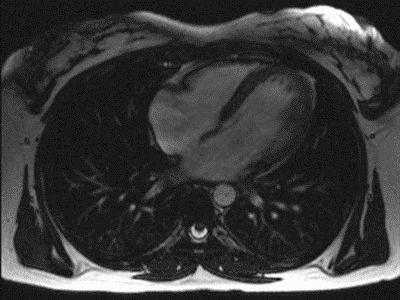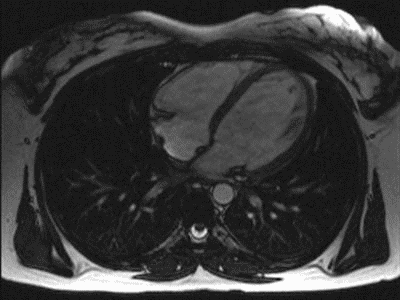
- LVOT
-
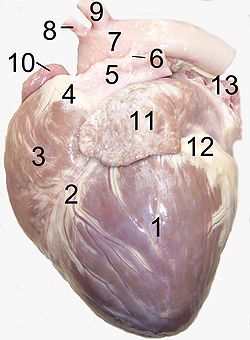 Herz eines Hundes von links: 1 linke Herzkammer, 2 Sulcus interventricularis paraconalis, 3 rechte Herzkammer, 4 Conus arteriosus, 5 Truncus pulmonalis, 6 Ligamentum arteriosum, 7 Aortenbogen, 8 Truncus brachiocephalicus, 9 Arteria subclavia sinistra, 10 rechtes Herzohr, 11 linkes Herzohr, 12 Herzkranzfurche mit Fett, 13 Lungenvenen.
Herz eines Hundes von links: 1 linke Herzkammer, 2 Sulcus interventricularis paraconalis, 3 rechte Herzkammer, 4 Conus arteriosus, 5 Truncus pulmonalis, 6 Ligamentum arteriosum, 7 Aortenbogen, 8 Truncus brachiocephalicus, 9 Arteria subclavia sinistra, 10 rechtes Herzohr, 11 linkes Herzohr, 12 Herzkranzfurche mit Fett, 13 Lungenvenen.Das Herz (lateinisch-anatomisch das Cor, griechisch-pathologisch die Kardia, καρδία oder latinisiert Cardia) ist ein muskuläres Hohlorgan, das mit rhythmischen Kontraktionen das Blut durch den Körper pumpt und so die Durchblutung aller Organe sichert. Dabei arbeitet es genauso wie jede Pumpe, indem es die Flüssigkeit (Blut) ventilgesteuert aus Blutgefäßen (Hohl- bzw. Lungenvenen) ansaugt und durch ein andere Blutgefäße (Truncus pulmonalis bzw. Aorta) ausstößt.
Die Lehre von Struktur, Funktion und Erkrankungen des Herzens ist die Kardiologie. Ein Leben ohne Herz ist für höhere Tiere und den Menschen nicht möglich – wohl aber mit einem künstlichen Herzen. Das Herz gehört zu den ersten angelegten Organen während der Embryonalentwicklung.
Inhaltsverzeichnis
Grundaufbau
Säugetiere und Vögel
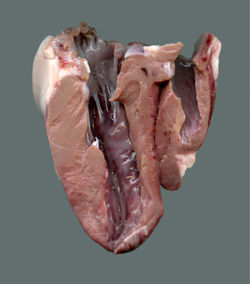 Eröffnete Herzkammern eines Lammes, die Vorhöfe sind entfernt
Eröffnete Herzkammern eines Lammes, die Vorhöfe sind entferntDas Herz der Säugetiere und Vögel setzt sich aus zwei Teilen zusammen. Die rechte Herzhälfte pumpt das Blut durch den Lungenkreislauf („kleiner Kreislauf“). Die linke Herzhälfte befördert das Blut durch den Körperkreislauf („großer Kreislauf“).
Da der Gesamtgefäßwiderstand des Körperkreislaufs rund fünf mal größer ist als der des Lungenkreislaufs, muss die linke Herzkammer eine entsprechend größere Arbeit gegen diesen Widerstand verrichten und weist daher eine deutlich stärkere Wanddicke auf als die rechte. Das Füllungs- und Schlagvolumen beider Herzkammern ist jedoch gleich.
Amphibien
Das Herz der Amphibien besitzt zwei separate Vorkammern und eine einheitliche Hauptkammer ohne Scheidewand.
Fische
Das Herz der Fische ist das am einfachsten gebaute unter den Wirbeltieren, denn es besteht nur aus einem dünnwandigen Vorhof und einer dickwandigen, muskulösen Kammer. Zwischen den beiden befindet sich eine einzelne Klappe, die einen Rückstrom des Blutes verhindert.
Das menschliche Herz
Einige Kennzahlen des menschlichen Herzens (Durchschnittswerte) Länge 15 cm Gewicht 300 g Schlagvolumen 70 cm3 Herzminutenvolumen (HMV) in Ruhe 4,9 Liter HMV bei großer Anstrengung 20–25 Liter Arbeit 0,8 Joule pro Schlag (linke Kammer)
0,16 Joule pro Schlag (rechte Kammer)
100.000 Joule pro Tag (gesamt)Die Gestalt des Herzens gleicht einem gut faustgroßen, abgerundeten Kegel, dessen Spitze nach unten und etwas nach links vorne weist. Das Herz sitzt beim Menschen in der Regel leicht nach links versetzt hinter dem Brustbein, in seltenen Fällen nach rechts versetzt (die sogenannte Dextrokardie – „Rechtsherzigkeit“), meist bei Situs inversus (spiegelverkehrter Organanordnung).
Das gesunde Herz wiegt etwa 0,5 % des Körpergewichts und im Durchschnitt zwischen 300 und 350 g, wobei es bei dauerhafter Belastung eher mit der (risikoarmen) Vergrößerung schon bestehender Herzmuskelzellen reagiert: ab etwa 500 g, dem so genannten kritischen Herzgewicht, erhöht sich das Risiko einer Mangelversorgung des nunmehr vergrößerten Herzens mit Sauerstoff, da die versorgenden Herzkranzgefäße nicht in gleichem Maße mitwachsen.
Entgegen bisherigen Annahmen bildet der Mensch im Lauf seines Lebens neue Herzmuskelzellen, allerdings nur in begrenztem Maß. Dies konnte nach einer neuen Untersuchung von Forschern des Karolinska-Institutes in Stockholm bewiesen werden. Im Alter von 25 Jahren beträgt die jährliche Regeneration etwa ein Prozent. Bis zum 75. Lebensjahr fällt sie auf 0,45 Prozent.[1]
Entwicklung
Das Herz beginnt sich schon in der 3. Woche der Embryonalentwicklung zu bilden. Dazu lagern sich Angioblasten vor und seitlich der Prächordalplatte an, der Beginn der Vaskulogenese. Sie bilden zunächst mehrere kleinere Hohlräume (Sinus), die schließlich zum hufeisenförmigen Herzschlauch verschmelzen. Die Anlage wandert dann nach kaudoventral (nach unten und in Richtung Bauch). Um den Herzschlauch herum liegt embryonales Bindegewebe (Mesenchym) aus der Splanchopleura (Seitenplattenmesoderm), welches das Myokard bildet. Das Epikard entsteht aus Mesothelzellen.
Der primitive Herzschlauch besteht aus folgenden Anteilen:
- Sinus venosus
- Atrium primitivum
- Ventriculus primitivus
- Bulbus cordis primitivus
- Truncus arteriosus
Am 23. bzw. 24. Tag beginnt das Herz mit peristaltischen Kontraktionen. Es pulsiert zum ersten Mal.
Man unterscheidet am Herzen eine Einstrom- von einer Ausstrombahn. In den Sinus venosus fließen die Dottersackvenen (Vv. vitellinae), die das Blut vom Dottersack in den Embryonalkreislauf leiten, die Nabelvene (V. umbilicalis), die sauerstoffreiches Blut aus den Chorionzotten führt und die Kardinalvenen (Vv. cardinales anteriores et posteriores), welche das Blut aus dem eigentlichen Embryonalkreislauf enthalten und es wieder zurückführen, ein. Die Ausstrombahn erhält erst Anschluss an die Kiemenbogenarterien, später an den Aortenbogen bzw. den Truncus pulmonalis.
Wichtige Prozesse im Rahmen der Entwicklung sind die Bildung des Cor sigmoideum (vom Schlauch zur Schleife) und die Trennung in zwei getrennte Kreisläufe (Körper- und Lungenkreislauf). Weiter werden das Atrium primitivum in einen rechten und linken Vorhof (durch Auswachsen von Endokardkissen) und der Ventriculus primitivus in eine rechte und linke Herzkammer (durch Bildung des muskulösen und membranösen Septums) unterteilt.
Die Segelklappen (zwischen Vorhöfen und Kammern) bilden sich ebenfalls aus auswachsenden Endokardkissen, die Taschenklappen durch Bildung von Endothelwülsten.
Struktur
Wandschichten
Das Herz liegt hinter dem Brustbein im Brustkorb in einem bindegewebigen Herzbeutel (Perikard, Pericardium fibrosum), der das Herz vollständig umschließt. Die untere Seite des Herzbeutels ist mit dem Zwerchfell (Diaphragma) verwachsen, so dass die Bewegungen des Zwerchfells bei der Atmung auf das Herz übertragen werden. Die innerste Schicht des Herzbeutels (Pericardium serosum) schlägt am Abgang der großen Blutgefäße (s. u.) in das Epikard um, das dem Herzen direkt aufliegt. Zwischen Perikard und Epikard liegt dann ein mit 10–20 ml Flüssigkeit gefüllter kapillärer Spaltraum, der reibungsarme Verschiebungen des Herzen im Herzbeutel ermöglicht.
Diese komplizierten Verhältnisse werden anschaulicher, wenn man sich den Herzbeutel als einen mit Luft gefüllten und verschlossenen Luftballon vorstellt. Die eigene zur Faust geschlossene Hand stellt das Herz dar. Drückt man den Luftballon mit der Faust so weit ein, dass sie vom Ballon vollständig umschlossen wird, so liegt eine Schicht des Luftballons der Faust (dem „Herzen“) direkt an. Diese Schicht, die dem Epikard entspricht, schlägt am Übergang zum Arm in eine äußere Schicht um. Diese äußere Schicht entspricht dem Perikard. Zwischen beiden befindet sich ein mit Luft gefüllter Raum, der dem flüssigkeitsgefüllten Spaltraum des Herzbeutels vergleichbar ist.
Unter dem Epikard befindet sich eine Fettschicht (Tela subepicardiaca), in der die Herzkranzgefäße verlaufen. Die dicke Muskelschicht (Myokard) besteht aus spezialisiertem Muskelgewebe, das nur im Herzen vorkommt. Die Innenräume werden vom Endokard ausgekleidet, das auch die Herzklappen bildet.
Räume und Gefäße
Rechte und linke Herzhälfte bestehen jeweils aus einer Kammer (Ventrikel) und einem Vorhof (Atrium). Getrennt werden diese Räume durch die Herzscheidewand. Diese wird in die Vorhofscheidewand (Septum interatriale) und die Kammerscheidewand (Septum interventriculare, Ventrikelseptum) unterteilt.
Das Blut kann in den Herzräumen nur in eine Richtung fließen, da sich zwischen den Vorhöfen und Kammern sowie zwischen den Kammern und den sich anschließenden Gefäßen Herzklappen befinden, die wie Rückschlagventile arbeiten. Alle vier Klappen des Herzens befinden sich ungefähr in einer Ebene, der Ventilebene, und sind gemeinsam an einer Bindegewebsplatte, dem Herzskelett, aufgehängt.
Arterien transportieren das Blut vom Herzen zu den Organen, Venen von den Organen zum Herzen. Arterien des Körperkreislaufs führen sauerstoffreiches (arterielles) Blut, während Arterien des Lungenkreislaufs sauerstoffarmes (venöses) Blut führen. Umgekehrt ist das Blut in den Venen des Körperkreislaufs sauerstoffarm (venös), das der Lungenvenen sauerstoffreich (arteriell).
Herzzyklus
Während eines Herzzyklus füllen sich zunächst die Vorhöfe, während gleichzeitig die Kammern das Blut in die Arterien auswerfen. Wenn sich die Kammermuskulatur entspannt, öffnen sich die Segelklappen und das Blut fließt, gesaugt durch den Druckabfall in den Kammern, aus den Vorhöfen in die Kammern. Unterstützt wird dies durch ein Zusammenziehen der Vorhöfe (Vorhofsystole). Es folgt die Kammersystole. Hierbei zieht sich die Kammermuskulatur zusammen, der Druck steigt an, die Segelklappen schließen sich und das Blut kann nur durch die nun geöffneten Taschenklappen in die Arterien ausströmen. Ein Rückfluss des Blutes aus den Arterien während der Entspannungsphase (Diastole) wird durch den Schluss der Taschenklappen verhindert. Die Strömungsrichtung wird also allein durch die Klappen bestimmt.
Rechtes Herz
In den rechten Vorhof münden die obere und untere Hohlvene (Vena cava superior et inferior). Sie führen das sauerstoffarme Blut aus dem großen Kreislauf (Körperkreislauf) dem Herzen zu. Zwischen rechtem Vorhof und rechter Kammer befindet sich die Trikuspidalklappe, die bei der Kammerkontraktion einen Rückstrom des Blutes in den Vorhof verhindert. Von der rechten Herzkammer aus fließt das Blut über einen gemeinsamen Stamm (Truncus pulmonalis) in die beiden Lungenarterien. Der Rückfluss in die rechte Kammer wird durch die taschenförmige Pulmonalklappe verhindert. Die Lungenarterien führen das sauerstoffarme Blut dem Lungenkreislauf (kleiner Kreislauf) zu.
Linkes Herz
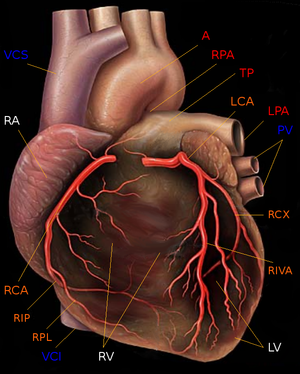
Durch meist vier Lungenvenen fließt das in der Lunge mit Sauerstoff angereicherte Blut in den linken Vorhof. Von hier aus gelangt es über eine weitere Segelklappe, die Mitralklappe, zur linken Kammer. Der Ausstrom erfolgt durch den s.g. linksventrikulären Ausflusstrakt (LVOT) über eine weitere Taschenklappe (Aortenklappe) und die Hauptschlagader (Aorta) in den Körperkreislauf.
Topographie
Das Herz liegt innerhalb des Herzbeutels (Perikard) im Mediastinum: Seitlich grenzen getrennt durch parietale und viszerale Pleura (Brustfell) die linke und rechte Lunge an das Herz. Unten sitzt das Herz dem Zwerchfell auf, das mit dem Herzbeutel verwachsen ist. Oberhalb teilt sich die Luftröhre (Trachea) in die beiden Hauptbronchen (Bifurcatio tracheae), von denen der linke vom Aortenbogen überquert wird. Unterhalb dieser Aufteilung befindet sich der linke Herzvorhof. Wenn dieser krankhaft vergrößert ist, kann das zu einer Spreizung der Hauptbronchen führen, was sich im Röntgenbild als vergrößerter Winkel zwischen den Bronchien darstellt. Der linke Vorhof steht außerdem nach hinten in direktem Kontakt mit der Speiseröhre. Vor dem Herzen befindet sich das Brustbein (Sternum), im oberen Bereich liegt es vor den abgehenden großen Gefäßen. Zwischen Brustbein und Herz liegt der Thymus.
Das Herz liegt also praktisch direkt hinter der vorderen Leibeswand in Höhe der zweiten bis fünften Rippe. Die Herzbasis oben reicht nach rechts etwa zwei Zentimeter über den rechten Brustbeinrand hinaus. Unten kommt die Herzspitze knapp an eine gedachte senkrechte Linie heran, die durch die Mitte des linken Schlüsselbeins verläuft (linke Medioklavikularlinie).
Herzkranzgefäße
Aus dem Anfangsteil der Aorta entspringen die rechte und linke Herzkranzarterie (Koronararterien). Sie versorgen den Herzmuskel selbst mit Blut. Die Herzkranzarterien sind so genannte „funktionelle Endarterien“. Dies bedeutet, dass eine einzelne Arterie zwar mit anderen Arterien verbunden ist (Anastomosen), dass diese Verbindungen jedoch zu schwach sind, um bei Mangelversorgung eine Durchblutung des Gewebes auf einem anderen Weg zu gewährleisten. Fällt also eine Arterie aufgrund einer Blockade oder einer anderen Störung aus, kommt es in dem von dieser Arterie versorgten Gebiet zu einem Absterben von Gewebe.
Die linke Koronararterie (Arteria coronaria sinistra, left coronary artery, LCA) versorgt die Herzvorderseite. Sie teilt sich in einen Ramus interventricularis anterior (RIVA, left anterior descending, LAD) und einen Ramus circumflexus (RCX).
Die rechte Koronararterie (Arteria coronaria dextra, right coronary artery, RCA) gibt die A. marginalis dexter ab, welche die freie Wand der rechten Herzkammer versorgt. Am „Herzkreuz“ (Crux cordis) teilt sie sch in den Ramus interventricularis posterior und den Ramus posterolateralis dexter. Die rechte Koronararterie versorgt auch einen wichtigen Teil des Erregungssystems (Sinusknoten, Atrioventrikularknoten).
Es gibt drei große Koronarvenen, die in den Sinus coronarius des rechten Vorhofs münden und das sauerstoffarme Blut aus dem Herzmuskel abführen. Die große Herzvene (V. cordis magna) verläuft auf der Vorderseite, die mittlere Herzvene (V. cordis media) auf der Hinterseite und die V. cordis parva am rechten Herzrand. Ein kleiner Teil des sauerstoffarmen Blutes wird über die Thebesius-Venen direkt in die Ventrikel entleert.
Pumpvorgang
Hauptaufgabe des Herzens: Pumpen
Aufbau und Strukturen des Herzens werden von ihrer überragenden Hauptaufgabe bestimmt, die darin besteht, das Blut ständig durch die beiden Kreisläufe (Lungen- und Körperkreislauf) zu pumpen.
Diese Hauptaufgabe hat dazu geführt, dass das Herz auch im Volksmund gern als „Pumpe“ bezeichnet wird („Mir tut die Pumpe weh!“ − „Die Pumpe streikt“).
Mechanik der Herzaktion
Neben der Muskulatur, dem weitaus größten Teil der Gewebemasse des Herzens, besitzt das Herz ein sogenanntes Herzskelett. Es handelt sich hier um eine bindegewebige Struktur, die hauptsächlich aus den „Einfassungen“ der Ventile besteht. Das Herzskelett hat drei wichtige Funktionen: Es dient dem Ansatz für die Muskulatur, als Ansatz für die Herzklappen (daher auch als Ventilebene bezeichnet) und der elektrischen Trennung von Vorhof- und Kammermuskulatur, um eine gleichzeitige Kontraktion zu verhindern.
 Herzklappen und -skelett (J. M. Bourgery, ca. 1836)
Herzklappen und -skelett (J. M. Bourgery, ca. 1836)Das Herzskelett ist ausschlaggebend für die Mechanik bei der Herzaktion: Aufgrund des Rückstoßes bei der Blutaustreibung ist die Herzspitze im Laufe des gesamten Herzzyklus relativ fixiert und bewegt sich kaum. Somit wird folglich bei einer Kontraktion der Kammermuskulatur (Systole) die Ventilebene nach unten in Richtung der Herzspitze gezogen. In der Erschlaffungsphase der Kammermuskulatur (Diastole) bewegt sich die Ventilebene wieder in Richtung Herzbasis.
Bei der Senkung der Ventilebene wird somit zum einen das Blut aus der Kammer in den Kreislauf ausgeworfen und es vergrößert sich auch der Vorhof. Es kommt zu einem Unterdruck, wodurch Blut aus den großen Venen in die Vorhöfe strömt. Bei der Erschlaffung der Kammermuskulatur hebt sich nun die Ventilebene, wodurch die Kammer passiv über die Blutsäule der Vorhöfe ausgedehnt wird und sich dadurch zu etwa 70–80 % füllt. Die anschließende Kontraktion der Vorhöfe pumpt nun das restliche Blut in die Kammern und leitet somit einen neuen Herzzyklus ein. Die Vorhofkontraktion ist daher nicht zwingend für das Funktionieren des Herzens nötig, was sich auch daran zeigt, dass (im Gegensatz zum Kammerflimmern), Patienten mit Vorhofflimmern durchaus lebensfähig sind.
Erregungsbildungs- und Erregungsleitungssystem
- → Hauptartikel: Erregungsleitungssystem
Damit sich die elektrische Erregung, die für die Herzaktion verantwortlich ist, über das Herz ausbreiten kann, sind die einzelnen Herzmuskelzellen über kleine Poren in ihren Zellmembranen miteinander verbunden. Über diese Gap Junctions fließen Ionen von Zelle zu Zelle. Dabei nimmt die Erregung im Sinusknoten zwischen oberer Hohlvene und rechtem Herzohr ihren Ursprung, breitet sich erst über beide Vorhöfe aus und erreicht dann über den Atrioventrikularknoten (AV-Knoten) in der Ventilebene die Kammern.
In den beiden Herzkammern gibt es ein Erregungsleitungssystem zur schnelleren Fortleitung, das aus spezialisierten Herzmuskelzellen besteht. Diese Zellen bilden vom AV-Knoten ausgehend das His-Bündel, das das Herzskelett durchbohrt und sich in einen rechten und einen linken Tawara-Schenkel für die rechte und die linke Kammer aufteilt. Der linke Tawara-Schenkel teilt sich in ein linkes vorderes und ein linkes hinteres Bündel. Die Endstrecke des Erregungsleitungssystems wird durch Purkinje-Fasern gebildet, die bis zur Herzspitze verlaufen, dort umkehren und direkt unter dem Endokard in der Arbeitsmuskulatur enden. Zum Teil können sie auch als „falsche Sehnenfäden“ (Moderatorband) durch die Lichtung der Kammer ziehen. Dieses System ermöglicht den Kammern, sich trotz ihrer Größe koordiniert zu kontrahieren.
Erreichen den AV-Knoten aus irgendeinem Grunde keine Vorhoferregungen, so geht von ihm selbst eine langsamere Kammererregung aus (ca. 40 /min). Der AV-Knoten bildet auch einen Frequenzfilter, der zu schnelle Vorhoferregungen (z. B. bei Vorhofflattern oder -flimmern) abblockt (→ AV-Block).
Das Herz pumpt in Ruhe etwa das gesamte Blutvolumen des Körpers einmal pro Minute durch den Kreislauf, das sind etwa fünf Liter pro Minute. Bei körperlicher Belastung kann die Pumpleistung etwa auf das Fünffache gesteigert werden, wobei sich der Sauerstoffbedarf entsprechend erhöht. Diese Steigerung wird durch eine Verdoppelung des Schlagvolumens und eine Steigerung der Herzfrequenz um den Faktor 2,5 erreicht.
Bei jeder Pumpaktion fördert jede Kammer etwas mehr als die Hälfte ihres Füllungsvolumens, ca. 50–100 ml Blut. Die Herzfrequenz (Schläge/Minute) beträgt in Ruhe 50–80/min (bei Neugeborenen über 120–160) und kann unter Belastung bis 200/min ansteigen. Liegt ein zu langsamer Herzschlag vor (unter 60/min im Ruhezustand), wird von einer Bradykardie gesprochen; schlägt das Herz zu schnell (über 100/min im Ruhezustand), spricht man von Tachykardie.
Die Herzfrequenz von Tieren ist im Wesentlichen abhängig von der Größe des Tiers. Das Herz des Blauwals etwa schlägt selbst bei Anstrengung nur 18- bis 20-mal in der Minute, das der Maus etwa 500-mal pro Minute.
Regulation
Bei körperlicher Belastung wird die Herzleistung durch die Einwirkung sympathischer Nervenfasern gesteigert, die an den Zellen der Arbeitsmuskulatur und auch des Erregungsleitungssystems den Transmitter Noradrenalin freisetzen. Zusätzlich erreicht Noradrenalin zusammen mit Adrenalin das Herz als Hormon über die Blutbahn. Die Wirkung von Noradrenalin und Adrenalin wird überwiegend über β1-Adrenozeptoren vermittelt und besteht aus einer Steigerung der Herzkraft (positiv inotrop), der Herzfrequenz (positiv chronotrop), der Überleitungsgeschwindigkeit im AV-Knoten (positiv dromotrop), der Erregbarkeit des Herzens (positiv bathmotrop) und der schnellen Entspannung (positiv lusitrop).
Der Gegenspieler des Sympathikus ist auch am Herzen der Parasympathikus welcher über den Nervus vagus (X. Hirnnerv) wirkt, der mit dem Transmitter Acetylcholin die Herzfrequenz, die Kontraktionskraft des Herzens, die Überleitungsgeschwindigkeit des AV-Knotens und die Erregbarkeit des Herzens herabsetzt (negativ chronotrop, inotrop, dromotrop und bathmotrop), wobei die Wirkung des Parasympathikus auf die Ino- und Bathmotropie eher gering ist.
Gleichzeitig passt sich die Kontraktionskraft automatisch den Erfordernissen an: Wird der Herzmuskel durch zusätzliches Blutvolumen stärker gedehnt, so verbessert sich dadurch die Funktion der kontraktilen Elemente in den Muskelzellen (Frank-Starling-Mechanismus). Dieser Mechanismus trägt wesentlich dazu bei, dass sich das Schlagvolumen von rechter und linker Kammer mittelfristig nicht unterscheidet: Erhöht sich aus irgendeinem Grund kurzfristig das Schlagvolumen einer Herzhälfte, so führt dies zu einer Vergrößerung des Füllungsvolumens der anderen Herzhälfte bei der folgenden Herzaktion. Dadurch wird die Wand stärker gedehnt und die Kammer kann mit verbesserter Kontraktionskraft ebenfalls ein größeres Blutvolumen auswerfen.
Das Herz produziert in seinen Vorhöfen (vor allem im rechten Vorhof) auch dehnungsabhängig ein harntreibendes Hormon, das atriale natriuretische Peptid (ANP), um Einfluss auf das zirkulierende Blutvolumen zu nehmen.
Geschlechtliche Unterschiede
Nach einer Studie der Universität Liverpool verliert das Herz bei gesunden Männern zwischen dem 18. und 70. Lebensjahr ein Viertel seiner Pumpleistung, sofern es nicht durch körperliche Aktivitäten trainiert wird. Bei Frauen sind derartige Veränderungen nur geringfügig, die Ursachen sind nicht genau geklärt.
Erkrankungen
In der Medizin beschäftigt sich die Kardiologie als Spezialisierung der Inneren Medizin mit dem Herzen und der so genannten konservativen Therapie der Herzerkrankungen (für Operationen sind die Herzchirurgen zuständig), bisher aber nicht mit den angeborenen Herzfehlbildungen. Diese fallen, soweit konservativ therapierbar, in das Fachgebiet der Kinderkardiologie, welches sich als Teilgebiet der Pädiatrie in den letzten 40 Jahren entwickelt hat, bzw. bei Notwendigkeit operativer Therapie in den Aufgabenbereich der zumindest in Deutschland als Spezialisierung etablierten Kinderherzchirurgie. Da seit ca. 20 Jahren zunehmend Kinder mit komplexen angeborenen Herzfehlern das Erwachsenenalter erreichen, stellt sich heute die Frage der medizinischen Versorgung für diesen Patientenkreis, der lebenslang auf kardiologische Kontrolluntersuchungen angewiesen ist und bei dem evtl. auch Re-Operationen anstehen. Erst vereinzelt (2004) haben sich bisher Erwachsenenkardiologen intensiv auf dem Gebiet der angeborenen Herzfehler fortgebildet. Kinderkardiologen sind zwar sehr kompetent im Bereich der verschiedenen Krankheitsbilder, jedoch als Pädiater nicht im Bereich der Erwachsenkardiologie ausgebildet. Deshalb werden heute zunehmend interdisziplinäre Sprechstunden in verschiedenen Herzzentren angeboten.
- Liste der häufigsten Herzkrankheiten siehe Kardiologie
- Angeborene Herzkrankheiten siehe Herzfehler und Kinderkardiologie
Zitat
„Das Herz der Lebewesen ist der Grundstock ihres Lebens, der Fürst ihrer aller, der kleinen Welt Sonne, von der alles Leben abhängt, alle Frische und Kraft ausstrahlt. Gleicherweise ist ein König der Grundstock seiner Reiche und die Sonne seiner kleinen Welt, des Staates Herz, von dem alle Macht ausstrahlt, alle Gnade ausgeht. Diese Schrift hier über die Bewegung des Herzens habe ich Seiner Majestät (wie es Sitte dieser Zeit ist) um so mehr zu widmen gewagt, als […] beinahe alle menschlichen Taten wie auch die meisten Taten eines Königs unter der Eingebung des Herzens sich vollziehen.“
– aus William Harvey: Die Bewegung des Herzens und des Blutes. Lateinische Originalausgabe von 1628.
Siehe auch
- Athletenherz
- Kategorie:Krankheitsbild in der Kardiologie
Weblinks
Einzelnachweise
- ↑ In begrenzter Zahl, Herzzellen können sich erneuern: n-tv - Nachrichten
Animationen
- 3-dim. Animation des schlagendes Herzens mit vielen Infos
- 2-dim. Animation des schlagenden Herzens mit Diagrammen (engl.)
Institutionen
- http://www.dgk-herzfuehrer.de – Deutsche Gesellschaft für Kardiologie
- http://www.gstcvs.org – Deutschen Gesellschaft für Thorax-, Herz- und Gefäßchirurgie
Wikimedia Foundation.

_de_svg.png)