- Makulopathie
-
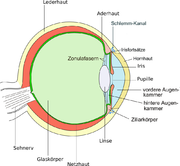
Klassifikation nach ICD-10 H35.3 Degeneration der Makula und des hinteren Poles ICD-10 online (WHO-Version 2006)  Schnitt durch das menschliche Auge mit Makula (Gelber Fleck)
Schnitt durch das menschliche Auge mit Makula (Gelber Fleck)Unter dem Begriff Makuladegeneration wird eine Gruppe von Erkrankungen des menschlichen Auges zusammengefasst, die die Makula lutea („der Punkt des schärfsten Sehens“) – auch „Gelber Fleck“ genannt – der Netzhaut betreffen und mit einem allmählichen Funktionsverlust der dort befindlichen Gewebe einhergehen.
Inhaltsverzeichnis
Ätiologie und Prävalenz
Ausgangspunkt der Krankheit ist nicht das Nervengewebe der Netzhaut, sondern seine Unterstützungsstrukturen, das retinale Pigmentepithel, die Bruch-Membran und die Aderhaut. Bei fortschreitender Krankheit wird durch Absterben von Netzhautzellen die Sehfähigkeit im zentralen Gesichtsfeld beeinträchtigt. Die weitaus häufigste Form der Makuladegeneration ist die Altersbedingte (oder Senile) Makuladegeneration (AMD), die definitionsgemäß erst nach dem 50. Lebensjahr auftritt. Durch die geänderte Altersstruktur hat der Anteil der Menschen, die von solchen Erkrankungen betroffen sind, deutlich zugenommen. Die Altersbedingte Makuladegeneration ist die Hauptursache für eine Erblindung bei Menschen im Alter von über 50 Jahren in den Industriestaaten[1]. Sie verursacht 32 % Prozent der Neuerblindungen, gefolgt von Glaukom und diabetische Retinopathie mit je 16 % der Neuerblindungen.
Weltweit sind 25 bis 30 Millionen Menschen erkrankt und ca. 500.000 Neueerkrankungen kommen jährlich dazu. In Deutschland leiden an einer Form der Makuladegeneration schätzungsweise zwei Millionen Menschen, in Österreich sind insgesamt 125.000 Menschen betroffen[2].
Die Folgen der Makuladegeneration
Die Schädigung der Makula führt zu einer
- Abnahme der Sehschärfe und damit der Lesefähigkeit,
- Abnahme des Kontrastempfindens,
- Abnahme des Farbensehens
- Abnahme der Anpassungsfähigkeit an veränderte Lichtverhältnisse
- Erhöhung der Blendempfindlichkeit.
Fixiert der Betroffene einen Gegenstand, so ist es nicht mehr möglich ihn deutlich zu erkennen. So kann der Betroffene eine Uhr sehen, aber die Uhrzeit nicht erkennen oder einen Gesprächspartner sehen, nicht aber seine Gesichtszüge. Erkrankungsalter und Ausprägung der Symptome variieren und hängen von der Erkrankungsform ab.
Da die Erkrankung in der Regel auf die Makula beschränkt ist, bleibt das äußere Gesichtsfeld und somit die Orientierungsmöglichkeit der Betroffenen erhalten. Auch bei Dunkelheit sehen die Betroffenen in der Regel relativ gut, da die Stäbchen außerhalb der zentralen Netzhaut funktionstüchtig bleiben.
Von den Makuladegenerationen abzugrenzen sind Degenerationen der peripheren Netzhautanteile (zum Beispiel Retinopathia pigmentosa).
Formen der Makuladegeneration
Sehr selten ist die juvenile Makuladegeneration, die im Aussehen der altersbedingten gleicht, aber bei jungen Menschen auftritt. Eine Makuladegeneration als Folge hoher Kurzsichtigkeit wird als myopische Makuladegeneration bezeichnet. Daneben gibt es genetisch bedingte, sogenannte Makuladystrophien wie den Morbus Best und den Morbus Stargardt, auch eine sogenannte „inverse“ Retinopathia pigmentosa mit Befall zunächst der Makula ist bekannt. Makuladegenerationen können auch toxisch, als Folge z. B. von Chloroquineinnahme zur Prophylaxe der Malaria oder als Rheumatherapie, sowie als Folge von Entzündungen (sog. Presumed Ocular Histoplasmosis Syndrom, POHS) auftreten. Die große Mehrheit der Erkrankten ist aber von der Altersbedingten Makuladegeneration (AMD) betroffen. Die Bezeichnung „altersbedingt“ weist auf das Lebensalter als größten Risikofaktor neben Rauchen und genetischer Belastung hin.
Die AMD wird nach dem Hamburger Ordinarius für Augenheilkunde Sautter in zwei Formen eingeteilt: die „trockene“ und die „feuchte“ Form.
Die „trockene“ Form
Die „trockene“ (atrophe) Form macht ca. 80 % der Fälle aus, aber nur 5 bis 10% der Erblindungen die von AMD verursacht werden. Sie beginnt durch Ablagerungen von sogenannten Drusen, Stoffwechselendprodukten (Lipofuszinen), und kann in fortgeschrittenem Stadium in einen flächigen Zelltod (geografische Atrophie) des retinalen Pigmentepithels übergehen. Ihr Voranschreiten ist meist langsam und schleichend. Durch die häufige Lage unterhalb der Stelle des schärfsten Sehens kann es aber manchmal auch zu raschem Sehverlust sowie einer Vorwölbung des Sehzentrums kommen. Dies macht sich durch verzerrtes Sehen bemerkbar (Metamorphopsien).
Für die trockene Form ist keine allgemein akzeptierte Behandlung bekannt. Es wird diskutiert, ob ein Fortschreiten durch die Gabe von hochdosierten Vitaminen gehemmt werden könnte. Eine längerfristige Einnahme solch hoher Vitamindosen kann jedoch möglicherweise das Risiko für bestimmte Krebsarten erhöhen, sodass eine sorgfältige Nutzen-/Risikoabwägung zusammen mit dem behandelnden Arzt erfolgen sollte. Auch wurde in verschiedenen neueren Studien (z. B. AREDS) eine möglicherweise präventive Wirkung durch das Carotinoid Lutein aufgezeigt. Erstmals wurde Anfang 2009 in einer randomisierte doppelblinde Langzeitsstudie bewiesen, dass eine Gabe von Vitamin B Komplex (Vitamin B6 - Pyridoxin, Vitamin B9 - Folsäure und Vitamin B12 - Cyanocobalamin) bei der Entstehung trockener AMD eine signifikante präventive Wirkung hat; es reduziert das Risiko um 34%.[3]
Die „feuchte“ Form
Die „trockene“ Form kann in die „feuchte“ (exsudative) Form übergehen, bei der sich unter der Netzhaut flächige Gefäßmembranen (Choroidale Neovaskularisationen, CNV) ausbilden, welche zu Blutungen neigen.
Beim Auftreten von verzerrtem Sehen sollte der Augenarzt aufgesucht werden, da zügig behandelt werden sollte. Eingetretene Verluste können nicht mehr beseitigt werden. In etwa 20 Prozent der Fälle handelt es sich um die erfolgreich behandelbare Form, in der kleine Blutgefäße in die Sehrinde einwachsen. Nach einer genauen Diagnosestellung mittels der Fluoreszenzangiografie und der optischen Kohärenztomografie kann eine Behandlung begonnen werden. Bei der fotodynamischen Therapie (FDT) wird ein fotosensibilisierender Stoff (Verteporfin) in die Armvene gespritzt und die Stelle der neugewachsenen Gefäßmembran mit einem „kalten“ Laser belichtet. Dadurch kann häufig ein Verschluss der Membran erzielt werden – die neuen Gefäße veröden –, was weiteren Sehverfall aufhält.
Zurzeit werden neue Therapieverfahren mit Hemmern des Gefäßwachstums, sogenannte Anti-VEGF's (Anti-Vascular Endothelial Growth Factor, deutsch Wachstumsfaktorhemmer) klinisch erprobt. Die zurzeit aussichtsreichsten Anti-VEGFs sind Ranibizumab (Zulassung in der EU am 24. Januar 2007) der Firma Novartis (kostenintensiv) sowie als kostengünstigere Off-Label-Behandlung Bevacizumab[4]. Bei zahlreichen Patienten führt es zu einer Sehverbesserung. Das Aptamer Pegaptanib ist seit Februar 2006 in Deutschland für die Behandlung der altersbedingten Makuladegeneration (AMD) zugelassen. Es wurde mit dem Ziel entwickelt, hochspezifisch und mit hoher Affinität die VEGF zu blockieren. Dies gelingt auch, doch nach den vorgestellten Ergebnissen verschiedener Studien wird dadurch der Sehverlust „nur“ abgebremst, aber nicht aufgehalten.
Einzelnachweise
- ↑ Jager, R.D. et al. (2008): Age-related macular degeneration. In: N. Engl. J. Med. 358(24):2606-2617. PMID 18550876 Abstract
- ↑ Makula Degenaration: Neues Therapieverfahren verspricht Hilfe bei feuchten Makulaerkrankung
- ↑ Folic Acid, Pyridoxine, and Cyanocobalamin Combination Treatment and Age-Related Macular Degeneration in Women. The Women’s Antioxidant and Folic Acid Cardiovascular Study. Arch Intern Med. 2009;169(4):335-341.
- ↑ U. Bahnsen: Lichtblick im Alter - Mehr als vier Millionen Deutsche sind von der Altersblindheit bedroht. In: Die Zeit Nr. 11 vom 9. März 2006
Literatur
- J. Donald, M. Gass: Stereoscopic atlas of macular diseases. 1997. ISBN 978-0815134169
- SOS Augenlicht e.V.: Makuladegeneration – Schulmedizinische und alternative Therapieverfahren im Vergleich. 3. Aufl. 2007, 148 Seiten. ISBN 3-00-016054-X
Weblinks
- www.augeninfo.de - Berufsverband der Augenärzte (BVA); dort auch die Empfehlung der gemeinsamen Makula-Kommission von BVA und DOG zum Stand der photodynamischen Therapie (PDT) (2004, Diagnose-Therapie-Standards) sowie kritische Hinweise zu alternativen Behandlungsangeboten www.augeninfo.de/patinfo/alterna.htm
- www.dog.org - Deutsche Ophthalmologische Gesellschaft
- news.bbc.co.uk Smokers' blindness risk 'doubled' BBC-Meldung über die Rolle des Rauchens als Risikofaktor
- Stumme Gene gegen Blindheit Therapie mit RNA Interferenz - Beitrag im Online-Magazin sciencegarden
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.