- Aussätzige
-
Lepra ist eine seit der Antike bekannte Infektionskrankheit und wird auch als Hansen-Krankheit, Aussatz oder Miselsucht bezeichnet. Sie wird durch das Bakterium Mycobacterium leprae ausgelöst und kann heute mit einer Kombination aus mehreren Antibiotika, die allerdings in Entwicklungs- und Schwellenländern oft nicht verfügbar sind, gut behandelt werden.
Durch die Zusammenarbeit aller weltweit tätigen Leprahilfswerke in der sogenannten ILEP - International Federation of Anti-Leprosy Associations ist die Lepra heute zwar nicht ausgerottet, aber weitestgehend kontrolliert. Die Inkubationszeit kann bei Monaten oder auch Jahren (bis zu 40 Jahren in Extremfällen) liegen. Für die Übertragung bzw. die Infektion mit dem Erreger bedarf es eines langfristigen Kontakts mit einem Infizierten. Man geht davon aus, dass es sich um eine „Tröpfcheninfektion“ handelt.
Inhaltsverzeichnis
Geschichte
Lepra ist eine der ältesten bekannten Krankheiten und wird schon in den frühesten Schriften erwähnt. Neuesten Forschungsergebnissen zufolge gibt es eindeutige Anzeichen dafür, dass der Ursprung von Lepra in Ostafrika liegt. Übereinstimmend mit den Wanderungsbewegungen des frühen Menschen vor Zehntausenden von Jahren hätten sich von dort aus die Bakterien einerseits nordwestwärts nach Europa und andererseits Richtung Osten nach Indien und Asien ausgebreitet.
Sie wurde 600 Jahre vor Christus unter dem Namen Kushta in einer indischen medizinischen Abhandlung beschrieben.
Im Alten Testament, der Tora wird in Leviticus Kapitel 13, Vers 1–46 ausführlich beschrieben, woran Aussatz zu erkennen ist und wie mit den Erkrankten zu verfahren sei. Allerdings wird hier nicht streng zwischen Lepra und anderen Hautkrankheiten wie z. B. Lupus unterschieden. Aufgrund des damals unvollständigen medizinischen Wissens wurden viele Hautkrankheiten als „Aussatz“ (hebr. zara'at) bezeichnet; woran ein „Aussätziger“ in Überlieferungen erkrankt war, kann man daher nicht mit Sicherheit sagen.
In Griechenland und in Italien zu Ciceros Zeiten scheint Lepra häufig vorgekommen zu sein. Später, im 7. und 8. Jahrhundert, war sie unter den Langobarden sehr verbreitet, und in Bremen wurden schon im 9. und in Würzburg im 11. Jahrhundert Hospitäler für Leprakranke gegründet. Das Leprosorium Aachen-Melaten wurde lt. Ausgrabungsergebnis im 8. Jh. an der Königsstraße nach Maastricht gegründet.
Die allgemeinere Verbreitung des Aussatzes in Europa im Mittelalter wird oft den Kreuzzügen zugeschrieben. Sie erreichte ihren Höhepunkt im 13. Jahrhundert und verschwand mit dem Ende des 16. Jahrhunderts weitgehend aus der Reihe der chronischen Volkskrankheiten in Mitteleuropa. Da Lepra im Grunde kaum ansteckend ist, liegt die tatsächliche Ursache der Erkrankungen in mangelnder Hygiene, Unterernährung und somit einem geschwächten Immunsystem.
Ansteckung war bereits ein von der Pest bekanntes Phänomen. Schon in der Antike war Aussatz als ansteckende Krankheit gefürchtet, weshalb Aussätzige aus der Gemeinschaft verstoßen und Kontakt mit ihnen vermieden wurde. Gesunde wiederum, die sich um Leprakranke kümmerten, ohne selbst an Lepra zu erkranken, hatten deshalb das Ansehen, von einer höheren Macht beschützt zu werden. Diese mied man auch meistens nicht, da man nicht damit rechnete, ein Gesunder könnte von einem Kranken irgendetwas auf einen anderen Gesunden übertragen, das ihn erkranken lässt.
Meyers Konversationslexikon von 1888 weist darauf hin, dass Lepra in Skandinavien, auf Island und der Iberischen Halbinsel, in der Provence und an den italienischen Küsten, in Griechenland und auf den Inseln des Mittelmeers regelmäßig vorkam. Im Verlauf der Kolonialisierung gelangte der Erreger nach Westafrika und Amerika und durch den weiteren Sklavenhandel in die Karibik und nach Brasilien.
Am verbreitetsten jedoch sei die Krankheit im 19. Jahrhundert in Norwegen gewesen, wo man 1862 noch 2.119 Aussätzige bei nicht ganz 2 Millionen Einwohnern zählte. In Deutschland wurden zur gleichen Zeit nur vereinzelte Fälle registriert. Insgesamt hat sich der Lepraerreger in der Zeit seiner weltweiten Ausbreitung genetisch kaum verändert, was für Bakterien extrem ungewöhnlich ist. Dennoch ließ sich mit den winzigen genetischen Unterschieden der Verbreitungsweg der Lepra nachträglich mit hoher Genauigkeit feststellen.
Andere neue Forschungen gehen davon aus, dass die Lepra hauptsächlich durch die Tuberkulose zurückgedrängt wurde. Die von der Lepra geschwächten Personen wurden oft auch von der Tuberkulose befallen, welche die Kranken ziemlich schnell tötete und so eine Ausbreitung der kaum ansteckenden Lepra verhinderte.
Lepra heute
Aufgrund der Behandlungsmöglichkeiten mit Antibiotika ist Lepra inzwischen in Ländern mit entwickelter Gesundheitsversorgung nahezu ausgerottet.
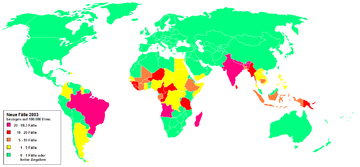
In vielen Entwicklungsländern hingegen stellt die Krankheit noch ein ernstzunehmendes Problem dar. Ein Großteil der Erkrankten lebt in Indien. Auch in Afrika gibt es viele Kranke, und auch in Brasilien ist Lepra noch ein ernstes Problem. Die Deutsche Lepra- und Tuberkulosehilfe e.V. (DAHW) schätzt die Zahl der jährlich weltweit vorkommenden Neuinfektionen auf etwa 230.000 bis 270.000 (Stand 2008). In vielen der von Lepra betroffenen armen Ländern wurden mit Entwicklungsgeldern spezielle Behandlungszentren errichtet. Es ist erklärtes Ziel der Weltgesundheitsorganisation, die Krankheit auszurotten, ähnlich wie es mit den Pocken gelungen ist. Aufgrund der ungewöhnlich langen Inkubationszeit bei der Lepra wird man hiervon aber noch lange nicht ausgehen können. Laut WHO sind im Jahr 2008 rund 3000 Menschen an Lepra erkrankt.
Das letzte speziell für die Behandlung eingerichtete Sanatorium in Europa liegt in dem kleinen spanischen Dorf Fontilles im Hinterland der Costa Blanca. Hier im Sanatorio San Francisco de Borja lebten früher bis zu 400 Leprakranke. Zurzeit werden noch etwa 60 akut Kranke oder von der Krankheit gezeichnete Menschen betreut.
Klassifikation
Klassifikation nach ICD-10 A30 Lepra (Aussatz) A30.0 Indeterminierte Lepra A30.1 Tuberkuloide Lepra A30.2 Borderline-tuberkuloide Lepra A30.3 Borderline-Lepra A30.4 Borderline-lepromatöse Lepra A30.5 Lepromatöse Lepra ICD-10 online (WHO-Version 2006) Die Symptome der Lepra variieren von Patient zu Patient sehr stark. Um die unterschiedlichen Erscheinungsformen der Lepra klassifizieren zu können, wurde auf dem VI. Internationalen Lepra-Kongress 1953 in Madrid folgende Einteilung vorgenommen:
- indeterminierte Lepra
- tuberkuloide Lepra
- lepromatöse Lepra
Symptomatik
Bei dieser Krankheit aus dem Bereich der Neurologie sterben die Nerven ab, und die Gefäße der Arterien und Venen verstopfen durch eine Verdickung des Blutes. Die Betroffenen verlieren meist das Gefühl für Kälte, Wärme und auch Schmerz. Ohne Behandlung verletzen die Patienten sich oft unbemerkt und infizieren sich über die Wunden an lebensgefährlichen Krankheiten wie z.B. Tetanus. Daher rührt auch die noch immer verbreitete falsche Vorstellung, dass Lepra zu einem „Abfallen“ von Armen, Händen oder Ohren führt. Da die Erkrankten keine Schmerzen spüren, werden Wunden oft unbehandelt gelassen, und durch Entzündungen können diese Körperbereiche absterben. Dies ist aber nur eine indirekte Folge der Lepra und keinesfalls typisch.
Frühstadium
Im Frühstadium spricht man von indeterminierter Lepra. Sie äußert sich in unscharf abgegrenzten Flecken auf der Haut. Bei dunkelhäutigen Menschen sind diese heller als die gesunde Haut, bei hellhäutigen sind sie gerötet. Die Flecken selbst fühlen sich für den Erkrankten taub an. In dieser Phase kann die Krankheit stagnieren, spontan abheilen oder zur tuberkuloiden, lepromatösen oder Borderline-Lepra weiterentwickeln.
Tuberkuloide Lepra
Die asymmetrischen Hautflecken sind hier erhaben und rau. An den betroffenen Stellen fallen die Haare aus. Neben der Haut sind vor allem die peripheren Nerven knotig verdickt. Der Befall ist auch hier asymmetrisch. Mit fortschreitender Krankheit nimmt der Tastsinn immer weiter ab, bis der Patient nichts mehr spürt. Die Folge sind oft schwere Verletzungen und daraus resultierend weitere Verstümmelungen. Der Befall motorischer Nerven äußert sich in Muskelschwäche, Muskelrückbildung und Lähmungserscheinungen.
Borderline-Lepra
Borderline-Lepra gilt als instabile Krankheitsvariante, die sich je nach Zustand des Immunsystems weiterentwickelt. Bei weitgehend intaktem Immunsystem bildet sich die bakterienarme, tuberkuloide Form heraus. Bei geschädigtem Immunsystem vermehren sich die Bakterien nahezu ungestört. Es kommt zur Ausbildung der bakterienreichen, ansteckenden lepromatösen Form. Die Symptome im Borderline-Stadium können sowohl denen der tuberkuloiden Lepra ähneln, als auch deutliche Abweichungen zeigen. So können die Hautflecken symmetrisch sein; auch der Befall der Nerven kann symmetrisch erfolgen.
Lepromatöse Lepra
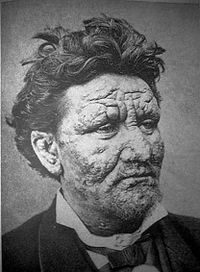
Die lepromatöse Lepra ist die schwerste Form der Krankheit. Durch ungehemmte Vermehrung der Bakterien verbreiten sich diese über Blutbahnen, Nervengewebe, Schleimhäute und das Lymphsystem im ganzen Körper. Die Haut ist stark verändert und von Knoten und kleinen Flecken überzogen. Charakteristisch sind die hellroten bis braunen Leprome, die das Gesicht und andere Körperteile zersetzen. Besonders im Gesicht verschmelzen diese zu einem „Löwengesicht“ (Facies leonina). Im weiteren Verlauf kann ein geschwüriger Zerfall mit Befall von Knochen, Muskeln und Sehnen und einem Befall der inneren Organe erfolgen.
Der Tod tritt nicht unmittelbar durch den Erreger, sondern durch Sekundärinfektionen ein.
Therapie
Grundsätzlich gilt Lepra heutzutage als heilbar.
Ein erster großer Fortschritt im Kampf gegen die Lepra war die Entdeckung des Krankheitserregers, des Bakteriums Mycobacterium leprae, durch den norwegischen Arzt Gerhard Armauer Hansen im Jahr 1873. Der deutsche Dermatologe Eduard Arning begann am 28. September 1884 ein vierjähriges Menschenexperiment an dem damals 48-jährigen gesunden Polynesier Keanu, das den Nachweis der Übertragbarkeit der Lepra erbrachte.
Erste Therapieansätze gab es schon in den 1920er Jahren. Diese waren jedoch wenig erfolgreich. Ein Durchbruch in der Lepratherapie gab es in den 40er Jahren des 20. Jahrhunderts durch die Sulfonamidtherapie. 1947 führte Archie Cochrane Dapson (DDS), ein bis heute bedeutendes Antibiotikum, in die Therapie ein.
Die Heilungsaussichten sowie die geeignete Therapieform hängen ab von der Erscheinungsform und dem Fortschritt der Erkrankung. Zur Klärung wird hierzu ein Lepromintest durchgeführt. In Abhängigkeit von der Diagnose ist eine monate- bis jahrelange Kombinationstherapie mit den Medikamenten Dapson, Clofazimin (ab 1962) und Rifampicin (ab 1971) erforderlich. Es kommt vor, dass ein Wechsel der Immunitätslage zu einer Verschlechterung des Zustandes führt. Diese Veränderung wird Lepra-Reaktion genannt. Die hierbei gegebenen komplexen Vorgänge müssen von einem Spezialisten mit einer auf den Patienten individuell abgestimmten Therapie behandelt werden.
In den 1970er Jahren wurden Kombinationstherapien mit mehreren Antibiotika entwickelt und in einem mehrjährigen Feldversuch auf Malta erfolgreich getestet. Daraufhin empfiehlt die WHO seit 1982 die Polychemotherapie in einer bis heute kaum abgewandelten Form.
Wirksam bei der Behandlung des Erythema Nodosum Leprosum (ENL) ist der Wirkstoff Thalidomid (berüchtigt unter dem Namen Contergan). Aufgrund der schädigenden Nebenwirkungen während der Schwangerschaft gelten strenge therapiebegleitende Sicherheitsvorkehrungen.
Obwohl es immer noch Versorgungsschwierigkeiten mit den benötigten Medikamenten in armen Ländern gibt, konnte die Lepra in den 1990er Jahren weiter zurückgedrängt werden. Die WHO ist mit der Ausrottung dieser Seuche beschäftigt.
Sonstiges
Eine Anzüchtung des Erregers in vitro ist bis heute noch nicht gelungen. Seit 1960 gelang es jedoch, M. leprae in Mäusepfoten zu züchten. Wegen ihrer ungewöhnlich niedrigen Körpertemperatur sind seit 1971 Neunbinden-Gürteltiere die für die Anzüchtung des Erregers geeignete Tiergruppe. Dies macht sie auch unverzichtbar bei der Erforschung von Impfstoffen.
Mutationen im TLR2-Gen können zu erhöhter Anfälligkeit für Leprainfektionen führen.[1]
Siehe auch
Literatur
- Andreas Kalk: Lepra in Zentralasien. Die fast vergessene Krankheit. (HTML) (PDF) Deutsches Ärzteblatt (Köln) 97(13), S. A829–A830 (2000), ISSN 0012-1207
- Anna Bergmann: Tödliche Menschenexperimente in Kolonialgebieten. Die Lepraforschung des Arztes Eduard Arning auf Hawaii 1883-1886. In: Ulrich van der Heyden, Joachim Zeller (Hg.) „... Macht und Anteil an der Weltherrschaft.“ Berlin und der deutsche Kolonialismus. Unrast-Verlag. Münster 2005, ISBN 3-89771-024-2
- Rod Edmond: Leprosy and Empire: A Medical and Cultural History. Cambridge 2007, ISBN 978-0-521-86584-5
- über: Georg Sticker: Lepra und Syphilis um das Jahr Tausend in Vorderasien, Janus 28 (1924), S. 394
- Armin Hohlweg: Zur Geschichte der Lepra in Byzanz, in: Jörg Henning Wolf [Hrsg.]: Aussatz, Lepra, Hansen-Krankheit. Ein Menschheitsproblem im Wandel, Teil II: Aufsätze, Würzburg 1987 (= Kataloge des Deutschen medizinhistorischen Museums, Beiheft 1), S. 69-78
- A. Schelberg: Leprosen in der Mittelalterlichen Gesellschaft. Dissertation, Göttingen 2000
Einzelnachweise
Weblinks
- Lepra – Informationen des Robert Koch-Instituts
- http://www.dahw.de - Seite der Deutschen Lepra- und Tuberkulosehilfe
- Leprosy Today - Lepraprogramm der WHO
- R. Sridharan: Leprosy www.emedicine.com, Version vom Februar 2007
- Lepramuseum Münster - Gesellschaft für Leprakunde e. V.
- http://www.ilep.org.uk
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.