- Rheumatischer Formenkreis
-
Mit Rheuma (von griech. rheo „ich fließe“) werden ganz allgemein Beschwerden am Stütz- und Bewegungsapparat mit fließenden, reißenden und ziehenden Schmerzen bezeichnet, die oft mit funktioneller Einschränkung einhergehen. Die medizinisch korrekte Bezeichnung für Rheuma ist „Krankheiten des rheumatischen Formenkreises“.
Die traditionellen Begriffe Rheuma und Rheumatismus wurden erstmals im „Liber de Rheumatismo et Pleuritide dorsali“ von Guillaume de Baillou (1538-1616) verwendet. Er glaubte nach der damaligen Lehre der Körpersäfte (Humoralpathologie), dass kalter Schleim vom Gehirn herab zu den Extremitäten fließe und die entsprechenden Beschwerden auslöse.
Die „Internationale Klassifikation der Krankheiten des Muskel-Skelett-Systems und des Bindegewebes (ICD-10-GM, 2005)“ unterscheidet mittlerweile zwischen 200 bis 400 einzelne Erkrankungen, welche sich im Beschwerdebild, Verlauf und Prognose sehr unterscheiden. Daher sind die Erkrankungen des rheumatischen Formenkreises kaum zu überblicken und schwierig zu diagnostizieren - „Was man nicht erklären kann, sieht man gern als Rheuma an...“
Inhaltsverzeichnis
Hauptgruppen
- Entzündlich-rheumatische Erkrankungen (autoimmunbedingt):
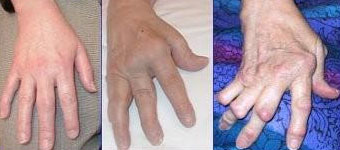
- Rheumatoide Arthritis (chronische Polyarthritis)
- Spondylitis ankylosans (Morbus Bechterew)
- Psoriasis-Arthritis
- Juvenile idiopathische Arthritis
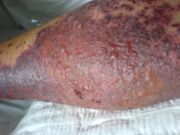
- Kollagenosen (Bindegewebserkrankungen) und Vaskulitiden (entzündliche Gefäßerkrankungen) wie:
- Wegener-Granulomatose (Morbus Wegener)
- Vaskulitiden
- degenerative ("verschleißbedingte") rheumatische Erkrankungen
- Stoffwechselstörungen, die mit rheumatischen Beschwerden einhergehen
- Gicht und andere Kristallablagerungskrankheiten
- Osteoporose
- Hämochromatose (Eisenstoffwechselstörung)
- Rheumatische Erkrankungen der Weichteile (verschiedene Krankheitsbilder mit Symptomen wie Schmerzen im Bereich von Muskulatur und Sehnen)
- Fibromyalgie (nicht entzündlicher Weichteilrheumatismus)
- Polymyalgia rheumatica (entzündlicher Weichteilrheumatismus)
- Polymyositis (Entzündung des Muskelgewebes)
Entstehung und Verlauf
Vielen Erkrankungen des rheumatischen Formenkreises ist gemein, dass es zu einer Störung des Immunsystems kommt, woraufhin der Körper eigene Strukturen wie die Gelenkinnenhaut (bei der rheumatoiden Arthritis) angreift. Diese sogenannten Autoimmunkrankheiten können in Form der Kollagenosen auch als systemische Erkrankungen auftreten, bei denen nicht nur ein Organ oder eine Körperregion, sondern gleichartige Gewebe in vielen verschiedenen Organen Ziel des fehlgeleiteten Immunsystems sind.
Ursachen für die Fehlfunktion des Immunsystems sind noch immer unbekannt. In einigen Fällen können jedoch familiäre sowie geschlechtsspezifische Häufungen festgestellt werden und bei vielen Betroffenen bestimmter rheumatischer Erkrankungen lassen sich charakteristische genetische Marker nachweisen, was beides auf einen gewissen Einfluss genetischer Faktoren schließen lässt. Bei einer kleinen Gruppe entzündlich-rheumatischer Erkrankungen, den sogenannten infektreaktiven Arthritiden, ist ein ursächlicher Zusammenhang mit bereits abgelaufenen, meist bakteriellen Infektionen v.a. des Darms oder des Urogenitaltraktes erkennbar.
In Folge der chronischen Entzündungen leiden die Betroffenen gelenkbezogener Formen unter Schmerzen, Schwellungen oder Ergüssen der Gelenke sowie als Spätfolgen unter Gelenkzerstörung, Fehlstellungen und Funktionsverlust. Schwerwiegende, oft lebensgefährliche Komplikationen verursachen durch chronische Entzündungen in Strukturen verschiedenster Organe besonders häufig Erkrankungen aus den Gruppen der Kollagenosen und Vaskulitiden.
Der Verlauf einer Erkrankung und das Ansprechen auf eine Therapie können selbst bei gleicher Diagnose von Patient zu Patient äußerst unterschiedlich ausfallen. Zudem sind die Grenzen zwischen den verschiedenen rheumatischen Erkrankungen nicht selten fließend. So können Zeichen mehrerer sich überlappender Erkrankungen bei nur einem Patienten auftreten (Overlap Syndrom).
Entgegen der landläufigen Meinung ist Rheuma keineswegs nur eine Erkrankung älterer Menschen. Auch junge Erwachsene und selbst Kinder sind von rheumatischen Erkrankungen betroffen. Arthrosen (verschleißbedingte Gelenkbeschwerden) treten meist im fortgeschrittenen Alter auf, während die entzündliche Form (Arthritis) typischerweise zwischen dem 30. und 50. Lebensjahr erstmals in Erscheinung tritt. Daher auch die Volksmeinung, dass Rheuma eine Alte-Leute-Krankheit sei.
Diagnostik
Kern der rheumatologischen Diagnostik ist die gründliche Anamnese und die körperliche Untersuchung. Schon hiermit kann häufig die Art der Erkrankung eingegrenzt werden.
Für die genaue Einordnung einer Diagnose ist der Nachweis von Antikörpern und genetischen Markern im Blut des Patienten ein wichtiger Faktor. Schwierig ist dabei, dass diese nicht zwingend mit einer bestimmten Erkrankung einhergehen und sogar manch nachweislich Erkrankter keine entsprechenden Antikörper oder genetischen Marker aufweist. So besitzen sie in der Diagnostik meist keinen beweisenden, sondern eher einen richtungsweisenden Charakter.
Der Sicherung der Diagnose, der Bestimmung des Stadiums einer Erkrankung sowie der Verlaufskontrolle dienen die verschiedensten bildgebenden Verfahren, insbesondere die konventionelle Röntgendiagnostik, Computertomografie, Magnetresonanztomografie und Szintigrafie.
Behandlungsmöglichkeiten
Die Behandlung erfolgt während der akuten Schübe durch entzündungshemmende und schmerzstillende Medikamente (Analgetika, nichtsteroidale Antirheumatika und / oder steroidale Antirheumatika (Kortikoide)). Als Langzeit- bzw. Dauertherapie von autoimmunbedingten rheumatischen Erkrankung beginnt man heute schon frühzeitig mit einer Basistherapie um Langzeitfolgen wie Gelenkschäden möglichst vorzubeugen. So sind stark deformierende Gelenkschäden in den letzten Jahren bereits seltener zu beobachten.
Bei starken Beschwerden als Folge von bereits fortgeschrittener Gelenkzerstörung kommen auch operative Therapien bis hin zum Gelenkersatz in Betracht.
Für die Mehrzahl rheumatischer Erkrankungen stellt die physikalische Therapie eine notwendige unterstützende therapeutische Maßnahme dar. So können in vielen Fällen Langzeitschmerzen und Einschränkungen reduziert werden.
Medikamentöse Behandlung autoimmunbedingter rheumatischer Erkrankungen
Besonders in akuten Phasen, da eher symptomatisch, das heißt schmerzlindernd und entzündungshemmend wirkend sowie auch in geringerer Dosierung unterstützend bei der Dauertherapie bewährt haben sich:
- nichtopioide und opioide Analgetika, z. B. Metamizol und Tramadol
- nichtsteroidale Antirheumatika (NSAR), z. B. Diclofenac
- steroidale Antirheumatika (Kortikoide), z. B. Prednisolon
Als Dauertherapie eingesetzt, da spezifisch auf den Krankheitsprozess wirkend und so langfristig erfolgversprechend:
- Basismedikamente auch DMARD = disease modifying antirheumatic drugs, z. B. Azathioprin, Chloroquin/Hydroxychloroquin, Ciclosporin A, Cyclophosphamid, Leflunomid, Methotrexat, D-Penicillamin, Sulfasalazin, oder verschiedene Goldpräparate.
Immer häufiger werden neben den bekannten und gut dokumentierten „herkömmlichen“ Basismedikamenten weitere hochwirksame Medikamente gegen rheumatische Erkrankungen eingesetzt. Eine in der Rheumatologie häufig angewendete Gruppe dieser Medikamente, den sogenannten Biologicals, sind die TNF-alpha-Blocker. Nachteilig sind bei Biologicals die sehr hohen Kosten, die durch die immunsuppressive Wirkung verursachte erhöhte Infektanfälligkeit der Patienten und die bisher fehlende Langzeiterfahrung bei der Therapie mit vielen dieser Wirkstoffe. Sie werden daher erst dann eingesetzt, wenn die Behandlung mit klassischen Basistherapeutika keine ausreichende Wirkung erzielte oder auf Grund von Kontraindikationen oder Unverträglichkeiten eine Behandlung mit diesen grundsätzlich ausgeschlossen ist. Häufig werden herkömmliche Basismedikamente und Biologicals auch in Kombination eingesetzt, um den Therapieerfolg zu verbessern.
- Biologicals in Form von Antikörpern, löslichen Rezeptoren oder Antagonisten gegen proinflammatorische Zytokine wie IL-1 oder TNF-alpha gerichtet, z. B. Abatacept, Adalimumab, Anakinra, Etanercept, Infliximab und Rituximab.
Zudem müssen oft weitere medikamentöse Maßnahmen, gegen häufige schwerwiegende Begleiterscheinungen, aber teils auch selbständig auftretende Phänomene wie das Raynaud-Syndrom, eingeleitet werden.
Eine Basismedikation muss in der Regel ein Leben lang fortgeführt werden, da bisher keine ursächliche Therapie autoimmunbedingter rheumatischer Erkrankungen möglich ist.
- Phytotherapie
Die Phytotherapie versteht sich bei rheumatischen Erkrankungen als eine Kombinationstherapie zur klassischen Pharmakotherapie. Sie hat überwiegend lindernde und palliative Aufgaben.
In der Phytotherapie werden folgende Pflanzen eingesetzt:
In der Phytotherapie ist stets darauf zu achten, geprüfte und standardisierte Präparate zu verwenden. Diese enthalten eine eingestellte Menge wirksamer Inhaltsstoffe. Die toxischen Inhaltsstoffe der Pflanzen wurden entfernt oder in ihrem Gehalt gesenkt. Hierdurch reduziert sich die Gefahr von Vergiftungen und Allergien.
Anfang des 20. Jahrhunderts wurde Samaderarinde unter anderem zur Behandlung des "Rheumatismus" in Europa importiert.[1]
Physikalische Therapie
Thermotherapie umfasst jegliche Anwendung von Kälte und Wärme als ein Teil der physikalischen Therapie.
Während des akuten Krankheitsschubes hat die lokale Anwendung von Kälte (Kryotherapie) an den betroffenen Gelenken häufig positive Auswirkung auf den Entzündungsprozess und die damit verbundenen Beschwerden.
Vielversprechende Ergebnisse werden durch die Anwendung der Kryotherapie als Ganzkörperkryotherapie in Kryokammern bei bis zu minus 160° C erzielt. Nach mehrmaliger Anwendung kommt es zur Linderung der Schmerzen, die einige Stunden bis einige Wochen andauert. Die Behandlung wirkt nicht nur symptomatisch, sondern beschleunigt durch bessere Durchblutung und Veränderung des Hormonspiegels auch die Heilungsprozesse in den geschädigten Gelenken und Geweben.
In den Phasen zwischen den Schüben kann vielen Patienten die Wärmeanwendung durch Fango u.ä. Linderung verschaffen. Besonders bekannt für gute Heilerfolge sind die Badekuren im Anden-Termalbad Copahue zwischen Argentinien und Chile gelegen. Der hier vorkommende stark schwefelhaltige Fango setzt in Verbindung mit dem ebenfalls schwefelhaltigen Vulkanwasser einen raschen und nachhaltigen Heilungsprozess in Gang.
Zudem sind die Krankengymnastik und die Ergotherapie unverzichtbare Säulen der Therapie, die die Beweglichkeit und damit die Selbstständigkeit der Patienten erhalten sollen.
Siehe auch
- Autoimmunerkrankung
- Immunsuppression
- Immunsuppressivum
- Immunmodulation
- Immunologie
- Deutsche Rheuma-Liga
- Zentrum für Rheuma-Pathologie
Weblinks
- rheuma-online
- Rheuma-Liga
- Deutsche Gesellschaft für Rheumatologie e.V.
- Rheuma-Wegweiser
- Rheuma-Lexikon
- Bundesverband für Gesundheitsinformation und Verbraucherschutz - Info Gesundheit e.V. (BGV)
- EULAR - The European League Against Rheumatism
- Rheuma-Test des Deutschen Internistenverbandes
Quellen
Einzelnachweise
- ↑ Stichwort "Samaderarinde" unter Buchstabe S in Merck’s Warenlexikon, 7. Aufl. 1920
Bitte beachte den Hinweis zu Gesundheitsthemen! - Entzündlich-rheumatische Erkrankungen (autoimmunbedingt):
Wikimedia Foundation.