- Harnröhrenstriktur
-
Klassifikation nach ICD-10 N35 Harnröhrenstriktur N35.0 Posttraumatische Harnröhrenstriktur (Geburt, Verletzung) N35.1 Postinfektiöse Harnröhrenstriktur, anderenorts nicht klassifiziert N35.8 Sonstige Harnröhrenstriktur N35.9 Harnröhrenstriktur, nicht näher bezeichnet N99.1 Harnröhrenstriktur nach medizinischen Maßnahmen ICD-10 online (WHO-Version 2011) Als Harnröhrenstriktur bezeichnet man eine Verengung der Harnröhre. Diese kann angeboren oder erworben sein.
Inhaltsverzeichnis
Häufigkeit
Harnröhrenstrikturen betreffen überwiegend Männer. Frauen sind von echten Strikturen kaum betroffen. Angeborene Strikturen sind ebenfalls sehr selten.
Ursachen
Grundsätzlich gilt es zwischen angeborenen und erworbenen Harnröhrenstrikturen zu unterscheiden.
Angeborene Harnröhrenstrikturen
- Missbildungen am äußeren Genitale (z.B. Hypospadie)
Erworbene Harnröhrenstrikturen
- Blasenkatheter, hier spielen so genannte Mikrotraumata (Minimalverletzungen) beim Einlegen eine Rolle, bei Latexkathetern wird weiterhin die Freisetzung von toxischen Substanzen als Ursache diskutiert
- direkte Verletzung wie das so genannte straddle trauma (stumpfes Trauma im Bereich des Dammes), Beckenbrüche, offene Verletzungen (z.B. bei Verkehrsunfällen)
- Infektionen der Harnröhre (Urethritis, typischerweise Gonorrhoe (Tripper)
- Im Zusammenhang mit Balanitis xerotica obliterans (BXO)
- Tumoren der Harnröhre oder des umliegenden Gewebes
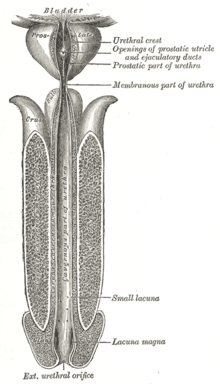
Lokalisation
- prostatische Harnröhre: zwischen Harnblase und Musculus urethralis (Schließmuskel)
- membranöse Harnröhre: unterhalb der Prostata, innerhalb des Schließmuskels
- bulbäre Harnröhre: zwischen Schließmuskel und Beginn des mobilen Penis
- penile Harnröhre: im mobilen Teil des Penis
- Fossa navicularis: in der Eichel (Glans penis)
Symptome
Hauptsymptom ist ein abgeschwächter Harnstrahl. Der Grad der Abschwächung kann im Laufe der Zeit zunehmen. Im Extremfall kommt es zu einem Harnverhalt. Darüber hinaus kann der Harnstrahl gedreht oder gespalten sein. Aufgrund des erhöhten Widerstandes beim Wasserlassen (Miktion) kann es zu einer unvollständigen Blasenentleerung mit Restharnbildung kommen. Diese Restharnbildung begünstigt das Auftreten von Infektionen der Harnblase (Blasenentzündung). Auch ohne Vorliegen einer Infektion kann es zu Brennen beim Wasserlassen kommen.
Ein weiteres häufiges Symptom ist der Nachweis von Blut im Urin, die so genannte Mikrohämaturie.
Bei länger bestehender Harnröhrenenge kommt es aufgrund des erhöhten Auslasswiderstandes zu einer Verdickung des Blasenmuskels (Blasenhypertrophie) und damit zu einer Abnahme der Elastizität und einer weiteren Verschlechterung der Entleerungsfunktion.
Bei massiver Schädigung der Blase kann es zu einem Rückfluss des Urins in die Harnleiter und Nieren kommen (Refluxuropathie). Dieses kann im Extremfall zu einer Schädigung der Nieren führen.
Diagnostik
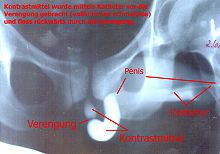
Am Anfang steht eine genaue Befragung (Anamnese) des Patienten. Hierbei ist insbesondere auf die Dauer der Beschwerden, Verletzungen und Infektionen zu achten. Eine Urinuntersuchung zur Infektdiagnostik ist ebenfalls zwingend erforderlich. Die Sonografie gibt Auskunft über die Restharnmenge, den Zustand der Harnblase, hier vor allem die Dicke der Blasenwand und die Nieren. Zur Lokalisation der Striktur ist eine Röntgenuntersuchung mit Kontrastmittel erforderlich. Bei dieser so genannten retrograden Urethrografie wird Kontrastmittel in die gestreckte Harnröhre gespritzt und gleichzeitig durchleuchtet. Hierbei können der Ort und die Länge der Striktur bestimmt werden. Ist hier keine klare Aussage möglich kann sich noch eine Spiegelung der Harnröhre anschließen (Urethroskopie).
Therapie
Die Therapie erfolgt operativ. Hierzu stehen im Wesentlichen zwei Methoden zur Verfügung.
- Harnröhrenschlitzung (Urethrotomie): Hier wird mit einem Urethrotom in die Harnröhre unter Sicht (Methode nach Sachse) oder blind (Methode nach Otis) in die Harnröhre eingegangen und diese bei 12 Uhr mit einem Messer geschlitzt. Anschließend wird ein Blasenkatheter eingelegt. Dieser verbleibt für einige Tage, und nach Entfernung kann zur Verhinderung eines Wiederauftretens (Rezidiv) ein kortisonhaltiges Gel in die Harnröhre gespritzt werden.
- Mundschleimhautplastik: Nach ein- bis zweimaligem Schlitzen und Wiederauftreten einer Harnröhrenstriktur oder bei sehr langstreckigen Strikturen wird eine Erweiterung der Harnröhre durch Einnähen eines Stückes Mundschleimhaut vorgenommen. Dazu wird die Harnröhre von außen dargestellt und über der Striktur längs eröffnet. Jetzt wird ein Stück Mundschleimhaut von entsprechender Größe entweder aus der Unterlippe oder von der Wange entnommen und eingenäht. Anschließend wird auch hier ein Blasenkatheter gelegt. Zusätzlich wird ein Bauchdeckenkatheter in die Blase eingebracht. Der Blasenkatheter dient der Schienung und dem Offenhalten der Harnröhre. Der Bauchdeckenkatheter dient der Blasenentleerung. Der Blasenkatheter wird nach ca. acht Tagen entfernt. Der Bauchdeckenkatheter verbleibt für ca. drei Wochen. Nach dieser Zeit wird eine Röntgenuntersuchung mit Kontrastmittel durchgeführt. Hierbei wird die Blase gefüllt und der Patient anschließend zum Wasserlassen aufgefordert. Ist dieses problemlos möglich und liegt eine vollständige Blasenentleerung vor, wird der Bauchdeckenkatheter entfernt.
- Bei kurzen Strikturen (bis 2 cm) kann der verengte Teil auch herausgeschnitten werden. Beide Enden der Harnröhre werden dann direkt miteinander vernäht.
- Bei Tumoren, die die Harnröhre von innen oder außen verschließen, erfolgt die Therapie des Tumors in Abhängigkeit von seiner Art.
- Eine Aufdehnung (Bougierung) zur Rezidivprophylaxe ist heute nur noch in Ausnahmefällen sinnvoll.

Bitte den Hinweis zu Gesundheitsthemen beachten! Kategorie:- Krankheitsbild in der Urologie
Wikimedia Foundation.