- Acute Respiratory Distress Syndrome
-
Klassifikation nach ICD-10 J80 Atemnotsyndrom des Erwachsenen [ARDS] ICD-10 online (WHO-Version 2011) Als Acute Respiratory Distress Syndrome, kurz ARDS, wird die massive Reaktion der Lunge auf verschiedene schädigende Faktoren bezeichnet; unabhängig davon, ob die daraus resultierenden pulmonalen Entzündungsmechanismen primär pulmonal oder systemisch ausgelöst werden.[1][2] Dem ARDS muss eine identifizierbare, nichtkardiale Ursache zugrunde liegen.[3]
Synonyme Bezeichnungen des „Atemnot-Syndrom des Erwachsenen“ (engl. Adult Respiratory Distress Syndrome) sind akutes progressives Lungenversagen oder Schocklunge.
Inhaltsverzeichnis
Definition
1992 wurde die seit 1967 gebräuchliche Definition des ARDS auf der amerikanisch-europäischen Konsensuskonferenz präzisiert.[4] Maßgeblich sind dabei folgende Kriterien:
- akuter Beginn
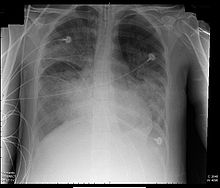
- beidseitige Infiltrate in posterior-anteriorer Röntgen-Thoraxaufnahme
- Lungenkapillarverschlussdruck (PCWP, Wedge-Druck) < 18 mmHg oder fehlender klinischer Anhalt auf einen erhöhten Druck im linken Vorhof bzw. echokardiografischer Ausschluss eines Linksherzversagens
- PaO2 (Sauerstoffpartialdruck im arteriellen Blut) / FIO2 (Sauerstoffanteil der Atemluft) ≤ 200 mmHg (Horowitz-Oxygenierungsindex)
Bei einem Index von 200 bis 300 spricht man hingegen von einer ALI (Acute Lung Injury); ein PaO2 von 90 mmHg an 30 Prozent O2 (d.h. FiO2 = 0,3) entspricht beispielsweise einem Index von 300.
Ursachen und Risikofaktoren
Direkte Lungenschädigung
Inhalation toxischer Gase wie beispielsweise Rauchgas (Inhalationstrauma, toxisches Lungenödem), Pneumonie, Aspiration von Mageninhalt, Lungenkontusion, Aspiration von Salz- oder Süßwasser (Beinahe-Ertrinken), Fettembolie, Fruchtwasserembolie, Inhalation von hyperbarem Sauerstoff.
Indirekte Lungenschädigung
Sepsis, schweres Trauma mit Schock („Schocklunge“), Verbrennungen, Akute Pankreatitis, Medikamente, weitere sekundäre Faktoren wie chronischer Alkoholmissbrauch, chronische Lungenkrankheiten und ein niedriger pH-Wert des Serums erhöhen die Gefahr einer ARDS-Entwicklung.
Eine Transfusionsassoziierte akute Lungeninsuffizienz (TRALI) ist vom ARDS klinisch nicht zu unterscheiden, wird jedoch vom ARDS abgegrenzt, da die Prognose beim TRALI deutlich besser ist.[5]
Die angegebene Inzidenz des ARDS variiert je nach Studie zwischen zwei bis 28 Fällen pro 100.000 Einwohner und Jahr. Die Letalität ist zwar auf Grund von Fortschritten der unterstützenden Therapie in den letzten Jahrzehnten gesunken, sie beträgt jedoch immer noch etwa 40 Prozent.
Pathophysiologie
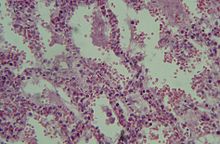
Diese akute respiratorische Insuffizienz wird durch eine schwere diffuse Schädigung des Lungenparenchyms verursacht. Weitere Komponenten sind Perfusionsstörungen, Gerinnungsstörungen, Permeabilitätsstörungen der Alveolarwände, Lungenödem, Abbau von Surfactant und bindegewebigem Umbau von Lungengewebe.
Funktionell ist das ARDS gekennzeichnet durch:
- eine arterielle Hypoxämie unterschiedlichen Schweregrades
- diffuse röntgenologische Infiltration
- verminderte Dehnbarkeit (Compliance) der Lunge und
- eine erniedrigte funktionelle Residualkapazität, d.h. nach dem „normalen“ Ausatmen bleibt weniger Luft in der Lunge zurück als gewöhnlich.
Das ARDS verläuft für gewöhnlich in drei Phasen, der exsudativen Phase und der frühen und späten proliferativen Phase.
Behandlung
Patienten mit ARDS müssen oft im Rahmen der intensivmedizinischen Behandlung intubiert und kontrolliert beatmet werden, wobei differenzierte Beatmungsmuster mit PEEP eingesetzt werden. Die Beatmungsparameter werden situativ an den Zustand des Patienten angepasst. Dabei ist oftmals aufgrund der erniedrigten Compliance (siehe Definition) ein erhöhter Beatmungsaufwand erforderlich. Es müssen hohe Beatmungsdrucke und Beatmungsvolumina appliziert werden um den pulmonalen Gasaustausch zu sichern.
Jeder Beatmungszyklus ist potentiell mit weiterem Druck- und Volumentrauma verbunden, der die Lunge zusätzlich schädigt. Man spricht hier von Ventilator Associated Lung Injury (VALI), Ventilator induced Lung Injury (VILI), Ventilator Induced Diaphragm Dysfunction (VIDD), und Ventilator Associated Pneumonia (VAP). Deshalb ist die Durchführung einer konsequenten ultra-protektiven Beatmungsstrategie von höchster Bedeutung. Durch die Therapie mit dem pECLA kann die Beatmungsinvasivität (PIP, Vt, AMV, Af mand) reduziert werden. Im Ergebnis wird u. a. Entzündungsreaktion der Lunge signifikant vermindert.[6] Neben der Anwendung eines möglichst geringen Hubvolumens sollten zusätzlich folgende Strategien zur echten Lungenprotektion berücksichtigt werden:
- Vermeiden der Intubation / Erhalt der Spontanatmung
- Frühzeitige Spontanisierung / assistierte Spontanatmung
- Atemfrequenzen ≤ 12 min-1
- Druckamplitude ≤ 15 cmH2O
Das pECLA erlaubt innerhalb kürzester Zeit die Reduzierung aller weiteren Stressparameter für die Lunge.
Dazu ist eine Sedierung notwendig. Werden diese Therapiemöglichkeiten konsequent ausgeschöpft, so kann nachweislich die Sedierung reduziert und eine frühzeitige Spontanatmung unterstützt werden, falls die mechanische Beatmung nicht ganz vermieden werden soll.[7] Daneben wird kurz- und mittelfristig eine Negativbilanzierung (Flüssigkeitsrestriktion) des Flüssigkeitshaushaltes angestrebt, was durch Diuretika und Hämofiltration erreicht wird. Dabei ist das Monitoring des Säure-Basen- und Elektrolythaushalts besonders wichtig.
Die Gabe von Kortikoiden kann nützlich sein. Hämodynamische Störungen und Veränderungen werden nach den Grundsätzen der Intensivbehandlung kontrolliert therapiert. Der wichtigste Teil des Behandlungskonzeptes ist jedoch, sofern möglich, die Ausschaltung der auslösenden Ursache (kausale Therapie, z. B. der Infektion).
In schweren Fällen des ARDS wird die Behandlung mit der kinetischen Therapie unterstützt (Rotorest-Therapie oder eine Bauchlage des Patienten). Diese Lagerungstherapie sorgt für das Erreichen von Atemgas (meist unter einer protektiven, kontrollierten Beatmung und der oben erwähnten „hohen“ Analgosedierung).
Siehe auch
Einzelnachweise
- ↑ Ashbaugh D, Bigelow D, Petty T, Levine B. Acute respiratory distress in adults. Lancet 2 (1967) 7511:319-23. PMID 4143721
- ↑ Ware, L. B. and Matthay, M. A. The Acute Respiratory Distress Syndrome. NEJM. 4-5-2000;342(18):1334-49. PMID 10793167
- ↑ M. Leuwer, H. Trappe, T. Schprmeyer, O. Zuzan: Checkliste Interdisziplinäre Intensivmedizin; 2. Aufl.; Thieme-Verlag 2004, ISBN 3-13-116912-5
- ↑ Bernard G, Artigas A, Brigham K, Carlet J, Falke K, Hudson L, Lamy M, Legall J, Morris A, Spragg R. The American-European Consensus Conference on ARDS. Definitions, mechanisms, relevant outcomes, and clinical trial coordination. Am J Respir Crit Care Med 149 (1994) 3 Pt 1:818-24. PMID 7509706
- ↑ P. Marino: Das ICU-Buch. Praktische Intensivmedizin ; Urban & Fischer Bei Elsevier; 3. Auflage; Juli 2002; ISBN 3-437-23160-X
- ↑ Bein, T. et al. Pumpless extracorporeal removal of carbon dioxide combined with ventilation using low tidal volume and high positive end-expiratory pressure in a patient with severe acute respiratory distress syndrome. Anesthesia, 64:195-8, (2009).
- ↑ Weber-Carstens S et al. Hypercapnia in late-phase ALI/ARDS: providing spontaneous breathing using pumpless extracorporeal lung assist. Intensive Care Medicine 35(6): 1100-5, (2009).
Weblinks

Bitte den Hinweis zu Gesundheitsthemen beachten! Kategorien:- Krankheitsbild in der Intensivmedizin
- Krankheitsbild in der Pneumologie
Wikimedia Foundation.