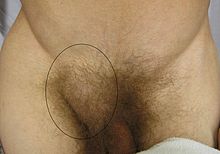
- Leistenbruch
-
Klassifikation nach ICD-10 K40 Hernia Inguinalis ICD-10 online (WHO-Version 2011) Ein Leistenbruch (lat. Hernia inguinalis) ist ein Eingeweidebruch (fachsprachlich Hernie) im Bereich des Leistenkanales. Muskeln, Sehnen und Bindegewebe bilden die feste äußere Hülle der Körperhöhlen, wie zum Beispiel des Bauchraums. Kommt es an dieser Hülle zu Schwachstellen, entstehen Lücken – so genannte Brüche (Hernien). Der Leistenbruch ist neben dem Nabel-, Schenkel- und Narbenbruch die häufigste Hernie. Er tritt bei Männern und Frauen aller Altersgruppen im Verhältnis Männer : Frauen = 9:1 auf. Im Kindesalter tritt er bei 1–3 % aller Kinder, bei Frühgeborenen bei etwa 5 % auf. Die Behandlung erfolgt in den meisten Fällen chirurgisch. Ein Bruch sollte immer rechtzeitig operiert werden, da die Gefahr einer Einklemmung mit Absterben von Darmteilen besteht. Sterben zum Beispiel Darmteile ab, führt dies unweigerlich zu einer lebensgefährlichen Situation.
Leistenbruch bei einem Haushund mit Vorfall des gesamten Jejunums.
Auch bei anderen Säugetieren treten vorwiegend bei männlichen Individuen Leistenbrüche auf, vor allem nach offenen Kastrationen.
Inhaltsverzeichnis
Anatomie
Leistenbrüche treten im Leistenkanal auf. Dieser beinhaltet neben einem Nerven (Ramus genitalis des Nervus genitofemoralis) und Lymphgefäßen bei männlichen Säugetieren den Samenstrang (Funiculus spermaticus) und bei weiblichen das Mutterband (Ligamentum teres uteri). Reicht der Bruchsack beim Mann bis in den Hodensack (Scrotum), spricht man auch von einem Hoden(sack)bruch (Hernia scrotalis oder Skrotalhernie), der eine Sonderform des Leistenbruchs ist.
Der Leistenkanal hat einen Eingang, sowie einen Ausgang:
- der äußere Leistenring (Anulus inguinalis superficialis), als Ausgang des Leistenkanals
- der innere Leistenring (Anulus inguinalis profundus), als Eingang in den Leistenkanal von der Bauchhöhle her
Der äußere Leistenring ist eine schlitzförmige Öffnung in der Sehne des äußeren schiefen Bauchmuskels (Musculus obliquus externus abdominis). Der innere Leistenring liegt zwischen dem freien Rand des inneren schiefen Bauchmuskels (Musculus obliquus internus abdominis), dem geraden Bauchmuskel (Musculus rectus abdominis) und dem Leistenband (Arcus inguinalis, auch Ligamentum inguinale).
Begrenzt wird der Leistenkanal wie folgt:
- vorn: Aponeurose des Musculus obliquus externus abdominis
- hinten: Fascia transversalis abdominis
- Dach: Musculus transversus abdominis und Anteile des Musculus obliquus internus abdominis
- Boden: Ligamentum inguinale
Klassifikation
Nach der Lokalisation der Bruchpforte (Durchtrittsöffnung für den Bruchsack) unterscheidet man direkte (mediale) und indirekte (laterale) Leistenbrüche. Dabei bezieht sich die Bezeichnung „direkt“ darauf, dass der Bruch direkt durch die Leistenkanalhinterwand (und nicht durch den inneren Leistenring) zieht und medial auf die Lagebeziehung mittig zu den epigastrischen Gefäßen. Entsprechend gelangen indirekte Leistenbrüche durch den inneren Leistenring in den Leistenkanal und liegen seitlich („lateral“) der epigastrischen Gefäße. Die Einteilung der Leistenbrüche in diese zwei Formen trägt wesentlich zum Verständnis der Erkrankung bei, hat allerdings für die moderne Leistenbruchchirurgie eher geringe Bedeutung. Eine moderne Klassifikation wurde von Nyhus entwickelt und hat sich für Studienfragen bis heute am meisten bewährt.
Symptome und ihre Ursachen
Im Kindesalter entsteht der Leistenbruch durch einen Verbindungskanal, den Processus vaginalis testis (auch Proc. vaginalis peritonei[1], „Scheidenhautfortsatz“). Hierbei handelt es sich um einen Teil des Bauchfells (Peritoneum), der im Laufe der Fetalentwicklung durch Wanderung des sich in der Bauchhöhle entwickelten Hodens in den Hodensack durch den Leistenkanal gestülpt wird. Zur Geburt verschließt sich dieser Kanal üblicherweise. Bleibt dieser Verschluss aus, kann es im Verlauf zum Eindringen von Bauchorganen in den Kanal kommen. Angeborene Leistenbrüche sind somit immer indirekte (laterale) Leistenbrüche.
Im Erwachsenenalter kann neben einer Veranlagung im Sinne einer Bauchwandschwäche oder zu weitem Leistenkanal, eine Erhöhung des Bauchinnendrucks zum Beispiel durch körperliche Schwerarbeit, chronisches Husten, starkes Pressen bei chronischer Verstopfung etc. die Bildung eines Bruches auslösen. Daneben treten Brüche oft auch bei Frauen in der Schwangerschaft auf. Gutachterlich wird schwere Arbeit allein nicht als Ursache eines Leistenbruches anerkannt (und entschädigt).
Die Symptome für einen Leistenbruch können sein:
- im Kindesalter: meist schmerzlose Schwellung in der Leiste, die oft zufällig beim Wickeln oder bei der Körperpflege entdeckt wird.
- im Erwachsenenalter: meist sichtbare bzw. tastbare Schwellung im Leistenbereich, welche bei körperlichen Belastungen, Pressen oder Husten provoziert werden kann. Im Liegen kann man die „Beule“ in der Regel problemlos wieder „wegdrücken“. Starke Schmerzen sind keinesfalls die Regel, sondern meist nur ein gewisses Druckgefühl. Bei allmählich zunehmender Vergrößerung kann er bei Männern auch als eine Schwellung oder Vergrößerung des Hodensacks deutlich werden (Hodenbruch).
- bei plötzlich auftretenden starken Schmerzen in der Leistengegend mit nicht wegdrückbarer Schwellung im Leistenbereich handelt es sich um einen eingeklemmten Bruch. Hier ist schnelles Handeln erforderlich und sofort ein Chirurg aufzusuchen.
Brüche sind daher vor allem dann gefährlich, wenn die Organe des Bauchraums – wie zum Beispiel Teile des Darmes – im Bruch eingeklemmt bleiben. Häufig treten dann Schmerzen im Bereich des Bruches oder gesamten Bauches auf, die sich in ihrem Charakter von den Beschwerden beim reinen Bestehen eines Leistenbruches unterscheiden. Wenn die Einklemmung eines Bruches rechtzeitig erkannt wird, lässt er sich unter Umständen reponieren. Durch die Einklemmung schwillt der eingeklemmte Darm an und schnürt sich dadurch von der Blutzufuhr ab. Der Bruch lässt sich dann nicht mehr wegdrücken. Dies wird als Inkarzeration bezeichnet und kann durch Strangulation zum Absterben (Nekrose) des eingeklemmten Organteils führen. Zudem kann es dadurch zu einem Ileus (Darmverschluss) kommen. Beide Situationen sind lebensgefährlich und erfordern eine sofortige Operation. Unter Umständen ist dann eine Darmteilentfernung (Resektion) notwendig.
Brüche neigen dazu, mit der Zeit immer größer zu werden.
Behandlung
Der operative Verschluss ist die einzige Möglichkeit, um Einklemmungen von Organen und damit schwerwiegende bis lebensbedrohliche Folgen zu vermeiden. Die Leistenhernie ist mit ca. 230 000 chirurgischen Eingriffen[2] eine der am häufigsten operativ behandelten Erkrankungen in Deutschland.
Es werden grundsätzlich offene oder auch konventionelle Operationsverfahren von minimalinvasiven Verfahren („Schlüssellochmethode“) unterschieden.
Offene Verfahren
Die offenen Verfahren gehen vor allem auf Edoardo Bassini (1890) zurück, dessen Prinzip darin besteht mittels einer bestimmten Nahttechnik die Bruchpforte zu verschließen und vor allem die Leistenkanalhinterwand zu verstärken. Erst etwa einhundert Jahre später wurde diese Technik durch die vom kanadischen Arzt Edward Earle Shouldice entwickelte und nach ihm benannte Leistenbruchoperation nach Shouldice verdrängt, die demselben Prinzip folgt, aber eine modifizierte Nahttechnik anwendet und auch heute noch besonders bei kleinen Bruchpforten und jungen Patienten ihre Indikation hat. Weit verbreitet ist heute jedoch auch die offene Implantation von Kunststoffnetzen, die aus resorbierbaren und nicht-resorbierbaren Komponenten bestehen können und meist in der Technik nach Lichtenstein des amerikanischen Chirurgen Irving L. Lichtenstein eingebracht werden.
Im Kindesalter wird der Bruchsack in der Leiste aufgesucht, der Inhalt – sofern vorhanden – in den Bauchraum zurückgeschoben, der Bruchsack dann abgetragen und verschlossen. Eine Verstärkung der Leistenkanalhinterwand wie oben angegeben wird bei kindlichen Leistenbrüchen nicht durchgeführt. Fremdmaterial wird ebenfalls nicht eingebracht.
Minimalinvasive Verfahren
Bei minimalinvasiven Techniken wird die Bruchpforte immer mit einem Netz verschlossen. Hier werden wiederum zwei Verfahren unterschieden:
Zum einen kann in der so genannten TAPP-Technik das Netz laparoskopisch – das heißt über eine Bauchspiegelung vom Bauchraum aus – über der Bruchpforte platziert werden. Hierbei ist das Eingehen in die Bauchhöhle erforderlich, das Bauchfell muss aufgeschnitten und am Ende der Operation wieder zugenäht werden. Die Netzfixation erfolgt mit Metallclips oder resorbierbaren Clips. Bei der TEP-Technik wird das Netz ebenfalls über minimalinvasive Zugänge über aufgedehnte Schichten der Bauchdecke auf die Bruchpforte gebracht. Hierbei wird das Netz nur über eine Bauchdeckenspiegelung zwischen Bauchfell und Muskulatur ohne Schnitte, ohne Nähte und ohne Metallclips eingebracht.
Im Kindesalter wird bei den minimalinvasiven Verfahren kein Fremdmaterial (Netz) in die Leiste eingebracht, da dieses nicht mitwachsen kann. Es wird die mittels Bauchspiegelung sichtbare Bruchpforte mittels Naht verschlossen.
Vor- und Nachteile der Verfahren
Jedes der genannten Verfahren hat seine Stärken und Schwächen. Grundsätzlich kann man nicht sagen, dass eine der Techniken das prinzipiell überlegene oder sicherere Verfahren ist. Hinzu kommt, dass die Leiste eine äußerst sensible Körperregion umfasst, in der zentrale Nervenbahnen (bzw. bei Männern auch der Samenstrang)[3] verlaufen und somit chirurgische Eingriffe mit einem zusätzlichen Risiko verbunden sind. Verschiedene Studien weisen auf die relativ hohen Zahlen (20 %) postoperativer Beschwerden hin, von „Nervenirritationen, Mißempfindungen, Schmerzen und Bewegungseinschränkungen“[4] bis hin zu andauernden Beschwerden beim Geschlechtsverkehr, und sogar Unfruchtbarkeit.[5]
Die Verfahren, die die Bruchlücke mit einem Netz überdecken (sowohl offene als auch geschlossene), werden als „spannungsfreie“ Verfahren bezeichnet und sollen sofort belastbar sein und bei größeren Bruchpforten eine niedrigere Rezidivrate haben als die Methode nach Shouldice. Netzimplantate führen je nach Material zu gewünschten oder aber auch zu unerwünschten Vernarbungen, die wiederum Neuralgie (Nervenschmerzen) zur Folge haben können. Minimalinvasive Techniken werden zumeist in der frühen Erholungsphase von den Patienten als schmerzärmer empfunden und sind deshalb besonders bei beidseitiger Operation in einer Sitzung indiziert. In der Spätphase werden jedoch gelegentlich schwer behandelbare Schmerzzustände beobachtet, die möglicherweise auf Metallclips zurückzuführen sind, mit denen das Netz vor allem bei der TAPP-Technik gegen Verrutschen fixiert wird. Bei der TEP-Technik kommen keine Metallclips zur Anwendung, weswegen hier von keinen dauerhaften Schmerzzuständen berichtet wird. Bei der TAPP-Technik werden immer noch vorwiegend Metallclips angewandt. Einige Operateure verwenden neuerdings stattdessen resorbierbare Clips oder einen sogenannten Fibrinkleber, um Nervenschädigungen zu vermeiden. Bei der TEP-Technik ist – im Gegensatz zur TAPP-Technik – ein operatives Eingehen in die Bauchhöhle mit Aufschneiden und Wiedervernähen des Bauchfells nicht erforderlich, da die minimalinvasive Operation lediglich zwischen den Bauchdeckenschichten erfolgt. Eine Verletzungsgefahr für die inneren Bauchorgane ist bei der TEP-Technik daher ausgeschlossen. Bei der TAPP-Technik sind hier gelegentlich Fälle beschrieben. Insbesondere bei Voroperationen in der Bauchhöhle mit den entsprechenden Verwachsungen ist das Verletzungsrisiko bei der TAPP-Technik deutlich erhöht. Eine weitere gute Indikation zur Anwendung minimalinvasiver Techniken ist die Operation von Rezidivhernien, das heißt von Leistenbrüchen, die früher schon einmal offen operiert worden waren, jetzt jedoch wieder aufgetreten sind. Offene Verfahren können zumeist in örtlicher Betäubung durchgeführt werden. Narkoserisiken können hierdurch vermieden werden, wobei eine Vollnarkose beim Gesunden, nicht Risikopatienten, heutzutage kein Problem mehr darstellt. Auch sind die offenen Techniken besonders für ambulante Operationen geeignet. Aber auch minimalinvasive Operationen werden in routinierter Technik zunehmend ambulant durchgeführt. Die Verfahrenswahl sollte stets individuell erfolgen.
Im Kindesalter ist die Diskussion zwischen offenen und minimalinvasiven Verfahren noch nicht entschieden.
Geschichtliches zur Therapie des Leistenbruchs
- Paul Koch: Die Geschichte der Herniotomie bis auf Scarpa und A. Cooper, medizinische Dissertation, Berlin 1883
- Caspar Stromayr: Practica copiosa von dem Rechten Grundt deß Bruchschnidts (1559), herausgegeben von Werner Friedrich Kümmel zusammen mit Gundolf Keil und Peter Proff, München 1983
Weblinks
- Nyhus über die Klassifikation von Leistenhernien (engl.)
- www.wissenschaft.de: Infos zur minimalinvasiven Leistenbruch-Operation als Alternative zur offenen Operation
- E-Learning zum Thema Leistenhernien mit Abbildungen und Videos
- Leistenhernie in der Kinderchirurgie
Quellen
- ↑ Duale Reihe Anatomie 2. Auflage S.281
- ↑ Schöne, Scheuerlein und Settmacher: Diagnostik und Behandlung der Leistenhernie. In: MMW - Fortschritte der Medizin Band 151, 2009, S. 44–49
- ↑ Dr-Gumpert.de: Leistenbruch. 2007
- ↑ F. Schenten: Risikofaktoren für die Entstehung von Leistenhernienrezidiven – Eine retrospektive 10-Jahres-Analyse. Dissertation, RWTH Aachen, 2008.
- ↑ Medizin: Messer ins Gemächt. In: Der Spiegel 5, 2009.
- Checkliste Kinderchirurgie, Thieme Verlag, 1992

Bitte den Hinweis zu Gesundheitsthemen beachten! Kategorien:- Krankheitsbild in der Viszeralchirurgie
- Krankheitsbild in der Kinderchirurgie
Wikimedia Foundation.