- Catecholamine
-
Katecholamine, auch Catecholamine oder Brenzcatechinamine, sind eine Klasse von körpereigenen und künstlichen Stoffen, die an den sympathischen Alpha- und Beta-Rezeptoren des Herz-Kreislaufsystems eine anregende Wirkung haben. Somit fungieren Katcholamine als Hormone, die pharmazeutisch zu den Sympathomimetika zählen. Sie sind alle chemisch ähnlich aufgebaut (sie alle sind Derivate des 1,2-Dihydroxybenzols, englisch Catechol, ferner Phenylethylamine mit Catechol als Ortho-Diphenolfunktion in 3,4-Position).
Im Speziellen fasst man unter dem Begriff Katecholamin die Hormone und Neurotransmitter Adrenalin, Noradrenalin und Dopamin, sowie die Arzneistoffe Isoprenalin, Dobutamin und Dopexamin zusammen.
Inhaltsverzeichnis
Physiologie
Biosynthese
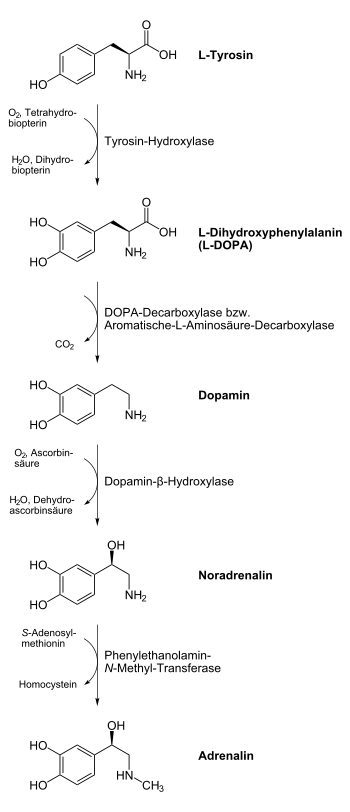 Biosynthese der Katecholamine aus L-Tyrosin.
Biosynthese der Katecholamine aus L-Tyrosin.Die Biosynthese der Katecholamine findet in den Nebennieren und im Nervensystem statt. Sie geht von der Aminosäure Tyrosin aus (s. Abb.), die zunächst mittels des Enzyms Tyrosinhydroxylase zu Levodopa umgewandelt wird. Im nächsten Schritt entsteht aus Dopa mithilfe der aromatische-L-Aminosäure-Decarboxylase Dopamin. Dopamin kann in einem weiteren Schritt zu Noradrenalin hydroxyliert werden, wozu die Dopaminhydroxylase gebraucht wird. Den optionalen letzten Schritt, die Methylierung von Noradrenalin zu Adrenalin, katalysiert die Noradrenalin-N-Methyltransferase.
Wirkungen
- grobe Einteilung im niedrigen und mittleren Dosisbereich:
- Adrenalin
- steigert Blutdruck und Herzfrequenz.
- Noradrenalin.
- steigert vor allem den Blutdruck, nicht so sehr die Herzfrequenz
- Isoprenalin.
- steigert vor allem die Herzfrequenz, nicht so sehr den Blutdruck.
- Dopamin
- positiv inotrop
- Dobutamin
- positiv inotrop
- Adrenalin
Nebenwirkungen
- Alle sind in höherer Dosis arrhythmogen;
- alle sind in hoher Dosis kardiotoxisch;
- in hoher Dosis Kreislaufzentralisation unter Noradrenalin.
Katecholamine in der Diagnostik
Die aus dem Nebennierenmark und aus den sympathischen Nerven freigesetzten Katecholamine Noradrenalin und Adrenalin werden zu etwa 1 % im Harn ausgeschieden. 80–85 % der Katecholaminausscheidung erfolgen als Vanillinmandelsäure und ca. 15 % als Metanephrine.
Bei Verdacht auf Phäochromozytom ist die Bestimmung von freien Metanephrinen im Harn notwendig, da diese Tumore meist große Mengen Noradrenalin produzieren. Die Bestimmung der Metanephrine erfolgt dabei im Urin, der über 24 Stunden gesammelt wurde. Zusätzlich wird meist eine Bestimmung im Blutserum vorgenommen.
Katecholamine in der Therapie
Katecholamine stehen auch als Medikamente zur Verfügung. Sie werden fast ausschließlich in der Intensivmedizin und bei Reanimation verabreicht. Sie sind stark wirksam und werden meist intravenös gegeben. Eine alternative Verabreichungsform bei der Reanimation stellt die endotracheale Gabe von Adrenalin dar. Dies ist dann sinnvoll, wenn ein Endotrachealtubus, aber kein intravenöser Zugang zur Verfügung steht. Die Resorptionsgeschwindigkeit ist vergleichbar, die Dosis muss jedoch angepasst werden. Neuere Studien haben jedoch gezeigt, dass die endotracheale Applikation der intravenösen deutlich unterlegen ist. So lässt sich die Resorptionsgeschwindigkeit eben nicht zuverlässig bestimmen, es kann zu Depotbildungen kommen, die nach der Wiederkehr einer spontanen Blutzirkulation noch zu Herzrhythmusstörungen führen. In den 2005er Richtlinien des ERC wird daher die endobronchiale Gabe nur noch im Ausnahmefall empfohlen und nicht wie früher als Regelmaßnahme.
Bei der Katecholaminanwendung zur Kreislaufstabilisierung in der Intensivmedizin ist auf eine sehr gleichmäßige Zufuhr in den Körper zu achten, da sonst erhebliche Druck- und Herzfrequenzspitzen, bzw. (bei Unterbrechung der Zufuhr) Blutdruck- und Herzfrequenzabfälle auftreten können. Eine enge Herzkreislaufüberwachung ist unabdingbar, da diese Stoffe in höherer Dosierung ein erhebliches arrhythmogenes Potential haben (d. h. Herzrhythmusstörungen bis hin zum Kammerflimmern auslösen können). Bei der Anwendung kann es zu Herzinfarkten und Hirnblutungen durch zu hohen Blutdruck kommen.
Die Wirksamkeit der Katecholamine beim kardiogenen Schock ist bis jetzt nicht eindeutig belegt. Auch sonst beruht der Einsatz der Katecholamine in der Intensivmedizin meist auf empirischer Erfahrung. Randomisierte Vergleichsstudien sind Mangelware, da die Katecholamine vor der verbreiteten Akzeptanz der Kriterien der „Evidence based medicine“ zur Verfügung standen und ihre Anwendung oft der einzige Weg ist, eine mit dem Überleben vereinbare Kreislaufsituation aufrechtzuerhalten, so dass sich Vergleichsstudien mit Placebos aus ethischen Gründen verbieten.
Weblinks
Roche Lexikon Medizin:
- Katecholamin
- Abbildung der Synthese der Katecholamine
- Tabelle der Sympathikomimetika
- Jassal/D'Eustachio/reactome.org: Catecholamines biosynthesis (engl.)
Bitte beachte den Hinweis zu Gesundheitsthemen! - grobe Einteilung im niedrigen und mittleren Dosisbereich:
Wikimedia Foundation.
