- Lageanomalien des Hodens
-
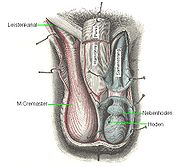
Klassifikation nach ICD-10 Q53.0 Hodenektopie Q53.1 Nondescensus testis, einseitig Q53.2 Nondescensus testis, beidseitig Q53.9 Kryptorchismus ohne nähere Angaben ICD-10 online (WHO-Version 2006) Als Lageanomalie des Hodens oder Hodendystopie wird die Position eines Hodens bezeichnet, der vorübergehend oder dauernd außerhalb des Hodensacks liegt. Die Ursache ist ein gestörter Hodenabstieg (Maldescensus testis). Keine Lageanomalie in diesem Sinne ist die Hodentorsion (Verdrehung eines Hodens).
Die Bedeutung einer frühzeitigen Erkennung und Behandlung folgt aus der Tatsache, dass Hodendystopien (neben der Varikozele) die häufigste Ursache für spätere Fertilitätsstörungen des Mannes sowie die einzig gesicherte Ursache für das Auftreten von bösartigen Hodentumoren sind.[1]
Inhaltsverzeichnis
Grundlagen
Da der Hoden wie das Ovar aus einer gemeinsamen Gonadenanlage retroperitoneal in Höhe der Nieren entstehen, müssen beide Hoden eine „Wanderung“ vom Ort der primären Bildung bis in das entsprechende Skrotalfach des Hodensacks unternehmen, den sogenannten Hodenabstieg (Descensus testis). Er beginnt beim Menschen ab der 5. Embryonalwoche.
Der erfolgreiche Abstieg in das Skrotum ist beim Menschen eines der Reifezeichen des Neugeborenen.
Häufigkeit
Ungefähr 3-6 % der reifen männlichen Neugeborenen und etwa 30 % der Frühgeborenen (aber 100 % aller männlichen Frühgeburten mit einem Geburtsgewicht von weniger als 900 Gramm) weisen noch eine ein- oder beidseitige Lageanomalie des Hodens auf. Nach Ende des ersten Lebensjahres ist das Vorkommen auf ca. 0,7 % gesunken. Bei den Tieren kann der Hodenabstieg allerdings auch erst nach der Geburt abgeschlossen sein, wie beispielsweise bei Pferden oder bei Hunden, oder erst zur Pubertät erfolgen (Nagetiere, Hasenartige).
Formen
Die Lageanomalien des Hodens können in zwei Gruppen eingeteilt werden. Der Hodenhochstand ist ein ausgebliebener bzw. unvollständiger Abstieg des Hodens, die Hodenektopie eine Abweichung vom vorgegebenen Pfad.
Hodenhochstand
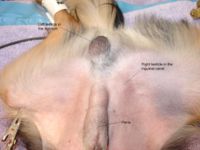
Leistenhoden bei einem ChihuahuaEntsprechend dem Wanderungsende unterscheidet man:
- Kryptorchismus: Entsprechend der griechischen Bedeutung von kryptos (verborgen) ist der Hoden nicht auffindbar. Er liegt in der Regel im Bauchraum - Retentio testis abdominalis oder Nondescensus testis („Bauchhoden“). Davon muss eine fehlende Hodenanlage, die Anorchie, abgegrenzt werden. In der urologischen Praxis wird der Begriff allerdings oft weit gefasst und wird für alle Anomalien verwendet, bei denen der Hoden nicht hauptsächlich im Skrotum anzufinden ist.
- Leistenhoden: Der Abstieg des Hodens aus dem Bauchraum ist im Leistenkanal zum Stillstand gekommen - Retentio testis inguinalis)
- Gleithoden: Der Hoden lässt sich wohl durch sanften Druck in den Hodensack verlagern, nimmt aber seine ursprüngliche Position im Leistenkanal aufgrund eines zu kurzen Samenstranges sofort wieder ein.
- Pendelhoden, Wanderhoden: Der Hoden befindet sich, zum Beispiel bei sexueller Erregung (siehe Kremasterreflex) abwechselnd im Leistenkanal und im Skrotum. Dies ist im allgemeinen nicht behandlungsbedürftig und stellt normalerweise für sich alleine keine Bedrohung für die Fruchtbarkeit dar.
Hodenektopie
Die Hodenektopie oder Ektopia testis wird nach der Lage des Hodens in verschiedene Formen eingeteilt:
- femorale Hodenektopie: Der Hoden kommt unter der Haut im Bereich des Oberschenkels (Femur) zu liegen
- perineale Hodenektopie: Lage des Hodens im Bereich des Damms (Perineum)
- penile Hodenektopie: Verlagerung eines Hodens in den Bereich des Penisschafts
- transverse Hodenektopie: Verlagerung eines Hodens in das gegenseitige Skrotalfach
Folgen
Die wesentlichsten medizinischen Konsequenzen der verschiedenen Lageanomalien sind die Gefahr der Entstehung bösartiger Hodentumore bzw. einer resultierenden Zeugungsstörung (Impotentia generandi).
Maligne Entartung
Das Risiko für die Entstehung eines Hodentumors ist ohne entsprechende Therapie 32-mal höher als bei normal deszendierten Hoden, insgesamt aber abhängig vom Zeitpunkt der Operation und von der Höhe, in der der Wanderungsstopp erfolgte:
- bei im Bauchraum verbliebenen Hoden liegt das Entartungsrisiko bei 5–10 %
- bei Leistenhoden bei 1–2 %
Fertilitätsstörung
Nach Angaben der WHO (1987) liegt bei gut einem Fünftel der Fälle unerfüllten Kinderwunsches die alleinige Ursache in einer Fertilitätsstörung des Mannes, wobei alle Lageanomalien des Hodens zusammen (nebst der sog. Varikozele) die häufigste Ursache darstellen dürften. Wirklich aussagekräftige Studien zu Fertilitätsstörungen sind allerdings prinzipiell schwer durchzuführen, u.a. da erst der Vaterschaftstest Klarheit bringt (pater semper incertus). Auch nach zeitgerechter Orchidopexie stellt reduzierte Fertilität die Hauptkomplikation des primären Kryptorchismus dar.[2] Die neoadjuvante GnRH-Behandlung verbessert den Fertilitätsindex primär kryptorcher Kinder (ebd.).
Therapie
In den ersten sechs Lebensmonaten wird der Verlauf abgewartet und kontrolliert. Ist bis dahin der Hoden nicht dauerhaft im Hodensack tastbar, so kann eine Hormontherapie mit Gonadoliberin für vier Wochen, im Anschluss β-hCG für drei Wochen (beides als Nasenspray erhältlich) erfolgen, die den spontanen Abstieg des Hodens fördern, und die Reifung der Keimzellen stimulieren soll. Bleibt diese Therapie erfolglos, so empfiehlt sich eine operative Fixierung der Hoden im Hodensack (Orchidopexie). Obwohl der Zeitpunkt der Operation Gegenstand der Diskussion ist, tendiert zur Zeit die Fachmeinung dazu, dass mit Vollendung des ersten Lebensjahres die Behandlung abgeschlossen sein sollte. Ebenso ist der Stellenwert einer Hormontherapie nach erfolgter Operation, um Folgeschäden entgegenzuwirken, noch nicht eindeutig geklärt. Der Therapieerfolg besonders nach hormoneller, aber auch nach operativer Therapie, bedarf der regelmäßigen Kontrolle, da Rezidive auftreten können.[3]
Quellen
- ↑ http://www.salk.at/lkaurologie/ZugangAerzte/was/Tumormanual/Hoden.htm Hodentumoren (Ch.Clemm, M.Busch, A.Gerl, N.Schmeller, M.Weiss), Landeskrankenhaus Salzburg
- ↑ Die neoadjuvante GnRH-Behandlung verbessert den Fertilitätsindex nicht-deszendierter Hoden. C. Schwentner; Journal für Urologie und Urogynäkologie 2004; 11 (Sonderheft 7)
- ↑ http://www.uni-duesseldorf.de/AWMF/ll/006-022.htm Leitlinien Hodenhochstand/Maldescensus testis der Deutschen Gesellschaft für Kinderchirurgie, der Deutschen Gesellschaft für Urologie, der Deutschen Gesellschaft für Kinder- und Jugendmedizin, vertreten durch die APE
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.