- Nabelhernie
-
Klassifikation nach ICD-10 K40 Hernia inguinalis (Leistenhernie) K41 Hernia femoralis (Schenkelhernie) K42 Hernia umbilicalis (Nabelhernie) K43 Hernia ventralis (epigastrisch, Narbe) K44 Hernia diaphragmatica (Zwerchfellhernie) K45 Sonstige abdominale Hernien K46 Nicht näher bezeichnete abdominale Hernie ICD-10 online (WHO-Version 2006) Eine Hernie (lat. fem. hernia von griechisch hernios „Knospe“) ist der Austritt von Eingeweiden aus der Bauchhöhle durch eine angeborene oder erworbene Öffnung. Ihr deutscher Name Eingeweidebruch verwendet die Nebenbedeutung von Bruch als Riss.
Inhaltsverzeichnis
Merkmale
Drei Merkmale weist jeder Eingeweidebruch auf:
- Bruchpforte: Eine Voraussetzung für die Entstehung einer Hernie ist eine Schwachstelle in der Wandung der Bauchhöhle. Meist ist diese bereits in der Embryonalentwicklung angelegt, sie kann aber auch später entstehen, beispielsweise durch eine Narbe nach einer Bauchoperation. Durch den stetigen intraabdominellen Druck und eine leichte Überforderung (Hustenstoß) können die tragenden Bauchwandschichten soweit auseinander weichen, dass eine beutelartige Vorwölbung der restlichen Bauchwandschichten, der
- Bruchsack resultiert. Dessen innere Auskleidung besteht im Regelfall aus gleitendem Bauchfell (Peritoneum). Er beinhaltet einen
- Bruchinhalt. Aufgrund entzündlicher Reaktionen kann ein Bruch Bruchwasser enthalten, aber auch temporär leer sein. Häufig aber enthält er einen Zipfel des großen Netzes oder gar eine Dünndarmschlinge. Auch frei bewegliche Organe wie Eierstock, Wandanteile der Harnblase oder des Dickdarms können enthalten sein. Bei einem Zwerchfellbruch ist es häufig der Magen, der durch einen Schlitz in den Brustkorb gleitet.
Auch Organe (Magen, Dickdarm, Blase), die nur teilweise innerhalb der mit Bauchfell ausgekleideten Bauchhöhle gelegen sind, so genannte retro- oder extraperitoneale Organe, können durch eine Bruchpforte gleiten und nehmen dann eine ihnen außen anliegende Bauchfelltasche als Bruchsack mit. Diese Hernien werden Gleitbrüche genannt.
Mangelernährung, Kachexie (bei Tumorerkrankung) und Aszites bewirken eine Bauchdrucksteigerung und Bauchwandschwächung und begünstigen so die Entstehung von Bauchwandbrüchen, die dann als symptomatische Hernien bezeichnet werden.
Frische Hernien sind meist reponibel (von lat. reponere = wiederherstellen), d. h. durch sanften Druck von außen kann der Inhalt wieder in die Bauchhöhle zurückgeführt werden. Dieses Manöver wird Taxis genannt und kann bei unkritischer Anwendung und fehlender nachfolgender Überwachung Komplikationen verschleiern.
Arten
Es werden nach dem Ort ihres Auftretens innere und äußere Hernien unterschieden. Ist die Hernie von außen zu erkennen, oder führt die Bruchpforte vom Körperinneren in Richtung Haut, spricht man von einer äußeren Hernie. Liegt die Hernie innerhalb des Rumpfes (z. B. vom Bauch in den Brustkorb gerichtet), dann ist sie ohne Hilfsmittel nicht zu entdecken. Man spricht dann von einer inneren Hernie.
Innere Hernien
Zwerchfellhernie
Bei der Zwerchfellhernie (lat. Hernia diaphragmatica) gelangen Teile des Magens oder Dünndarms in die Brusthöhle.
Die angeborene Form (engl. Congenital diaphragmatic hernia, Abk. CDH) wird zumeist durch unvollständige Zwerchfellausbildung verursacht.
Im Erwachsenenalter hingegen begünstigt eine anatomische Schwachstelle im Zwerchfell, der schlitzförmige Durchtritt der Speiseröhre, Hiatus esophageus genannt, eine Hiatushernie. Es gibt zwei Arten: Gleitet der Magen teilweise unter Mitnahme einer Bauchfellduplikatur hoch in die Brusthöhle, handelt es sich um einen Ösophagusgleitbruch. Gelangt hingegen eine Dünndarmschlinge neben der Speiseröhre in den Thorax, ist es eine Paraösophagealhernie. Eine Sonderform ist der völlige Umschlag der Magens in den Brustkorb, also ganz über das Zwerchfell. Im englischen Sprachraum wird dies als upside down stomach bezeichnet.Die Zwerchfellhernie selbst verursacht selten Schmerzen hinter dem Brustbein. Häufig aber sind Sodbrennen, nächtlich brennende Schmerzen in der Speiseröhre. Es wird von Refluxkrankheit oder dem Trend folgend von gastroesophageal reflux disease (GERD) gesprochen.
Zu größeren Komplikationen führt eine Zwerchfellhernie beim Säugling, wenn sie bereits im Mutterleib entsteht. Häufig entsteht dieser Defekt während der Zwerchfellausbildung in der 8. - 10. Schwangerschaftswoche und tritt bei ca. 3-4 von 10000 Geburten auf. Über 90 % der angeborenen Zwerchfellhernien sind linksseitig, wobei hauptsächlich der Magen nach oben gleitet. Bei der selteneren rechtsseitigen Form ist häufig die Leber betroffen. Die in die Brusthöhle eingedrungenen Baucheingeweide können die Entwicklung der Lunge behindern. Der Defekt kann bereits während der Schwangerschaft mittels Ultraschall diagnostiziert werden. Zur weiteren und noch genaueren Abklärung besteht in manchen Zentren die Möglichkeit eine fetale Magnetresonanztomographie Untersuchung durchzuführen. In den meisten Fällen ist nach der Geburt eine Korrektur-Operation notwendig, in der die verlagerten Organe wieder zurückverlegt und die Zwerchfellhernie geschlossen wird. Die Überlebenschancen von Feten mit rechtsseitigen Hernien sind deutlich schlechter als von Feten mit linksseitigen Hernien. In ganz bestimmten Fällen (jene mit besonders schlechter Prognose) wird in darauf spezialisierten Zentren versucht, das Lungenwachstum des Feten mittels einer Operation während der Schwangerschaft zu beschleunigen. Auch die postnatale Therapie erfordert viel Erfahrung in einem geübten interdisziplinären Team aus Neonatologie und Kinderchirurgie. Bei drohendem Lungenversagen kann der Einsatz von ECMO (Extracorporale Membranoxygenierung) hilfreich sein um ein Überleben zu ermöglichen.
Treitz-Hernie
Bei der Treitz-Hernie sind Darmanteile im Recessus duodenalis superior, einer sehr engen Bauchfelltasche hinter dem sogenannten Treitz´schen Band (Plica duodenalis superior), welches den Zwölffingerdarm fixiert und Darmgefäße enthält, eingeklemmt.
Äußere Hernien
Leistenhernie
Die Leistenhernie oder auch Inguinalhernie (lat. Hernia inguinalis) ist die häufigste Form der Hernie (80 %). Sie tritt über dem Leistenband an einer anatomisch vorgegeben Stelle, dem äußeren Leistenring, in Erscheinung. Man unterscheidet die
- direkte Leistenhernie (lat. Hernia inguinalis directa/medialis). Hier tritt der Bruch durch eine Schwachstelle der inneren Bauchwandschicht, der Fossa inguinalis medialis, die sich auf den äußeren Leistenring projiziert, aus. Diese Bruchform, wie auch die folgende, tritt äußerlich am äußeren Leistenring (Anulus inguinalis superficialis) aus. Aber da keine begünstigende embryonale Struktur als Leitschiene existiert, ist diese Form nur selten angeboren.
- indirekte Leistenhernie (lat. Hernia inguinalis indirecta/lateralis). Sie tritt am inneren Leistenring in die Bauchwand ein, verläuft beim Mann im Samenstrang und begleitet den Samenleiter und tritt ebenso wie der vorhergenannte Bruch am äußeren Leistenring an die Körperoberfläche. Bei der Frau verläuft im Leistenkanal nur das Mutterband. Da dieses niemals eine solche Dimension wie der Samenstrang aufweist, ist die laterale Leistenhernie beim weiblichen Geschlecht selten, aber auch die mediale Form kommt bei der Frau nicht häufig vor.
Schenkelhernie
Die Schenkelhernie (lat. Hernia femoralis) kommt bei älteren Frauen häufiger vor. Sie macht 95 % der Hernien bei Frauen aus. Sie kommt nach einer Leistenhernien-Operation nach Shouldice oder Bassini natürlich auch bei Männern vor (2-3 %). Die Schenkelhernie tritt unterhalb des Leistenbandes durch die Lacuna vasorum, genauer gesagt innenseitig (medial) von der Vena femoralis durch die sog. Lacuna lymphatica, aus. Die Schenkelhernien sind schmerzhafter als die Leistenhernien und klemmen häufig ein. Schenkelhernien sind zumeist nicht reponibel. In ihnen ist oft nur das Omentum majus und nicht der Darm eingeklemmt. Aber auch mobile Eierstöcke kommen vor. Bei jeder unterhalb des Leistenbandes tastbaren Schwellung sollte eine Schenkelhernie ausgeschlossen werden.
Als Differenzialdiagnose kommen geschwollene Lymphknoten in Frage.
Nabelschnurbruch
Bei einer Omphalocele (Nabelschnurbruch) ist durch eine Bauchwandfehlbildung die Nabelschnur sackartig aufgebläht, und Bauchorgane treten durch den Nabel hervor.
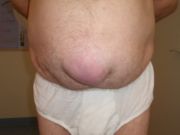
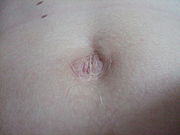
Nabelbruch
Nabelhernien (lat. Hernia umbilicalis et paraumbilicalis) treten häufig direkt nach der Geburt im Säuglingsalter auf. Ursache ist die noch nicht vollends ausgebildete Bauchwand im Bereich des Bauchnabels. Diese Säuglingsnabelbrüche haben in der Regel keine Einklemmungstendenz und bilden sich meist spontan zurück, daher werden sie nicht operativ, sondern mit Bandagierung behandelt. In seltenen Fällen, wenn z. B. durch starkes Schreien des Säuglings die Hernie nicht sofort in die Bauchhöhle zurück gleiten will, kann der Arzt Beruhigungsmittel verabreichen und damit durch die Entspannung des Kindes ein Zurückgleiten des Bruches (Reposition) erreichen.
Beim Erwachsenen sind relativ häufig Nabelhernien zu beobachten. Oft haben die Betroffenen keine subjektiven Beschwerden und haben sich auch mit dem vorgewölbten Aussehen des Nabels arrangiert. Bei Nabelbrüchen mit kleiner Bruchpforte kann eine Einklemmung von Bauchorganen auftreten und erhebliche Beschwerden verursachen. Am häufigsten wird das große Netz vorgefunden. Besonders bei kleinen Hernien ist Inkarzeration gefürchtet.
Zur chirurgischen Versorgung von Nabelhernien existieren viele Techniken. Die Auswahl der „richtigen“ OP-Technik ist von der Größe der Hernie, der Aktivität des Patienten, dem allgemeinen Gesundheitszustand u. a. abhängig.
Hernia obturatoria
Eine Hernia obturatoria tritt durch das Hüftbeinloch (Foramen obturatum), eine mit Bindegewebe verschlossene Durchtrittsstelle im Hüftbein, aus und der Bruchinhalt kann die im Hüftlochkanal (Canalis obturatorius) verlaufenden Gefäße sowie den N. obturatorius derart quetschen, dass Sensibilitätsstörungen am innenseitigen Oberschenkel (R. cutaneus des N. obturatorius) resultieren können. Diese Form der Hernie ist aber sehr selten und wird, da äußerlich nicht sicht- und tastbar, oft erst durch den Darmverschluss infolge Einklemmung erkannt. Eine Diagnostik mittels Ultraschall ist möglich, es kann so beim Pressversuch der mobile Bruchinhalt nachvollzogen und die Diagnose gestellt werden.
Epigastrische Hernie
Bei der epigastrischen Hernie (lat. Hernia epigastrica; epi (griech.) = auf, über; gaster (griech.) = Magen) ertastet man in der Linea alba zwischen Xiphoid und Nabel in der Bauchwand eine schmerzhafte Fettgeschwulst, die durch das aus einer Faszienlücke hervortretende, durch fortwährende Reizung entzündete große Netz hindeutet.
Spieghel-Hernie
Bei der Spieghel-Hernie (lat. Hernia spigeli oder H. lineae semilunaris, engl. spigelian hernia) handelt es sich um eine Hernie, die sich im Bereich des hinteren Blattes der Rektusscheide (Linea semilunaris) in die Bauchdecke hinein erstreckt. Auch sie ist selten und wird oft verkannt.
Narbenhernie
Bei der Narbenhernie (lat. Hernia cicatrica) bildet eine allschichtige Bauchwandnarbe durch ihre fehlenden Elastizität die Bruchpforte. Solche Narben sind nahezu ausschließlich Folgen früherer Laparotomien (offenen Bauchoperationen). Aufgrund von Verwachsungen ist die Präparation anspruchsvoll und der Langzeiterfolg einer Operation keineswegs sicher. Dennoch ist eine Operation immer anzustreben, da eine Größenzunahme der Hernie mit der Zeit die Chance einer Heilung immer weiter verschlechtert.
Fasziendopplungen nach Mayo oder eine Stoß-an-Stoß-Naht waren eine rezidivbehaftete Standardtherapie. Derzeit werden Kunststoffnetze zur Verstärkung eingesetzt, wobei häufig die Methoden nach der Lage des Netzes zu den tragenden Bauchwandschichten, zumeist englisch, benannt werden (Sublay-, Inlay-, Onlay-Plastik).Rektusdiastase
Als Rektusdiastase bezeichnet man das Auseinanderweichen der geraden Bauchmuskulatur (des Musculus rectus abdominis). Eine Operationsindikation besteht nur bei Beschwerden. Sie ist keine Hernie im klassischen Sinn.
Symptome
Eine Hernie kann je nach Lokalisation durch eine Schwellung auffallen oder unbemerkt bleiben. Dabei können auch Schmerzen auftreten. Bei äußeren Hernien kann ein erhöhter intraabdomineller Druck, z. B. durch Husten oder Bauchpresse, die Hernie hervortreten lassen.
Einige Hernien sind durch entzündliche Verwachsungen irreponibel, d. h. nicht mehr reponibel und können intermittierend Schmerzen verursachen.
Komplikationen
Besonders bei unbehandelten Hernien fürchtet man Komplikationen, die in der älteren deutschen chirurgischen Literatur auch als Bruchzufälle bezeichnet wurden.
Die Anstauung von Darminhalt in den ausgetretenen Darmschlingen bewirkt eine kotige Einklemmung mit Darmwandschädigung. Noch gefürchteter aber ist hierbei das Abklemmen der Blutversorgung der Darmschlingen, Inkarzeration genannt. Es ist naheliegend, dass diese Komplikationen besonders bei engen und keineswegs bei großen Bruchpforten auftreten. Diese letzten beiden Komplikationen sind hoch schmerzhaft und bedürfen einer operativen Therapie innerhalb von sechs Stunden.
Eine weitere Komplikation ist die Mazeration der Haut über einem zumeist monströsen Bruchsack. Solche Wunden bewirken wegen der damit verbundenen Steigerung des Operationsinfektionsrisikos oft einen weiteren Aufschub der unvermeidbar notwendigen Operation.
Therapieoptionen
Historisch ist die Behandlung der Leistenhernie mit einem Bruchband, Bruch-Gymnastik oder durch Einspritzen von Medikamenten. Aber da nur eine Operation einen bleibenden Erfolg sichert, ist sie heute die Regel. Im Akutfall kann mittels Taxis eine Reposition versucht werden, um Zeit für die operative Behandlung zu gewinnen. Für die chirurgische Versorgung stehen verschiedene Operationsverfahren zur Verfügung. Wegen der Gefahr einer lebensbedrohenden Inkarzeration (s.o.) besteht besonders bei kleinen Brüchen eine Indikation zur frühzeitigen Bruchoperation.
Operationsprinzipien und -verfahren
„Offene“ Operation mittels Bauchschnitt
Der Bruchsack wird über einen Schnitt freigelegt und bis auf Ausnahmen eröffnet. Der Inhalt wird in die Bauchhöhle zurück verlagert, der Bruchsack bis zum Hals präpariert, gekürzt und verschlossen. Danach erfolgt der Verschluss der Bruchpforte durch:
- Direkte Naht: Dieser Verschluss ist oft nur bei sehr kleinen Brüchen möglich
- Fasziendopplung: Die Ränder derber Bauchwandschichten (Faszie) werden gedoppelt (Mayo-Op. bei Hernia ventralis, Op. nach Shouldice bei Hernia inguinalis), also überlappend vernäht, um eine größere Stabilität zu erreichen. Die Rezidivrate ist mit 1 % als relativ gering einzustufen.
- Stabilisierung des Bruchpfortenverschlusses durch künstliche Materialien. Bei größeren Brüchen verfestigt man die Naht durch Aufsteppen körpereigenen Gewebes (selten) oder mit Kunststoffnetzen. Es kommen sowohl nichtresorbierbare als auch resorbierbare, neuerdings sogar spezielle Hybridmaterialien zur Anwendung. Die einzelnen Methoden unterscheiden sich auch darin, in welcher Schicht der Bauchwand das Netz eingepflanzt wird. So wurde bisher gerne bei der Leistenhernie die Methode nach Lichtenstein angewandt, bei welcher ein nicht resorbierbares Kunststoffnetz nach der Bruchsackreposition auf (über) die Fascia transversalis (=onlay technique) fixiert wird. Die Rezidivrate ist nach neueren Erkenntnisse höher als erwartet, weshalb heutzutage das Netz lieber präperitoneal (=sublay technique) gelegt wird. Der Druck in der Bauchhöhle wird vom Netz sozusagen an der richtigen Stelle aufgenommen. Die Rezidivraten sind bei guter OP-Technik (siehe Shouldice-Klinik) ungefähr gleich wie bei der Doppelung nach Shouldice (offene Sublay-Techniken nach Wantz (einseitig) oder Stoppa (beidseits)). Die Langzeit-Ergebnisse sind besser, Langzeitnebenwirkungen mit Abrieb und andere sind nicht vorhersehbar. Chirurgen, die mehrere Methoden beherrschen, was die Regel sein sollte, empfehlen deswegen grundsätzlich bei gutem Faszienmaterial die Fasziendoppelung, aber beim sehr großen Bruch, beim Rezidiv oder, wenn das Bindegewebe keinen sicheren Nahthalt verspricht, die Netzimplantation auf diese Weise.
„Geschlossene“ Operation mittels Bauchspiegelung
Dieser Zugang durch die Bauchdecke (Laparoskopische Chirurgie) hat sich auch in der Hernienchirurgie zunehmend etabliert. Prinzip ist hier in der Regel auch die Plastik, d. h. die Einbringung eines (Kunststoff-)Netzes in die Bauchwand in methodisch verschieden tiefen Schichten. Eine generelle Überlegenheit gegenüber der konventionellen Technik konnte bis jetzt nicht bewiesen werden, weil die Langzeitergebnisse noch ausstehen. Aber die operationsbegleitenden Beschwerden (Schmerzen) sind erheblich geringer.
Nachsorge
Die Ausheilung zu einer festen Narbe nimmt bis zu drei Monate in Anspruch. Zug- und Druckbelastungen, die z. B. beim Heben schwerer Gegenstände, heftigem Husten oder durch abrupte Bewegungen entstehen, sollten möglichst vermieden werden. Je nach Größe des Bruches, sollten diese Belastungen bis zu zwei Jahren vermieden werden, um den Behandlungserfolg zu sichern. Eventuelles Übergewicht sollte möglichst abgebaut werden.
Weblinks
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.