- Vitiligo
-
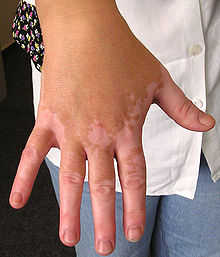
Klassifikation nach ICD-10 L80 Vitiligo ICD-10 online (WHO-Version 2011) Vitiligo (lat. vitilīgō „Flechte, Hautkrankheit“; med. Leucopathia acquisita, griech. λευκὀς „weiß“ πἀθος „Leiden“ lat. acquisita „erworben“) oder auch Weißfleckenkrankheit sowie Scheckhaut genannt ist eine chronische, nicht ansteckende Hauterkrankung, die etwa 0,5 bis 2% der Menschen weltweit [1] betrifft. Typisch sind Pigmentstörungen in Form weißer, pigmentfreier Hautflecken, die sich langsam ausweiten können, aber nicht unbedingt müssen. Gemäß neuesten Erkenntnissen haben die betroffenen Zellen einen zu hohen Wasserstoffperoxidgehalt (H2O2), der die Bildung von Melanin (Farbstoff der Zellen) verhindert. Dieser Zustand ist reversibel, selbst nach Jahren kann der Rückgang von H2O2 wieder zu einer Repigmentierung führen (siehe Behandlung).
Inhaltsverzeichnis
Ursachen
Die Ursachen der Pigmentstörung sind noch nicht sicher erkannt. Es könnte sich um eine Fehlfunktion im Stoffwechsel der Schilddrüse handeln, möglicherweise auch um eine Störung des Immunsystems, das die eigenen Haut-Melanozyten bekämpft. Dann wäre Vitiligo eine Autoimmunerkrankung.
Vitiligo tritt oft nicht allein auf, sondern wird teilweise von Autoimmunerkrankungen begleitet. Die Zahlen zeigen, dass Vitiligo beispielsweise sehr oft zusammen mit der Schilddrüsenerkrankung Hashimoto-Thyreoiditis, aber auch mit anderen Schilddrüsendefekten oder einem Diabetes mellitus Typ 1 einhergeht.
Stress könnte als Katalysator eines Vitiligo-Ausbruchs wirken. Dies bedeutet, dass die mit dem Stress einhergehenden Auswirkungen das Immunsystem stören können. Damit kann sich die schon vorhandene Autoimmunerkrankung zum ersten Mal oder verstärkt bemerkbar machen, indem erste oder mehr bzw. vergrößerte pigmentlose Hautstellen auftauchen können.
Verlauf
Die Krankheit kann in jedem Alter und auch in anscheinend genetisch nicht vorbelasteten Familien auftreten. Die Vererblichkeitsrate liegt bei ca. 33 %.[1] Statistisch am häufigsten betroffen sind Unterarme, Handgelenke, Hände, Finger, Ellenbogen, Füße und Genitalien. In der Regel sind die gedehnten Hautpartien betroffen, z. B. Ellenbogen. Die unpigmentierten Flächen können sich ausbreiten oder in ihrer Größe konstant bleiben. Manchmal bilden sich auch kleinflächig Pigmente zurück, wenn die Melanozyten wieder aus ihrem „Schlaf“ erwachen.
Behandlung
Vitiligo ist bis heute nicht heilbar. Das Fehlen einer entsprechenden Therapie liegt teilweise am mangelnden Wissen über die Krankheit, aber auch an den im Vergleich zu anderen Krankheiten relativ harmlosen Symptomen. Körperliche Leistungsfähigkeit und Lebenserwartung sind nicht per se negativ beeinflusst. Seit 1996 gilt aber die Regel, dass Hauterkrankungen wie Vitiligo, Neurodermitis usw. wegen der psychischen Grundbelastung und des veränderten Verhaltens in der Öffentlichkeit (Kleidung usw.) eine Beeinträchtigung der körperlichen Beweglichkeit darstellen und somit in schweren Fällen zu einem anerkannten Behinderungsgrad von 35 % führen können.
Die Behandlung beziehungsweise der Versuch einer Behandlung wird in der Regel nicht von allen Krankenversicherungen bezahlt. Des Weiteren werden auch keine staatlichen Gelder für die Vitiligoforschung zugeteilt. Sämtliche Therapien geben einem Patienten nur eine Chance auf eine Repigmentierung der betroffenen Hautstellen. Die möglichen Erfolge durch heutige Behandlungen stellen jedoch nicht sicher, dass die Krankheit nicht wieder oder eventuell sogar verstärkt auftreten kann.
Die Reaktion der betroffenen Personen auf Sonnenlicht ist nicht einheitlich: Einige bekommen auf den weißen Flecken schnell heftige Sonnenbrände. Schon sehr kurze, aber direkte Sonneneinstrahlungen ab etwa zehn Minuten Dauer können Sonnenbrand auslösen. Diese Personen müssen die weißen Hautstellen bei Sonnenbestrahlung besonders gut schützen. Dies erreicht man durch hautbedeckende Kleidung oder ein Sonnenschutzmittel mit einem Schutzfaktor von mehr als 30 (Sunblocker). Bei der Mehrzahl der Betroffenen röten sich die Areale zwar, sie schmerzen jedoch nicht. Behandlungen unter Laserlicht bzw. UV-Bestrahlung zielen genau auf diese Reizung (leichte Rötung, nicht krebsrot!) der Areale hin, denn dadurch haben sich die besten Erfolge eingestellt. Dieser Personenkreis braucht die betroffenen Areale nicht mehr zu schützen als die gesunden Bereiche. In der Literatur ist kein Fall bekannt, dass es an den betroffenen Arealen zu Hautkrebs gekommen wäre. Das bedeutet jedoch nicht, dass diese Personen grundsätzlich keinen Hautkrebs bekommen können. Großflächige Bestrahlung, die auch über die nicht betroffenen Bereiche geht, kann wie jede übermäßige (Sonnenlicht-)Bestrahlung zu vorzeitiger Hautalterung bis hin zu Hautkrebs führen.
Möglich ist eine Einnahme von Psoralen bei gleichzeitiger Bestrahlung mit UVA-Licht, sog. PUVA-Therapie.
Medikation
Steroide wurden zur Behandlung verwendet, haben sich jedoch nicht als besonders wirkungsvoll erwiesen. Einen ähnlichen, ebenfalls immunsuppressiven Ansatz verfolgen die neueren Präparate aus der Gruppe der Calcineurin-Antagonisten. Die abschließende Bewertung der Wirksamkeit dieser Präparate steht derzeit noch aus.
Bestrahlung mit Ultraviolettem Licht
Weiterhin werden verschiedene Formen der UV-Therapien eingesetzt: 311 nm Schmalspektrum-UVB, UVA-Therapien in Kombination mit lichtsensibilisierenden Präparaten (z. B. Khellin oder Phenylalanin) sowie 311 nm Excimerlaser. Lasertherapien haben den Vorteil, dass sie punktgenau auf den betroffenen Arealen eingesetzt werden können. Dies setzt jedoch voraus, dass sich die Vitiligo aktuell nicht gerade ausbreitet. Andernfalls sind großflächige Bestrahlungen vorzuziehen. UV-Therapien müssen über mehrere Monate durchgeführt werden. Durchschnittlich sind Therapiezeiten von sechs bis zwölf Monaten zu erwarten, die in Form von vielen kurzen, regelmäßigen Sitzungen durchgeführt werden müssen. Bei einer UV-Bestrahlung sollten keine früheren malignen Hauttumore vorliegen sowie die Patienten mindestens im pubertären Alter sein und keine sonstigen Lichtempfindlichkeiten aufweisen. Wenn nach drei Monaten UV-Bestrahlung noch keine Repigmentierung eingesetzt hat, ist die nunmehr erfolglose Therapieform abzusetzen. Eine „Therapie“ in Form von direkter Sonneneinwirkung ist wegen der weiter oben genannten Gefahren zu meiden. Sie kann im Übrigen eine übermäßige und damit unästhetische Bräunung der nichterkrankten Hautareale bewirken.
Transplantation
In Spezialfällen können auch autologe Melanozyten (Empfänger und Spender sind identisch) angezüchtet und wiedereingepflanzt werden. Dies erfolgt nach einer Vorbehandlung der Haut durch Abschleifung mit Lasern oder hochtourigen Schleifmaschinen. Besonders im Gesichtsbereich sind die Ergebnisse zufriedenstellend.
Farbausgleich
Durch Laserbestrahlung, Einnahme von Tyrosinaseinhibitoren oder chirurgische Eingriffe können die verbliebenen Melanozyten zerstört werden, was einen Farbausgleich der Haut zur Folge hat. Dieser Eingriff ist jedoch nur bei Patienten mit großen krankheitsbedingten psychischen Störungen mit Empfehlung eines Psychiaters vorzunehmen, da diese Therapie keinerlei physische Heilung mit sich bringt, sondern durch die absichtliche „Bleichung“ der nicht betroffenen Hautareale die primären Krankheitssymptome sogar fördert.
Begleitende Therapiemöglichkeiten
Begleitende Therapien bieten keine Heilungsmöglichkeiten für Vitiligo, könnten jedoch die Erkrankung mildern oder die Therapien begünstigen.
- Psychotherapie
- In einigen Fällen kann die Psychotherapie eine Hilfe bei der Stressbewältigung bieten und trägt damit zur Verminderung der psychosomatischen Einflussfaktoren bei.
- Ernährungstherapie
- Eine gesunde und gut geführte Ernährung könnte die mit Autoimmunkrankheiten verbundene überschießende Reaktion des Immunsystems und damit den Abbau von Melanozyten verringern.
- Sporttherapie
- Ähnlich der Ernährungstherapie könnte regelmäßiger (jedoch kein stressiger) Sport zur Fitness und damit zur Normalisierung des Immunsystems beitragen.
Camouflage
Als Camouflage werden abdeckende Verfahren bezeichnet, bei denen die hellen Herde mit einem Spezial-Make-up abgetönt werden. β-Carotin höherdosiert, in Form von Kapseln, führt zu einer Orangeverfärbung der hellen Hautpartien, so dass der Kontrast zur gesunden Haut geringer erscheint. Es besteht aber auch die Möglichkeit, einen Selbstbräuner zu nutzen.
Forschung
Das Hauptalkaloid des schwarzen Pfeffers, das Piperin, scheint nach einer Studie die Pigmentation zu stimulieren.[2]
Komplikationen
Die Krankheit scheint relativ harmlos, doch sind die betroffenen Hautregionen nicht gegen Sonneneinstrahlung geschützt (Sonnenbrand, aber keine Bräunung). Andererseits kann das Aussehen bei ansonsten dunkler Haut recht störend wirken. Bei hellhäutigen Personen kann die Krankheit durch Meidung von Sonnenlicht, auch auf die nicht betroffenen Hautpartien, verborgen werden. Dabei muss jedoch beachtet werden, dass die natürliche Vitamin-D-Produktion dadurch reduziert bzw. bei totaler Sonnenlichtabstinenz komplett eingestellt ist. Daher ist es für diese Personen zu empfehlen, sich regelmäßig für wenige Minuten (abhängig vom Sonneneinstrahlwinkel, mittags in Griechenland beispielsweise etwa sechs Minuten, in Norddeutschland etwa zehn Minuten) ungeschützt der Sonne auszusetzen,[3] alternativ ist eine Anpassung der Ernährung möglich.
Für manche Menschen bringt diese Krankheit aber auch psychische Folgen mit sich. Sie gehen deshalb nur noch geschminkt in die Öffentlichkeit.
Stigmatisierung
In manchen Kulturen ist mit Vitiligo für die betroffenen Personen ein Stigma verbunden. Sie werden teilweise als böse oder verseucht gesehen und deshalb mitunter von den anderen Gruppenmitgliedern gemieden. In Indien wird Vitiligo fälschlicherweise oft mit Lepra in Verbindung gebracht. Diese diskriminierenden Gruppen stigmatisieren Vitiligobetroffene oft aus Unkenntnis, da ihnen nicht bewusst ist, dass Vitiligo weder ansteckend noch ein Zeichen für Siechtum oder Krankheiten wie Krebs ist. Als u.a. psychisch bedingte und damit charismatischer Heilung besonders zugängliche Erkrankung ist sie eine mögliche Erklärung für die Heilung eines Aussätzigen im Neuen Testament (z.B. Mk 1,40-45 par.).[4]
Etymologie
Die Herkunft des Namens Vitiligo ist nicht genau bekannt. Möglich ist, dass er sich vom lateinischen Wort vitium ableitet, das mit Fehler oder Defekt übersetzt werden kann, im medizinischen Kontext auch als Fehlbildung oder Fehlfunktion. Denkbar ist aber auch eine Verbindung zum lateinischen Wort vitellus, einer Bezeichnung für Kälber beziehungsweise deren von weißen Flecken durchsetzte Fellfärbung.
Literatur
- Constantin E. Orfanos, Claus Garbe: Therapie der Hautkrankheiten. Springer Verlag, Berlin Januar 2002, ISBN 3-540-41366-9, S. 833–845.
Weblinks
 Wiktionary: Vitiligo – Bedeutungserklärungen, Wortherkunft, Synonyme, Übersetzungen
Wiktionary: Vitiligo – Bedeutungserklärungen, Wortherkunft, Synonyme, Übersetzungen Commons: Vitiligo – Sammlung von Bildern, Videos und Audiodateien
Commons: Vitiligo – Sammlung von Bildern, Videos und Audiodateien- Links zum Thema Vitiligo im Open Directory Project
- AWMF-Leitlinie: Empfehlungen zur Phototherapie und Photochemotherapie
- AWMF-Leitlinie: Psychosomatische Dermatologie (Psychodermatologie)
- Eine Chance? Hauttransplantate gegen Weißfleckenkrankheit
Quellen
- ↑ a b Dissertation: Vitiligo und die Schilddrüse von Jürgen Diehle 2004 (PDF, 347 kB)
- ↑ BBC: Pepper 'to treat pigment disease' (engl.)
- ↑ wissenschaft.de: Ein bisschen Sonne pur tut gut, 30. Mai 2005
- ↑ Walter Grundmann: Das Evangelium nach Markus, Theol. Handkommentar zum NT, Bd. 2, Berlin, 10. Aufl. 1989, S. 70.

Bitte den Hinweis zu Gesundheitsthemen beachten!
Wikimedia Foundation.