- Leishmaniase
-
Eine Leishmaniose (engl. Leishmaniasis) ist eine weltweit bei Mensch und Tier vorkommende Infektionserkrankung, die durch obligat intrazelluläre protozoische Parasiten der Gattung Leishmania hervorgerufen wird. Das Verbreitungsgebiet sind die Tropen, besonders Peru, Kolumbien und das östliche Afrika, aber auch der Mittelmeerraum und Asien.
Inhaltsverzeichnis
Übertragung
Die Übertragung erfolgt durch Sand- oder Schmetterlingsmücken. In den 1950er Jahren wurden durch den Einsatz von Insektiziden (hauptsächlich DDT) gegen Malaria-übertragende Anophelesmücken auch die Sandmücken (Phlebotominae) stark dezimiert. Heute haben sich die Sandmückenpopulationen wieder auf das ursprüngliche Niveau vermehrt, wodurch im Mittelmeerraum die Erkrankungszahlen an Leishmaniosen bei Mensch und Tier wieder zunehmen.
Die Leishmaniose-Infektionsrate von Hunden ist besonders im Mittelmeerraum stellenweise sehr hoch: In Andalusien sind bis zu 42 % der Hunde infiziert, auf Sizilien bis zu 80 %. Die Infektionsrate bei Menschen und Hunden hängt von der lokalen Sandmückenpopulation, deren Durchseuchung und Stechgewohnheiten ab.
Formen der menschlichen Leishmaniose
Klassifikation nach ICD-10 B55.- Leishmaniose B55.0 Viszerale Leishmaniose B55.1 Kutane Leishmaniose B55.2 Mukokutane Leishmaniose B55.9 Leishmaniose, nicht näher bezeichnet ICD-10 online (WHO-Version 2006) Es gibt viele Krankheitsbilder, die der jeweiligen geographischen Verbreitung der einzelnen Leishmania-Arten zuzuordnen sind. Sie reichen vom lokal begrenzten, oft spontan ausheilenden Solitärulkus bis zur tödlich endenden Allgemeinerkrankung. Weltweit unterscheidet man drei Leishmanioseformen.
Innere Leishmaniose (viszerale Leishmaniose)
Bei der viszeralen Leishmaniose (auch bekannt als Dum-Dum-Fieber, Schwarzes Fieber oder Kala-Azar) werden die inneren Organe (lateinisch viscera = Eingeweide) befallen. Die Erreger sind L. donovani, in Europa L. infantum.
1977 wurde in Indien (Nordbihar) eine große Epidemie mit ca. 70.000 erkrankten Personen beobachtet. Der Begriff Kala-Azar stammt aus dem Hindi und bedeutet "Schwarze Haut". Die viszerale Leishmaniose ist allerdings nicht auf Indien und China beschränkt. Sie tritt auch in Europa, z. B. im Mittelmeerraum, von Portugal bis in die Türkei auf und ist auch in Südamerika, dort besonders in Brasilien vertreten.
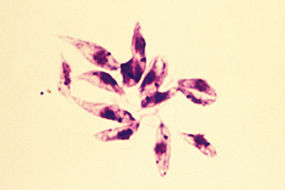
In der Histologie sind die typisch schiffchenförmigen Leishmanien in einem Makrophagen zu erkennen. Ohne Therapie enden ca. 3 % der Krankheitsfälle tödlich. Als erstes orales Therapeutikum wurde im Dezember 2004 in Deutschland das Präparat "Impavido" (Miltefosin) zugelassen.
Hautleishmaniose (kutane Leishmaniose)
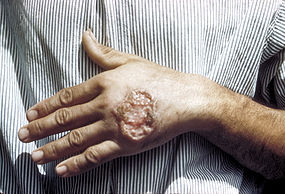
Die kutane Leishmaniose (auch bekannt als Bagdad-, Orient- oder Aleppobeule) befällt im Gegensatz zur viszeralen Leishmaniose lediglich die Haut (lateinisch cutis = Haut) und verschont die inneren Organe. Die Übertragung findet durch Sand- bzw. Schmetterlingsmücken statt. Die Insekten nehmen bei einer Blutmahlzeit die Leishmanien auf; diese machen im Darm der Mücken einen Entwicklungszyklus durch und gelangen später in den Stechrüssel. Durch den Stich einer infizierten Mücke werden sie weitergegeben. Die Erreger sind L. tropica major, L. tropica minor, L. tropica infantum, L. aethiopica.
Sandmücken sind schlechte Flieger. Sie suchen den ungeschützten Körper auf. Nach dem Stich der Mücke kommt es zunächst zu einer Rötung, dann bilden sich juckende Knötchen auf der Haut, die sich in Papeln umwandeln und dann ein nicht schmerzhaftes Geschwür bilden. Die Größe der Geschwüre liegt meist zwischen einem und fünf Zentimetern. Die Vermehrung der Parasiten ist häufig auf den Ort beschränkt, an dem die Infektion stattfand. Häufig betroffen ist das Gesicht. Klinisch sind die feuchte (L. tropica major), die trockene (L. tropica minor) und die diffuse (L. tropica infantum und L. tropica aethiopica) zu unterscheiden. Von eine Therapie der erstgenannten beiden Formen wird meist abgesehen da die sich entwickelnde Beule nach 6 Monaten bis 1 Jahr von selbst abheilen. Die Narben sind leider häufig entstellend. Die diffuse Hautleishmaniose heilt nicht spontan aus.
Als orales Therapeutikum ist seit Dezember 2004 Impavido in Deutschland verfügbar. Die Therapie mit cortisolhaltigen Salben ist absolut kontraindiziert.
Schleimhautleishmaniose (mukokutane Leishmaniose)
Die mukokutane Leishmaniose ist unter verschiedenen Namen (u.a. Uta oder Espundia) in Südamerika bekannt. Sie befällt neben der Haut auch die Schleimhaut (lateinisch mucus = Schleim). Der Erreger ist L. brasiliensis brasiliensis und wird ebenfalls durch die Schmetterlingsmücke übertragen. Klinisch zeigt sich eine schwer verlaufende, destruierende Hautläsion die nicht spontan abheilt.
Veterinärmedizin
Leishmaniose kommt im Bereich der Haustiere bevorzugt beim Haushund vor. Für Katzen, Nager, Rinder und Hauspferd existieren ebenfalls Beschreibungen der Erkrankung.
Ätiologie
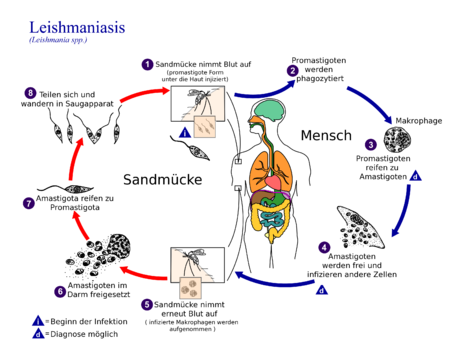
Hunde und Nager scheinen das Hauptreservoir des Erregers zu sein. Die Übertragung auf Menschen oder andere Säugetiere entspricht wahrscheinlich nicht dem ursprünglichen Wirtsspektrum der Leishmanien. Zur Entwicklung benötigt der Parasit zwei Wirte. Zum Einen handelt es sich hierbei um ein Stechinsekt (Phlebotomus sp. oder Lutzomyia sp.), in dessen Blut sich die etwa 10 bis 15 µm lange, begeißelte und promastigote Form entwickelt und vermehrt. Wirbeltiere einschließlich des Menschen tragen dagegen die mit 2 bis 5 µm Länge wesentlich kürzere amastigote Form in sich, welche geißellos ist und sich bevorzugt im Zellinneren von Makrophagen – hier besonders im Bereich des retikuloendothelialen Systems – aufhalten. Dazu sind sie in der Lage aufgrund ihrer Fähigkeit, den Säuregehalt der Phagosomen zu neutralisieren und freie Sauerstoffradikale im Makrophageninneren abzufangen. Hier findet auch ihre Vermehrung durch Teilung statt.
Die Einteilung der Parasiten erfolgt anhand ihrer Morphologie, des bewirtenden Insektes, der Art der ausgelösten Krankheitssymptome und serologischen Tests. Daneben werden nach der Ähnlichkeit der im Parasiten aktiven Enzyme Zymodeme sowie nach speziellen DNA-Mustern auf den Kinetoplasten Schizodeme unterschieden.Pathogenese
Im Darm des übertragenden Vektors kommt es nach dem Saugen infizierten Blutes zu einer starken Vermehrung der noch unbegeißelten Form, welche sich anschließend zum größeren, geißeltragenden Parasiten transformiert. Mittels dieser Geißeln wandern die Leishmanien aktiv in den Stechrüssel des Insektes ein und werden von dort bei dessen nächster Blutmahlzeit in die Haut des Säugers übertragen. Sie werden von dendritischen Zellen der Haut und lokalen Makrophagen aufgenommen und vermehren sich in deren Innerem. Nach ihrer Vermehrung zerstören die Parasiten die Zellmembran und werden so wiederum im Organismus freigesetzt, woraufhin sie neuerlich Zellen des Abwehrsystems des Körpers befallen. Hauptsächlich findet dieses in Lymphknoten, Knochenmark, Milz und Leber statt. Die Inkubationszeit ist dabei sehr unterschiedlich und kann zwischen einen Monat und sieben Jahren betragen.
Entsprechend der Immunantwort des Organismus verläuft die weitere Krankheit. Resistente Tiere reagieren auf die Infektion mit einer zellvermittelten Immunantwort über T1-Helferzellen. Überwiegt hingegen eine Immunglobulin-vermittelte Immunantwort, werden die trotz der Anheftung von Antikörpern noch infektionsfähigen Erreger wiederum von Makrophagen aufgenommen und die Infektion breitet sich aus. Mit zunehmender Dauer der Erkrankung wird diese Immunantwort immer unspezifischer, was durch ein Übermaß an zirkulierenden Antigen-Antikörper-Komplexen letztlich zur Ausbildung von Symptomkomplexen wie der viszeralen Form , der Nierenversagens oder zum Tod führen kann. Neben dieser indirekten Schädigung bewirkt der Parasit aber auch unmittelbare Schädigungen, die sich in granulomatösen Entzündungen von Haut, Leber, Niere, Darm, Augen und Knochen äußern können.Klinik, Diagnostik
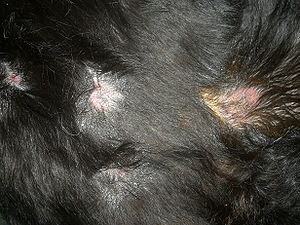
Infolge der Tatsache, dass Leishmanien nahezu alle Organsysteme des Körpers befallen können, kann sich die Krankheit sehr vielfältig darstellen. Einem Großteil der erkrankten Tiere ist jedoch das Auftreten von Störungen der Haut gemein. Anhand der Verteilung dieser Störung können Rückschlüsse auf die Prognose der Erkrankung gezogen werden:
- symmetrischer Haarverlust und Schuppenbildung: mit 60 Prozent der Fälle häufigstes Krankheitsbild, das vorwiegend Tiere mit intaktem Immunsystem entwickeln; beginnend am Kopf verbreitet sich die Erkrankung am gesamten restlichen Körper;
- Hautgeschwüre über Knochenvorsprüngen, an Schwanzspitze und Ohren und im Haut-Schleimhaut-Übergang: betrifft 20 Prozent der befallenen Tiere und deutet auf eine geschwächte Immunabwehr hin. Die Symptome werden einerseits direkt durch die Parasiten hervorgerufen, können aber auch indirekt über eine von Immunkomplexen hervorgerufene Vaskulitis verursacht werden.
- Knötchenbildung in der Haut: In die Haut eingewanderte Makrophagen führen zur Ausbildung der Knötchen; weitere Abwehrzellen sind nur geringfügig beteiligt. Die Erkrankung tritt bei etwa 12 Prozent der Patienten auf und weist auf eine ungenügende Immunabwehr hin.
- generalisierte Hautdegeneration mit Pustelbildung im Bereich des Körperstammes: mit 4 Prozent die seltenste Form. Die Pusteln sind mit einer nichteitrigen Flüssigkeit und einigen Parasiten gefüllt. Die Pathogenese dieser Form ist nicht geklärt und es gibt keinen Hinweis auf einen Zusammenhang mit der Immunkompetenz des erkrankten Tieres.
- Re- oder inermittierendes Fieber mit zwei Spitzen pro Tag (Doppelgipfliges Fieber) ist ein Hinweis auf eine viszerale Leishmaniose.
Neben den beschrieben Störungen kann die Haut weitere Symptome wie übermäßige Verhornung, Krallenverkrümmung, Nagelbettentzündung und Pigmentverlust im Nasen-Maulbereich ausbilden. Auch die Schleimhäute können betroffen sein.
Neben der Erkrankung der Haut sind häufig gleichfalls die inneren Organe betroffen (viszerale Leishmaniose). Je nach Organbeteiligung ist die Ausbildung von Leberentzündungen, Darmentzündungen, Nierenversagen, Blutgefäßentzündungen, Knochenmarkentzündungen, Gelenkentzündungen, Nervenentzündungen und Muskelentzündungen möglich.
Infolge des sich ausgesprochen vielfältig darstellenden Krankheitsbildes kann die Diagnosefindung schwierig sein, zumal die Krankheit in den meisten Teilen Deutschlands nicht endemisch ist und daher oft nicht zur Routinediagnostik gehört. Daneben gibt es keinen absolut zuverlässigen Test für die Krankheit.
Die Diagnosestellung beruht neben dem direkten Parasitennachweis vor allem auf Untersuchungen zur Immunantwort des Wirtes.
Ein direkter Nachweis der Leishmanien kann mittels zytologischer oder histologischer Untersuchungen erfolgen, bei welchen Zellen des Knochenmarks, der Lymphknoten oder der Haut mikroskopisch untersucht werden, was eine direkte Identifizierung der sich meist intrazellulär befindenden Leishmanien ermöglicht. Als weitere Untersuchung bietet sich als gentechnische Methode die PCR an, welche bei Proben aus dem Knochenmark eine Sensitivität und Spezifität von fast 100 Prozent aufweist.
Unter den indirekten Nachweisverfahren hat die serologische Bestimmung von Antikörpern mittels Immunfluoreszenz-Test oder ELISA die weiteste Verbreitung gefunden. Obwohl auch hier Sensitivität und Spezifität mit etwa 80 Prozent recht hoch sind, können falsch negative Ergebnisse bei frisch infizierten Tieren, welche noch keine Antikörper entwickelt haben, auftreten. Dieses Problem besteht gleichfalls beim Intrakutantest, der aber unter Umständen eine Aussage über die Schwere des Krankheitsverlaufes ermöglicht. Ferner besteht die Möglichkeit eines Stimultionstestes der mononukleären Zellen des peripheren Blutes.Therapie
Häufig ist eine vollständige Heilung der Erkrankung nicht möglich. Die therapeutischen Ansätze konzentrieren sich daher neben der Erregerelimination vor allem auf eine Stärkung der körpereigenen zellulären Abwehr.
N-Methylglucamin Antimonat
N-Methylglucamin-Antimonat (Handelsname Glucantim) gilt derzeit als Mittel der Wahl in der Behandlung der Leishmaniose. Durch das Medikament werden im Parasiten ablaufende Glykolyse- und Fettsäureabbauvorgänge gehemmt. Die abgestorbenen Leishmanien stimulieren ihrerseits die zelluläre Abwehr. Das Medikament wird nicht im Darm resorbiert und wird daher per Injektion an 20 bis 30 aufeinanderfolgenden Tagen verabreicht. Als Nebenwirkungen sind schmerzhafte Schwellungen im Bereich der Injektion beschrieben, außerdem kann es zur Ausbildung von Magen-Darm-Beschwerden kommen.
Miltefosin
Miltefosin wurde erst kürzlich entdeckt und hat sich in Studien als wirksam gegen Leishmanien gezeigt. Miltefosin ist in Deutschland zur Behandlung der Leishmaniose zugelassen.
Allopurinol
Der aus der Therapie der Gicht bekannte Wirkstoff Allopurinol hemmt die Synthese von Purinen im Wirtsorganismus. Da Leishmanien nicht in der Lage sind, diese Purine selbst darzustellen und daher auf eine Versorgung über den Wirt angewiesen sind, werden sie in ihrer Entwicklung gehemmt. Die Verabreichung erfolgt oral und wird meist mit einem anderen Medikament kombiniert, da Allopurinol lediglich parasitostatisch wirkt.
Antibiotika
Bei Auftreten von Resistenzen gegen eine Kombinationstherapie oder einen der oben genannten Wirkstoffe besteht die Möglichkeit des Einsatzes der Antibiotika Amphotericin B oder Aminosidin.
Vom Institute for OneWorld Health wurde das Aminoglykosid-Antibiotikum Paromomycin in klinischen Studien erfolgreich gegen viszerale Leishmaniose getestet. In Indien liegt für diese Indikation inzwischen eine Zulassung vor.
Weitere Wirkstoffe
Fallberichte schildern den erfolgreichen Einsatz des Antimykotikums Ketoconazol sowie des Anthelmintikums Levamisol, der von Studien bisher aber nicht bestätigt wurde.
Immuntherapie
Zur Stärkung der körpereigenen Abwehr kann der Einsatz von rekombinatem Interferon eine therapeutische Option sein, da hierbei die Differenzierung von Lymphozyten zu T1-Helferzellen gefördert wird.
Prophylaxe
Ein wesentlicher Bestandteil der Bekämpfung der Leishmaniose ist die Prophylaxe einer Infektion. Der klassische Weg ist hierbei, den Vektor vom Stich am Wirt abzuhalten (Repellenswirkung). Gute Erfolge werden hierbei mit Pyrethroiden wie Permethrin oder Deltamethrin erzielt. Daneben existiert (nicht in Deutschland) die Möglichkeit einer Impfung, welche in Form einer transmission blocking vaccine wirken soll.
Leishmaniose im Zusammenhang mit CVBD
CVBD ist ein international genutzter Begriff im veterinärmedizinischen Bereich. CVBD steht für Canine Vector-borne Diseases, das heißt durch Ektoparasiten (sogenannte Vektoren) übertragene Krankheiten beim Hund, zu denen auch die Leishmaniose zählt.
Weitere durch Ektoparasiten übertragene Krankheiten:
- Borreliose
- Babesiose
- Canine Ehrlichiose
- Dirofilariose
- Rickettsiose
- Anaplasmose
Siehe auch
Weblinks
- Leishmaniose – Informationen des Robert Koch-Instituts
- Informationen der WHO zur Leishmaniose (engl.)
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.