- Dermatophytie
-
Klassifikation nach ICD-10 B35.- Dermatophytose (Tinea) ICD-10 online (WHO-Version 2006) Die Dermatophytose (Syn. Dermatophytie, Tinea) ist eine durch Dermatophyten hervorgerufene Pilzinfektion der Haut. Sie befällt Keratin-haltige Gebilde wie die Hornschicht (Stratum corneum) der Oberhaut (auch Epidermomykose genannt), Haare (Trichophytie oder Trichomykose) und Nägel bzw. Krallen (Onychomykose). Die Erreger werden entweder von Mensch zu Mensch übertragen (anthropophil) oder von Tieren auf den Menschen (zoophil). In letzterem Fall handelt es sich um eine Zoonose. Darüber hinaus gibt es auch Pilze, die durch den Kontakt mit Erdboden übertragen werden (geophil), diese spielen in der Praxis allerdings keine wichtige Rolle. Infektionen durch anthropophile Erreger (wie beispielsweise Trichophyton rubrum) verlaufen in der Regel weniger heftig, dafür aber chronischer als Infektionen mit zoophilen Erregern wie Trichophyton mentagrophytes. Generell kann aber aus dem Ausmaß und der Lokalisation der Dermatophytose kein Rückschluss auf den Erreger getroffen werden. [1]
Inhaltsverzeichnis
Pathogenese
Die Ansteckung erfolgt durch direkten oder indirekten Kontakt mit Sporen. Die Pilzsporen sind außerordentlich resistent gegenüber Umwelteinflüssen und sind bis zu 18 Monate infektiös. Damit es zu einer Pilzerkrankung kommt, müssen die Sporen in die Epidermis oder Haare eindringen. Haupteintrittspforte sind die Haarfollikel. Dabei müssen sie die mechanische Barriere, die natürliche Hautflora und das Immunsystem der Haut überwinden. Dermatophytosen kommen daher häufig durch kleinste Hautverletzungen zum Ausbruch, schwere Dermatophytosen nahezu ausschließlich bei immungeschwächten Patienten vor. Stress, Allgemeinerkrankungen und ein feucht-warmes Klima sind begünstigende Faktoren [2].
Aus den Sporen keimen Hyphen. Der Organismus bildet eine Immunreaktion mit Bildung von Immunglobulinen (IgM und IgG) aus und die zelluläre Immunantwort vermag die Erkrankung im Regelfall zu stoppen. Haare werden nur in der anagenen Phase befallen, mit dem Übergang in das Telogen kommt die Infektion zum Stillstand [3].
Diagnostik
Klinisches Bild
Auch wenn sich die Tinea auf unterschiedliche Art und Weise manifestieren kann, so gibt es doch einzelne klinisch typische Befunde, z. B. die Interdigitalmykose bei Tinea pedis. Gerade in diesen harmlosen Fällen kann die Therapie ohne weitere Diagnostik eingeleitet werden. Bei schwerwiegenden Krankheitsfällen sowie unklaren oder therapieresistenten Befunden sollte jedoch eine weitere diagnostische Abklärung erfolgen.
Histologie
In der histologischen Untersuchung z. B. einer Hautstanze sieht man eine Parahyperkeratose, d. h. eine überschießende Vermehrung von fehlgeformten Keratinozyten im Stratum corneum (Hornschicht), darüber hinaus eine Spongiose in der Epidermis (Oberhaut) und ein entzündliches Infiltrat in der Dermis (Lederhaut).
Mikrobiologische Untersuchungen
Eine einfache und preiswerte Untersuchung ist der Direktnachweis der Erreger im Hornmaterial. Dieses wird hierzu mit einem sterilen Holzspatel oder einer Ringkürette abgekratzt. Bei Hautherden sollte dies aus dem Randbereich der Läsion erfolgen, da nur dort vitale Pilze zu erwarten sind. Bei Verdacht auf Nagelpilz sollte man das Hornmaterial möglichst unter dem Nagel gewinnen, hierzu bedient man sich ebenfalls einer Ringkürette. Bei einem Pilzbefall der behaarten Haut werden die Haare mit einer Pinzette epiliert, es genügt nicht, sie über der Wurzel abzuschneiden, da die Dermatophyten sich nur im Haarbalg vermehren.
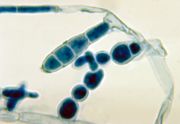
Zur weiteren Untersuchung wird das Hornmaterial auf einem Objektträger mit 15–20 %iger Kalilauge (KOH) beschichtet, welche die Pilzmaterialien aus dem Horn herauslösen soll. Dies kann durch vorsichtiges Erwärmen beschleunigt werden. Danach kann mit einem Mikroskop, vorzugsweise in 400-facher Vergrößerung, die Pilzhyphen sehen. Etwas einfacher ist der Nativnachweis mit Fluoreszenzfarbstoffen wie z. B. Acridinorange. Hierzu braucht man jedoch ein spezielles Fluoreszenzmikroskop. [4]
Die Untersuchung im Nativmaterial ermöglicht jedoch immer noch nicht die Differenzierung in einzelne Arten. Hierzu muss eine Anzucht auf einem Nährboden erfolgen. Hierfür verwendet man hauptsächlich den Kimmig-Agar oder den Sabouraud-Glucose-Agar; um das Wachstum anderer Krankheitserreger wie Bakterien oder Schimmelpilzen zu unterdrücken, wird oft der Hemmstoff Cycloheximid hinzugesetzt. Das Hornmaterial wird auf den Agar aufgebracht und dann mindestens zwei Wochen, eher länger, inkubiert. Erst dann haben sich die Dermatophyten-Kulturen so weit ausgebildet, dass eine Artendifferenzierung möglich ist. Neben dem Aussehen der Kultur wird dann aber auch der mikroskopische Aspekt beurteilt. Hierzu wird ein Teil der Kultur mit einem Haken oder mit Tesafilm entnommen und auf einen Objektträger mit einer Färbelösung (z. B. Methylenblau) gegeben. Durch die Anordnung der Mikro- und Makrokonidien, der Chlamydosporen und Hyphen kann auf die Art rückgeschlossen werden.
Erreger
Die folgende Tabelle gibt die wichtigsten humanpathogenen Erreger wider (nach [4]).
Erreger Kultur (makroskopisch) Kultur (mikroskopisch) Wirt Bemerkung Trichophyton rubrum Oberfläche: weiß, samtig
Rückseite: am Rand rötliches PigmentMi: zahlreich, birnenförmig, ährenförmig angeordnet
Ma: selten, zigarrenförmig, 3-8 Kammern
Ch: sehr seltenanthropophil Häufigster humanpathogener Dermatophyt Trichophyton mentagrophytes
(var. interdigitale)Oberfläche: weiß, pudrig, Luftmyzel
Rückseite: leicht bräunlichMi: ähren- und traubenförmig angeordnet
Ma: kurz, zigarrenförmig, 3-5 Kammern
Hy: Spiralhyphen sehr häufig, verästelte Hyphen in Kerzenhalterformanthropophil Unterscheidung zu T. rubrum auf Spezialagar
(Urease-Agar) möglichTrichophyton mentagrophytes
(var. granulosum)Oberfläche: weiß, gipsartig, flach
Rückseite: leicht bräunlichwie T. mentagrophytes, var. interdigitale zoophil (z.B. Nagetiere) weitere zoophile Variationen:
T. mentagrophytes var. erinacei,
T. mentagrophytes var. quinckeanumTrichophyton terrestre Oberfläche: weiß, watteförmig, rasch wachsend
Rückseite: fast vollständig weißMi: birnenförmig, in Ährenform angeordnet
Ma: mehrkammerig, länglich, an den Polen spitz zulaufend
Hy: Spiralhyphen
zusätzlich Intermediärform zwischen Mikro- und Makrokonidiengeophil Kultur hat typischen "würzigen" Geruch Trichophyton tonsurans Oberfläche: flache Kolonien, weiß, versenktes Zentrum
Rückseite: leicht gelb bis schwefelgelbMi: länglich, gestielt an den Hyphen
Ma: selten, länglich, dünnwandig
Ch: häufig, oft an Enden von Hyphen ("Raquet-Hyphen")anthropophil Typischer Erreger der "Ringerflechte" (Tinea corporis gladiatorum) Microsporum canis Oberfläche: flache, strahlenartige Kolonien, erst weiß, dann orange-gelb
Rückseite: gelblichMi: akladiumförmig entlang der Hyphen
Ma: spindelförmig, dickwandig, 3-18 Kammern
Ch: seltenzoophil (eher Katzen als Hunde) weltweit häufigster zoophiler Dermatophyt, hohe Kontagiosität, kann auch von Mensch zu Mensch übertragen werden Microsporum gypseum Oberfläche: schnell-wachsende pudrig-gipsige, leicht ockerfarbene Kolonien
Rückseite: dunkelbraunMi: selten, birnenförmig
Ma: häufig, plump, abgerundet, 4-6 Kammerngeophil weltweit verbreitet, früher häufig Gärtner-Mikrosporie Epidermophyton floccosum Oberfläche: sehr feste, gelblich-bräunliche Kolonien
Rückseite: gelblich-bräunlichMi: fehlen komplett
Ma: keulenförmig, zu mehreren auf Hyphenende stehend ("ADIDAS-Form")
Ch: viele, sowohl interkalar als auch terminalanthropophil aufgrund der Festigkeit der Kolonien kein Tesafilm-Abklatsch möglich, nur mit Haken zu entnehmen
kann als einziger humanpathogener Dermatophyt keine Haare befallen [1]Trichophyton verrucosum Oberfläche: sehr langsam wachsend, knorpelig-cerebriforme, gräulich-gelbliche Kolonien
Rückseite: cremefarbigMi: selten, lassen sich oft nur nach Zugabe von Thiamin und Inosit zum Agar nachsweisen
Ma: äußerst selten, klein, 3-5 Kammern
Ch: terminal angeordnet
Hy: stark verzweigtzoophil (häufig Rinder) gehört zu den faviformen Dermatophyten, bei Rindern Impfung möglich Trichophyton schoenleinii Oberfläche: samtig, cremeweiß
Rückseite: weiß bis hellbraunMi: nur vereinzelt, nach Zugabe von Vitaminen (s. T. verrucosum)
Ma: sehr selten
Ch: häufiger als bei T. verrucosum
Hy: stark verzweigtanthropophil klassischer Erreger des Favus ("Erbgrind"), charakteristischer Geruch ("Mäuseurin") Trichophyton violaceum Oberfläche: violett, samtig, Luftmyzel
Rückseite: violettMi: sehr selten
Ma: sehr selten
Ch: häufig, endständig und interkaliert
Hy: verzweigt, an den Verzweigungen gestauchtanthropophil hauptsächlich im Mittelmeerraum / Afrika / Lateinamerika anzutreffen Trichophyton soudanense Oberfläche: langsam wachsende, flache, strahlige Kolonien, aprikosenfarben
Rückseite: gelb bis karottenrotMi: selten
Ma: fehlen
Ch: häufig, teilweise in Ketten angeordnet
Hy: vorwärts und rückwärts wachsendanthropophil früher nur in den Tropen, jetzt weltweit Trichophyton equinum Oberfläche: rasch wachsend, flach Kolonien mit wattigem Luftmyzel, weißlich, am Rand gelbstichig
Rückseite: gelblich braunMi: tropfenförmig
Ma: sehr selten, dünn und länglichzoophil (v.a. Pferde) wird nur selten auf den Menschen übertragen Microsporum audouinii Oberfläche: langsam wachsend, matt-samtartig, braun-gelbliche Kolonien
Rückseite: rosa bis orange-braunMi: birnenförmig
Ma: relativ selten, 7-9 Kammern, spindelförmig, oft auch unregelmäßig
Ch: zahlreich, terminalstehend
Hy: "Kammhyphen"anthropophil früher "Verunstalter der Kinderköpfe" genannt, jetzt nur noch in Afrika zu finden (Mi = Mikrokonidien, Ma = Makrokonidien, Ch = Chlamydosporen, Hy = Hyphen)
Häufigste Erreger nach Wirt:Wirt Häufige Erreger Mensch Microsporum canis, Microsporum audouinii, Microsporum gypseum, Microsporum ferrugineum,
Trichophyton concentricum, Trichophyton mentagrophytes, Trichophyton rubrum, Trichophyton schönleinii, Trichophyton tonsurenis, Trichophyton verrucosum, Trichophyton violaceum
Epidermophyton floccosumHauskatze[2] Microsporum canis (98%), selten: Trichophyton mentagrophytes, Microsporum gypseum Haushund[3] Microsporum canis, Trichophyton mentagrophytes Hauskaninchen[5] Trichophyton tonsurans, Trichophyton mentagrophytes, selten: Microsporum canis Hausmeerschweinchen[5] Trichophyton mentagrophytes, selten: Microsporum ssp. Hausrind Trichophyton verrucosum Hauspferd[6] Microsporum canis , Microsporum equinum, Microsporum gypseum, Trichophyton equinum, seltener: Trichophyton verrucosum, Trichophyton mentagrophytes, Trichophyton quinckeanum Goldhamster[5] Trichophyton mentagrophytes, selten: Microsporum ssp. Hausmaus[5] Trichophyton mentagrophytes Gerbil[5] Microsporum gypseum, Microsporum audouinii, seltener Trichophyton mentagrophytes, Trichophyton verrucosum, Trichophyton rubrum, Trichophyton schönleinii Chinchilla[5] Trichophyton mentagrophytes, selten: Microsporum ssp. Frettchen[5] Microsporum canis Igel[5] Trichophyton mentagrophytes, Trichophyton schönleinii, Trichophyton erinacei, Microsporum cookei Vögel[7] Trichophyton gallinae Schildkröten[5] Trichophyton beigelii Krankheitsbilder
Wie oben bereits aufgeführt, befallen Dermatophyten die Hornanteile von Haut (Epidermomykose, Epidermophytie), der Haare (Trichophytie) und der Nägel (Onychomykose). Übergreifend werden alle Krankheitsbilder auch unter dem Begriff Tinea geführt, wobei ergänzend hinzugefügt wird, welches Körperteil betroffen ist. Daneben wird noch etwas unheitlich von der Gattung ausgehend die Mikrosporie abgegrenzt. Wichtiger für die Ausprägung einer Tinea ist aber, ob der Erreger anthropo- oder zoophil ist.
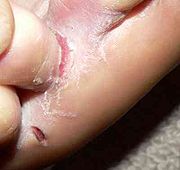
Tinea pedis (Fußpilz)
Der Fußpilz ist die häufigste Pilzerkrankung beim Menschen überhaupt. Es sind mehrere Erscheinungsformen möglich: bei der sogenannten Interdigitalmykose spielt sich die Fußpilzerkrankung in den Zehenzwischenräumen ab. Hier kommt es durch das feuchte, warme Milieu zur Mazeration der Hornhaut, was das Eindringen der Krankheitserreger fördert, welche wiederum zur weiteren Mazeration beitragen. Eine andere Erscheinungsform ist die sogenannte Mokassintinea, bei der es zur Ausbildung von festhaftenden Schuppen an der Fußsohle mit anschließender Verdickung derselben kommt. Darüber hinaus gibt es die dyshidrosiforme Tinea pedis, bei der es ähnlich wie bei einem Ekzem zu kleinen Bläschen kommen kann.
Oft merkt der Patient nicht, dass er an Fußpilz leidet, gelegentlich kann es jedoch zu Juckreiz und Brennen kommen. Bedeutsam ist die Tinea pedis jedoch, weil es durch die Risse in der Hornschicht anderen Krankheitserregern möglich ist, in den menschlichen Körper einzudringen. Dies trifft insbesondere auf Streptokokken, die Erreger der Wundrose zu, daher muss bei einer Wundrose am Unterschenkel immer kontrolliert werden, ob ein Fußpilz vorliegt. Die Tinea pedis wird hauptsächlich durch anthropophile Erreger, vor allem durch T. rubrum, T. mentagrophytes var. interdigitale und E. floccosum hervorgerufen. Allein aus epidemiologischen Gründen sollte eine Tinea pedis immer behandelt werden, auch wenn sie dem Patienten keine Beschwerden bereitet.
Tinea manuum
Bei der Tinea manuum sind die Hände des Patienten befallen. Im Unterschied zur Tinea pedis ist hier eine Erkrankung in den Fingerzwischenräumen selten. Wird hier eine Mazeration festgestellt, ist eher eine Hefepilzerkrankung, z. B. durch Candida albicans die Ursache. Eine Tinea manuum äußert sich eher als keratotische (verdickte) Plaque, hauptsächlich an der Handfläche. Die wichtigsten Erreger sind dieselben wie bei der Tinea pedis; insgesamt ist die Tinea manuum viel seltener als der Fußpilz.
Tinea corporis
Der Befall der Haut an Stamm und Extremitäten (ohne Füße, Hände und Leisten) wird als Tinea corporis oder Ringelflechte, in der Leiste als Tinea cruris bezeichnet. Hier zeigt sich die Pilzerkrankung normalerweise als randbetonte Rötung mit Schuppung und Juckreiz an unbehaarten Hautstellen, am Rand können auch Pusteln auftreten. Hier gilt insbesondere, dass zoophile Erreger eine ausgeprägte Entzündung hervorrufen können, die dafür auch rasch vom Immunsystem bekämpft wird; anthropophile Erreger sind hingegen für chronische Läsionen verantwortlich. Häufige Erreger sind bei den zoophilen Erregern vor allem M. canis, bei den anthropophilen T. rubrum und E. floccosum.
Literatur und Quellen
- ↑ a b P. Fritsch: Pilzkrankheiten (Mykosen). In: Dermatologie und Venerologie. Lehrbuch und Atlas. Berlin, Heidelberg: Springer-Verlag, 1998, S. 282–302, ISBN 3-540-61169-X
- ↑ a b Hensel, P.: Die feline Dermatophytose - Diagnostik und Therapie. Kleintiermedizin (5/6)/2006, S. 122-132
- ↑ a b Noli, Ch., Scarampella, F.: Dermatophytose. In: Praktische Dermatologie bei Hund und Katze. Hannover: Schlütersche, 2004, S. 203-210. ISBN 3-87706-726-3
- ↑ a b Tietz, H.-J., Ulbricht, H.: Humanpathogene Pilze der Haut und Schleimhäute. Hannover: Schlütersche, 1999. ISBN 3-87706-540-6
- ↑ a b c d e f g h i Gabrisch, K., Zwart, P.: Krankheiten der Heimtiere. Hannover: Schlütersche, 6. Aufl. 2005. ISBN 3-89993-010-X
- ↑ Schäfer, M., Dietz, O., Weber, A.: Hautkrankheiten. In: Dietz, O., Huskamp, B. (Hrsg.): Handbuch der Pferdepraxis. Stuttgart: Enke Verlag, 2. Aufl. 1999, S. 223-266. ISBN 3-432-29262-7
- ↑ Rolle, M. (Hrsg.): Hypomyecetes oder Fadenpilze. In: Rolle/Mayr: Medizinische Mikrobiologie, Infektions- und Seuchenlehre. Stuttgart: Enke Verlag, 6. Aufl. 1993, S. 826-836. ISBN 3-432-84686-X
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.