- Bilirubin
-
Strukturformel 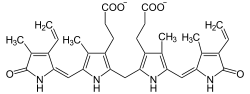
deprotonierte Form des Bilirubins (unter physiologischen Bedingungen) Allgemeines Name Bilirubin Summenformel C33H36N4O6 CAS-Nummer - 635-65-4
- 18422-02-1 (Calciumsalz)
- 93891-87-3 (Dihydrochlorid)
PubChem 5280352 Kurzbeschreibung roter Feststoff[1]
Eigenschaften Molare Masse 584,66 g·mol−1 Aggregatzustand fest
Löslichkeit - unlöslich in Wasser[2]
- mäßig in Ethanol und Diethylether[2]
- gut in Benzol, Chloroform, Chlorbenzol, Schwefelkohlenstoff, Säuren und Basen[2]
Sicherheitshinweise GHS-Gefahrstoffkennzeichnung [1] keine GHS-Piktogramme H- und P-Sätze H: keine H-Sätze EUH: keine EUH-Sätze P: keine P-Sätze EU-Gefahrstoffkennzeichnung [1] keine Gefahrensymbole R- und S-Sätze R: keine R-Sätze S: 22-24/25 Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. Das Bilirubin (lat.: bilis „Galle“, ruber „rot“) ist ein gelbes Abbauprodukt des Häm-Anteils des roten Blutfarbstoffes Hämoglobin und damit ein Gallenfarbstoff. Das Pigment kommt in der Natur nicht nur in Tieren, sondern auch in Pflanzen vor; 2009 wurde es erstmals im Samen von Baum-Strelitzien nachgewiesen.[3]
Inhaltsverzeichnis
Stoffwechsel
Die roten Blutkörperchen leben etwa 120 Tage, danach werden sie in Leber und Milz abgebaut. Aus dem Hämoglobin, dem roten Blutfarbstoff, der beim Abbau anfällt, wird über Zwischenstufen Bilirubin, eine gelbliche Substanz gebildet. Täglich entstehen ca. 300 mg Bilirubin im menschlichen Organismus, davon rund 80 Prozent aus dem Abbau gealterter Erythrozyten. Dieses ist als unkonjugiertes Bilirubin (Synonym: indirektes Bilirubin) gut in Fett (lipophil), aber sehr schlecht in Wasser löslich. Zum Transport im Blut muss es deshalb an Albumin, ein Bluteiweiß, gekoppelt werden.
Bilirubin wird danach in der Leber durch das Enzym UDP-Glucuronosyltransferase an Glucuronsäure gekoppelt (konjugiert) und in dieser wasserlöslichen Form als „direktes Bilirubin“ bezeichnet, da es nicht mehr an Albumin gebunden ist (und direkt, d.h. ohne Lösungsvermittler in wässrigem Medium löslich ist, das indirekte Bilirubin dagegen benötigt Albumin als Transport-Protein). So kann es mit der Galle in den Darm ausgeschieden werden. Im Darm wird Bilirubin dann über die Zwischenstufen Mesobilirubinogen und Stercobilinogen (lat. stercus = Stuhl) zu Stercobilin überführt. Etwa 70 Prozent[4] des in den Darm abgegebenen Bilirubins unterliegen einem enterohepatischen Kreislauf, werden also nochmals aufgenommen. Der Hauptanteil wird abschließend mit dem Stuhl ausgeschieden und nur ein geringer Teil wird als Urobilin oder Urobilinogen über die Harnwege eliminiert. Bei Leberfunktionsstörungen werden diese Produkte vermehrt über den Urin ausgeschieden.
Krankheiten
Der Normalwert des Gesamtbilirubins im Serum liegt unter 21 µmol/l (1,2 mg/dl). Ist der Serumbilirubinspiegel erhöht (Hyperbilirubinämie), kommt es zur Gelbsucht (Ablagerung des Bilirubin in der Haut, gr. Ikterus), wobei sich ab einem doppelten Normalwert zuerst die Sclera (die weiße Augenhaut) und später die restliche Haut gelb verfärben. Bei ausgeprägter Hyperbilirubinämie verfärben sich durch die massive Einlagerung ins Gewebe schließlich nahezu alle Organe gelb. Je nach Ursache und Art des angestiegenen Bilirubins gibt es auch andere Symptome, wie Hautjucken (lat. Pruritus).
Bei Morbus Meulengracht kann durch eine Abbaustörung des Bilirubin ein Ikterus fast ohne Krankheitswert auftreten. Das Rotor-Syndrom und Dubin-Johnson-Syndrom sind seltene erbliche Störungen des Bilirubinstoffwechsels.
Bei Neugeborenen ist ein erhöhter Bilirubinspiegel normal, da das fetale Hämoglobin abgebaut wird, die Leber noch nicht voll arbeitet und die Ausscheidung noch nicht ausreicht (bis zur 30. Schwangerschaftswoche erreicht die Aktivität des Enzyms Glucuronyltransferase, das die Umwandlung in das direkte Bilirubin katalysiert, 0,1 Prozent des Erwachsenenwertes, am Geburtstermin ca. 1 Prozent). So kommt es bei etwa 60 Prozent zu einer Neugeborenengelbsucht.[5] Auf Grund der noch nicht vollständig ausgereiften Blut-Hirn-Schranke kann es bei Überschreiten alters- und gewichtsabhängiger Grenzwerte zu Entwicklungsstörungen aufgrund eines Kernikterus (Ablagerung in den Basalganglien im Großhirn) kommen. Das in der Haut abgelagerte Bilirubin kann mittels Phototherapie zum wasserlöslichen Lumirubin umgewandelt und so ausgeschieden werden.
Einzelnachweise
- ↑ a b c Datenblatt Bilirubin bei Sigma-Aldrich, abgerufen am 25. Mai 2011.
- ↑ a b c Thieme Chemistry (Hrsg.): RÖMPP Online - Version 3.5. Georg Thieme Verlag KG, Stuttgart 2009.
- ↑ Pirone, C. et al.: Animal Pigment Bilirubin Discovered in Plants . Am. Chem. Soc., 2009, Bnd. 131 (8), S. 2830f.
- ↑ Lothar Thomas: Labor und Diagnose 6. Auflage, Frankfurt/Main, TH-Books, 2005 ISBN 3-9805215-5-9.
- ↑ M. Marcinkowski, C. Bührer: AWMF-Leitlinie. Hyperbilirubinämie – Diagnostik und Therapie bei reifen gesunden Neugeborenen. AWMF, Düsseldorf, 2003.
Weblinks
 Wikibooks: Biochemie und Pathobiochemie: Porphyrinabbau – Lern- und Lehrmaterialien
Wikibooks: Biochemie und Pathobiochemie: Porphyrinabbau – Lern- und LehrmaterialienLiteratur
- Herold, Gerd: Innere Medizin. 2005
- Löffler u. Petrides: Biochemie & Pathobiochemie. 8. Auflage, Springer-Verlag, Heidelberg, 2007, ISBN 978-3-540-32680-9
- Stefan Silbernagl, Agamemnon Despopoulos: Color Atlas of Physiology. 6. Auflage, Thieme, 2009

Bitte den Hinweis zu Gesundheitsthemen beachten!
Wikimedia Foundation.
