- Cortison
-
Strukturformel 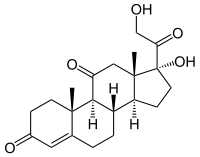
Allgemeines Freiname Cortison Andere Namen - 11-Dehydro-17-hydroxycorticosteron (IUPAC)
- 11-Dehydro-17-hydroxycorticosteron-21-acetat (Cortisonacetat)
Summenformel - C21H28O5 (Cortison)
- C23H30O6 (Cortisonacetat)
CAS-Nummer - 53-06-5 (Cortison)
- 50-04-4 (Cortisonacetat)
PubChem 222786 ATC-Code H02AB10
Arzneistoffangaben Wirkstoffklasse Verschreibungspflichtig: ja Eigenschaften Molare Masse Schmelzpunkt Siedepunkt Zersetzung ab 240 °C [2]
Löslichkeit Wasser: 280 mg·l–1 bei 25 °C [1]
Sicherheitshinweise Bitte beachten Sie die eingeschränkte Gültigkeit der Gefahrstoffkennzeichnung bei Arzneimitteln GHS-Gefahrstoffkennzeichnung [3] keine GHS-Piktogramme H- und P-Sätze H: keine H-Sätze EUH: keine EUH-Sätze P: keine P-Sätze [3] EU-Gefahrstoffkennzeichnung [3] keine Gefahrensymbole R- und S-Sätze R: keine R-Sätze S: 22-24/25 Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. Cortison (von lateinisch cortex, „Rinde“; Schreibweise auch Kortison) ist ein Steroidhormon, das um 1935 als erster Wirkstoff in der Nebennierenrinde des Menschen gefunden wurde. Cortison ist die durch Oxidation inaktivierte Form des Glucocorticoids Cortisol, das im Kohlenhydrathaushalt, dem Fettstoffwechsel und dem Proteinumsatz Bedeutung besitzt. Zu Therapiezwecken kam der Essigsäureester Cortisonacetat zum Einsatz.[2] Umgangssprachlich werden Medikamente mit Cortisolwirkung häufig fälschlicherweise als „Cortison“ bezeichnet.
Inhaltsverzeichnis
Entdeckungsgeschichte
Cortison wurde in den Jahren 1935–1940 von verschiedenen Arbeitsgruppen isoliert und unterschiedlich bezeichnet: als „compound F“ von Oskar Wintersteiner, als „Substanz Fa“ durch Tadeus Reichstein und als „compound E“ von der Arbeitsgruppe um Edward Calvin Kendall. Die hydrierte Form Cortisol oder Hydrocortison wurde 1937/38 von Reichstein hergestellt. Später stellte sich heraus, dass Cortison ein Oxidationsprodukt des eigentlichen Hormons Cortisol ist. Der Mediziner Philip Hench injizierte im Jahr 1948 erstmals einer Patientin mit schwerem Rheuma Cortison, die daraufhin schmerzfrei war.[4] Zwei Jahre später erhielten Kendall, Reichstein und Hench gemeinsam „für ihre Entdeckungen bei den Hormonen der Nebennierenrinde, ihrer Struktur und ihrer biologischen Wirkungen“ den Nobelpreis für Medizin. 1951 gelang Robert Woodward erstmals die Totalsynthese von Cortison.
Physiologische Wirkung
Cortison selbst besitzt keinerlei Wirkung auf den Organismus, da es weder an den Glucocorticoid-Rezeptor noch an den Mineralocorticoid-Rezeptor bindet. Deshalb ist eine Anwendung auf der Haut nicht sinnvoll. Bei oraler oder intravenöser Aufnahme wird Cortison durch das Enzym β-Hydroxy-Steroid-Dehydrogenase in der Leber in Cortisol umgewandelt, das die eigentliche Wirkung zeigt (siehe Cortisolwirkung).[5]
Therapeutische Anwendung
Zu Therapiezwecken ist der synthetisch hergestellte Resorptionsester Cortisonacetat geeignet, da er nach oraler Verabreichung schnell resorbiert wird. Nach der Hydrolyse zu Cortison wird in der Leber das biologisch aktive Cortisol gebildet.
Einsatzgebiet
Cortisonacetat ist für die systemische Aufnahme in Form von Tabletten vorgesehen. Der Wirkstoff kann verwendet werden, um einen Mangel an körpereigenem Cortisol, wie er bei der primären Nebennierenrindeninsuffizienz auftritt, auszugleichen (Substitutionstherapie).[6] Heute werden für solche Therapiezwecke allerdings andere Glucocorticoide eingesetzt, zum Beispiel Hydrocortison (Cortisol) und Prednisolon.[6]
Pharmakologische Eigenschaften
Cortisonacetat verfügt über glucocorticoide und mineralocorticoide Eigenschaften. Letztere sind ausgeprägter als bei anderen (neueren) synthetischen Steroiden. Die Bioverfügbarkeit von Cortisol aus Cortisonacetat entspricht etwa 80 % einer vergleichbaren, oral verabreichten Cortisol-Dosis.[7] Die Wirkungsdauer beträgt etwa 8 bis 12 Stunden, womit Cortison(acetat) ein kurzwirksames Glucocorticoid ist. Die Halbwertszeit im Blutplasma liegt bei etwa einer Stunde.[5]
Nebenwirkungen
Bei Substitutionstherapie mit physiologisch angepassten Dosen – wie nach Indikation vorgesehen – sind keine Nebenwirkungen zu erwarten.[8]
Nach Überdosierung über einen längeren Zeitraum können sich Symptome eines Cushing-Syndroms einstellen, die sich in Muskelschwäche oder Muskelschwund (Cortisonmyopathie), Osteoporose, aseptischer Knochennekrosen (Kopf des Oberarm- und Oberschenkelknochens), Dehnungsstreifen (Striae rubrae), verzögerter Wundheilung, Steroidakne, punktförmigen Hautblutungen (Petechien), Blutergüssen, Steigerung des Augeninnendrucks (Glaukom), Linsentrübung (Grauer Star), Hemmung der Magenschleimproduktion, in seltenen Fällen lang anhaltendem Schluckauf, erhöhtem Blutzuckerspiegel, Zuckerkrankheit (Diabetes mellitus), Wassereinlagerung im Gewebe, Vollmondgesicht, vermehrter Kaliumausscheidung, Wachstumsstörungen bei Kindern, Störungen der Sexualhormonsekretion (Ausbleiben der Menstruationsblutung, abnormer Haarwuchs, Impotenz), „Stiernacken“, Blutbildveränderungen (Leukozytose, Lymphopenie, Eosinopenie, Polyglobulie), Erhöhung des Infektrisikos und Immunschwäche äußern.
Kurzfristige, hochdosierte systemische Anwendung
Bei kurzfristiger, hochdosierter systemischer Anwendung können vor allem neuropsychiatrische Symptome auftreten, wie Konvulsionen, Schwindel, Kopfschmerzen, Schlaflosigkeit, Euphorie, Depressionen und Psychosen. Darüber hinaus kann diese Anwendung zur Manifestation einer latenten Epilepsie führen.
Handelspräparate
Nach Herstellerangaben wurde im Jahre 2008 das letzte auf dem deutschen Markt verfügbare Fertigpräparat, Cortison CIBA®, wegen Qualitätsproblemen des Zulieferers vom Markt genommen.[9]
Einzelnachweise
- ↑ a b Cortison bei ChemIDplus.
- ↑ a b c A. W Frahm, H. H. J. Hager, F. v. Bruchhausen, M. Albinus, H. Hager: Hagers Handbuch der pharmazeutischen Praxis: Folgeband 4: Stoffe A-K., Birkhäuser, 1999, S. 1099, ISBN 978-3-540-52688-9.
- ↑ a b c Datenblatt Cortisone, ≥98% bei Sigma-Aldrich, abgerufen am 14. September 2011.
- ↑ W. E. Gerabek, B. D. Haage, G. Keil, W. Wegner: Enzyklopädie Medizingeschichte. Walter de Gruyter, 2004, ISBN 978-3-11-015714-7.
- ↑ a b Cortison bei CliniPharm, Universität Zürich, Institut für Veterinärpharmakologie und -toxikologie.
- ↑ a b K. Hardtke et. al. (Hrsg.): Kommentar zum Europäischen Arzneibuch Ph. Eur. 4.0, Cortisonacetat. Loseblattsammlung, 18. Lieferung 2004, Wissenschaftliche Verlagsgesellschaft Stuttgart
- ↑ Heazelwood V.J., Galligan J.P., Cannell G.R., Bochner F. & Mortimer R.H.: Plasma cortisol delivery from oral cortisol and cortisone acetate: relative bioavailability. In: Br. J. Clin. Pharmacol 17(1): 55-59, 1984; PMC 1463287.
- ↑ Fachinformation zu Cortison Ciba® Onlineversion.
- ↑ Novartis Pharma GmbH: Wichtige Information! In: GLANDULA, S. 23, Heft 01/08. PDF.
Weblinks
- Cortison, die Wunderdroge gegen Rheuma auf kraniopharyngeom.de
- Warum muß Cortison ausgeschlichen werden? auf rheuma-online.de – Einführung zu Cortison allgemein und Cortison in der Rheuma-Therapie
- Keine Angst vor Kortison auf netdoktor.de

Bitte den Hinweis zu Gesundheitsthemen beachten! Kategorien:- ATC-H02
- Arzneistoff
- Antidot
- Steroidhormon
- Cyclohexenon
- Cyclohexanon
- Cyclohexan
- Cyclopentan
- Keton
- Diol
Wikimedia Foundation.
