- Bing-Horton-Neuralgie
-
Klassifikation nach ICD-10 G44.0 Cluster-Kopfschmerz IHS/ICHD-II Code 3.1 ICD-10 online (WHO-Version 2006) Der Cluster-Kopfschmerz (Cluster engl. „Büschel, Haufen, Anhäufung“), weitere Namen Bing-Horton-Neuralgie, Histaminkopfschmerz und Erythroprosopalgie (altgr. ἐρυθρός „rot“; πρόσωπον „Gesicht“; ἄλγος „Schmerz“), ist eine primäre Kopfschmerzerkrankung, die sich durch streng einseitige und in Attacken auftretende extremste Schmerzen[1] im Bereich von Schläfe und Auge äußert. Die Bezeichnung Cluster bezieht sich auf die Eigenart dieser Kopfschmerzform, periodisch stark gehäuft aufzutreten, während sich dann für Monate bis Jahre beschwerdefreie Intervalle anschließen können.
Inhaltsverzeichnis
Symptome
Die heftigen und einseitigen Attacken dauern meist zwischen 15 und 180 Minuten und treten unvermittelt vornehmlich aus dem Schlaf heraus auf. Die Kopfschmerzen sind bei den meisten Patienten immer auf der gleichen Seite (78 %).[2] Der Cluster-Kopfschmerz zeigt eine ausgeprägte Tagesrhythmik, am häufigsten kommt es ein bis zwei Stunden nach dem Einschlafen, in den frühen Morgenstunden und nach der Mittagszeit zu Anfällen. Die Häufigkeit beträgt zwischen einer Attacke jeden zweiten Tag und acht Attacken täglich.
Der Kopfschmerzcharakter wird als unerträglich reißend, bohrend, manchmal als brennend geschildert. Seine Haupt-Lokalisation ist meist um das Auge herum, seltener im Bereich des Hinterkopfs. Besonders typisch ist ein während der Kopfschmerzattacken bestehender Bewegungsdrang. Anders als Menschen mit Migräne neigen Patienten mit Cluster-Kopfschmerz nicht dazu, sich ins Bett zurückzuziehen, sondern wandern umher oder schaukeln mit dem Oberkörper. Ein Teil der Patienten berichtet über einen zwischen den Attacken bestehenden leichten Hintergrundschmerz.[2]
Es tritt zudem mindestens eines der nachfolgenden Begleitsymptome auf:[3]
- gerötete Bindehaut des Auges (konjunktivale Injektion)
- tränendes Auge (Lakrimation)
- ein Lidödem
- verengte Pupille (Miosis)
- ein hängendes Augenlid (Ptosis)
- laufende und/oder verstopfte Nase (nasale Rhinorrhoe und/oder Kongestion)
- Schwitzen im Bereich der Stirn oder des Gesichtes.
Diese Symptome erscheinen nur auf der schmerzenden Seite (ipsilateral).
Auch vermeintlich untypische Symptome wie Übelkeit, Licht- und Geräuschempfindlichkeit kommen nach einer neueren Studie regelmäßig vor. Ein Viertel der Patienten erlebt vor dem Anfall eine visuelle Aura, was die klinische Abgrenzung zur Migräne erschwert.[4]
Man unterscheidet den episodischen Cluster-Kopfschmerz (ECH) mit Remissionsphasen von einigen Monaten bis zu mehreren Jahren und den chronischen Cluster-Kopfschmerz (CCH) mit Remissionsphasen von höchstens einem Monat.[3] Bei etwa 80 % der Betroffenen tritt der Cluster-Kopfschmerz episodisch (nur gelegentlich) auf.
Epidemiologie
Die Häufigkeit des Cluster-Kopfschmerzes liegt zwischen 0,2 % und 0,3 % der Bevölkerung.[5][6] Männer sind etwas häufiger als Frauen betroffen, wahrscheinlich ist die Geschlechtsbevorzugung aber nicht so ausgeprägt wie früher angenommen. Vererbungsfaktoren sind bislang nicht bekannt, es wird jedoch eine familiäre Belastung von etwa zwei bis sieben Prozent angenommen.[5][7]
Der Kopfschmerz beginnt im Mittel mit 28 bis 30 Jahren, kann aber in jedem Lebensalter anfangen. Im Regelfall leiden bis zu 80 % der Patienten nach 15 Jahren noch immer an Cluster-Episoden. Allerdings verschwindet (remittiert) der Schmerz bei einigen Patienten in höherem Alter. Bei bis zu 12 % geht eine primär-episodische in eine chronische Verlaufsform über, seltener ist dies umgekehrt.[1]
Ursache
Die Ursachen des Cluster-Kopfschmerzes sind nicht geklärt. Die Erweiterung oder die Entzündung der Blutgefäße scheint nicht, wie früher vermutet, die Ursache für den Kopfschmerz zu sein, sondern eine Folge.[8][9] Bestimmte schmerzleitende Bahnen im Bereich des Trigeminus-Nervs werden durch noch unbekannte Einflüsse stimuliert, was zu einer Kaskade von Veränderungen des Hirnstoffwechsels führt. Man vermutet, dass der „Motor“ der Erkrankung im Hypothalamus liegt,[10][2] Diese „Schaltzentrale“ des Zwischenhirns ist der Sitz für die Steuerung der wichtigsten Regelkreise, beispielsweise des Schlaf-Wach-Rhythmus. Für eine solche Störung sprechen die tageszeitlichen Verteilungsmuster der Cluster-Kopfschmerzen, die auffällige Häufigkeit von Episoden im Frühling und Herbst, sowie bei Cluster-Kopfschmerzpatienten gehäuft auftretende Störungen von Hormonen, die den Tagesrhythmus steuern, beispielsweise Melatonin.[11] Die Ergebnisse bildgebender Verfahren rücken das hypothalamische Grau in den Fokus aktueller wissenschaftlicher Untersuchungen.[8][10][2]
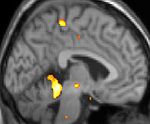
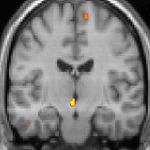
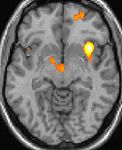
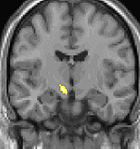
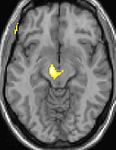
Bildgebende Verfahren obere Bildreihe: Kernspintomographie eines Gehirns in drei Ebenen; überlagert die Bilddaten einer PET mit radioaktivem Wasser (H215O): erhöhte Aktivität in der Schmerzmatrix und im Hypothalamus rechts
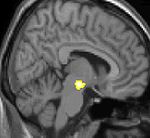
untere Bildreihe: Kernspintomographie mit eingezeichneter Morphometrie: Höherer Anteil an Grauer Substanz im Hypothalamus rechts (im Bild links)
Die Positronen-Emissions-Tomographie (PET) Darstellungen oben zeigen die funktionellen Daten, also die Bereiche die Aktivität aufweisen, wenn der Schmerz da ist im Vergleich zum schmerzfreien Intervall. Man sieht viele Strukturen, die immer bei Schmerz aktiviert sind, die sogenannte Schmerzmatrix, und das Areal in der Mitte (in allen 3 Ebenen), welches spezifisch im Cluster-Kopfschmerz aktiviert ist. Die VBM Bilder unten zeigen die strukturellen Daten. Hier wird dargestellt, ob die Gehirne von Cluster-Kopfschmerz Patienten anders sind als die Gehirne von Menschen ohne Kopfschmerzen. Nur ein Areal ist anders, es enthält mehr Graue Substanz: Dieses entspricht absolut dem oben gezeigten funktionellen Areal. Es handelt sich um den Hypothalamus, dem Bio-Rhythmus und Taktgeber des menschlichen Körpers. Dort wird unter anderem der Schlaf-Wach-Rhythmus generiert. Man vermutet daher den Motor oder die „innere Uhr“ des Cluster-Kopfschmerzes im Hypothalamus.[12][13]. Mit der 1H-Magnetresonanzspektroskopie konnten biochemische Unterschiede zwischen dem Hypothalamus gesunder Menschen und dem Hypothalamus von Cluster-Kopfschmerzpatienten nachgewiesen werden.[14][15]
Diagnose
Die Diagnose erfolgt durch die Erhebung der Krankengeschichte und aufgrund der spezifischen Symptome. Diese sind in der IHS/ICHD-II Klassifikation 3.1 Cluster-Kopfschmerz definiert[3]. Spezielle Laboruntersuchungsmethoden stehen nicht zur Verfügung. Cluster-Kopfschmerz ist also eine Erkrankung, die auf Basis der Beschwerden diagnostiziert wird. Apparative Untersuchungsmethoden tragen nicht zur Diagnose bei, sondern sind nur dann erforderlich, wenn eine andere Erkrankung ausgeschlossen werden soll. Mit Hilfe der cranialen Computertomographie (CCT), der Kernspintomographie, der Dopplersonographie und der Elektroenzephalographie (EEG) können andere Krankheiten, wie zum Beispiel Tumore, Hirnblutungen und Entzündungen ausgeschlossen werden. Weiterhin ist differentialdiagnostisch zwischen Cluster-Kopfschmerz und anderen Kopfschmerzformen wie Migräne, Spannungskopfschmerz, Trigeminusneuralgie, paroxysmaler Hemikranie (CPH), Hemicrania continua zu unterscheiden. Elektrophysiologische, laborchemische und Liquoruntersuchungen helfen diagnostisch meist nicht weiter[2].
Auslösefaktoren
Die Attacken können durch Trigger ausgelöst werden. Diese sind nicht die eigentliche Ursache, aber mögliche Auslöser von Schmerzattacken. Bekannte Trigger sind zum Beispiel Alkohol, Histamin und Nitroglycerin[3]. Patienten berichten zudem von Flackerlicht und grellem Licht, Lebensmittelzusatzstoffen wie Glutamat, Kaliumnitrit und Natriumnitrit, Gerüchen (Lösungsmittel, Benzin, Klebstoffe, Parfüm), Käse, Lärm, Tomaten, Schokolade und Zitrusfrüchten als vermuteten Auslösern von Cluster-Kopfschmerz-Attacken. Weitere mögliche Auslöser: Hitze[16], „napping“ (Schlafen tagsüber), längere Einwirkung von Chemikalien, extreme Wutausbrüche oder Emotionen, länger andauernde körperliche Anstrengung, große Höhenänderungen[17] und Sildenafil[18][19]. Auch das zur vorbeugenden Behandlung verwendete Medikament Lithium kann im Einzelfall Attacken auslösen[20].
Einige Patienten reagieren auf keinerlei Trigger. Die Wirkung der verschiedenen Trigger ist bei den Patienten individuell sehr unterschiedlich.
Therapie und Prophylaxe
Cluster-Kopfschmerz ist eine Erkrankung, die durch medizinische Maßnahmen nicht heilbar ist. Die Intensität der Schmerzattacken und die Attackenhäufigkeit können durch geeignete vorbeugende Behandlung meistens vermindert werden. Bei allen wiederkehrenden Kopfschmerzen ist ein Kopfschmerztagebuch sinnvoll. Dies erleichtert dem Arzt die Diagnostik, dient der Überwachung einer Therapie und kann helfen, mögliche Auslöser (Trigger) zu identifizieren [21].
Akutbehandlung
- Inhalation von 100 % medizinischem Sauerstoff über eine Hochkonzentrationsmaske (Non-Rebreather-Mask) mit Reservoirbeutel und Rückschlagventilen[22]. Andere Atemmasken haben einen schlechteren Wirkungsgrad. Erforderliche Durchflussrate: 7 bis 15 l/min. über eine Dauer von 15 bis 20 Minuten[1]. Sauerstoffbrillen sind nicht geeignet, da die Betroffenen während der Attacken meist nicht durch die Nase atmen können. Zudem kann mit Sauerstoffbrillen nicht die erforderliche Durchflussrate erreicht werden. Aus letztgenanntem Grund sind auch Sauerstoffkonzentratoren ungeeignet, diese erreichen nur eine maximale Durchflussrate von 5,5 l/min. Zur Behandlung geeigneter medizinischer Sauerstoff ist in Druckgasflaschen erhältlich.
- Triptane: Sumatriptan subcutan und Zolmitriptan nasal sind zur Behandlung von Cluster-Kopfschmerzen zugelassen. Sumatriptan als Nasenspray oder Zolmitriptan oral, werden ebenfalls von der Deutschen Gesellschaft für Neurologie empfohlen.[1]
- Intranasale Zufuhr von vierprozentigem Lidocain.[1]
Die Inhalation von reinem Sauerstoff beendet in 78 % der Fälle eine Cluster-Kopfschmerzattacke innerhalb von 15 Minuten[23] und ist nebenwirkungsfrei.[1][2] Die Anwendung von Lidocain hilft nur einem Teil der Patienten und nicht immer. Trotzdem sollte jede Patientin und jeder Patient mit Cluster-Kopfschmerzen diese Therapie ausprobieren, da bei Wirksamkeit Nebenwirkungen vermieden werden.[1] Octreotid kann zur Behandlung von Cluster-Kopfschmerzattacken verwendet werden, wenn andere Medikamente ineffektiv oder kontraindiziert sind.[24]
Unwirksam sind alle herkömmlichen Schmerzmittel (Analgetika) wie Aspirin, Paracetamol, Diclofenac, Ibuprofen sowie Akupunktur, Massagen, Biofeedback, alternative Heilmethoden wie Aloe vera, Nonisaft, Magnetfeldtherapie, „Sauerstoffwasser“.
Vorbeugende Behandlung
Bei chronischem und bei episodischem Cluster-Kopfschmerz ist das vorbeugende Mittel der ersten Wahl die verschreibungspflichtige Substanz Verapamil.[24] Vor der ersten Anwendung, bei Dosissteigerung und bei hohen Dosierungen sind Kontrollen der Herztätigkeit (EKG) erforderlich.[25] Das Medikament ist auf Dauer gut verträglich. Die Wirkung tritt jedoch bei schrittweiser Dosissteigerung erst nach zwei bis drei Wochen ein.[11] Wegen der gleichmäßigeren Wirkstoffabgabe sollte die retardierte Form des Medikamentes bevorzugt werden.[26] Wirksam sind sowohl die retardierte als auch die normale Form des Medikamentes, es gibt dazu keine direkten Vergleichsstudien.[27][24]
Bei Clusterepisoden, die kürzer als zwei Monate dauern kann das Mutterkornalkaloid Methysergid oder Prednisolon eingesetzt werden. Bei Methysergid tritt die Wirkung schon nach drei bis sieben Tagen ein. Weil es jedoch zu Wucherungen von Bindegewebe (retroperitoneale Fibrose) führen kann, sollte es nur bis zu drei Monate eingenommen werden. Das Medikament ist in Deutschland nicht zugelassen und nur über die internationale Apotheke zu beziehen.[11] Prednison und Prednisolon gehören zur Gruppe der Corticosteroide. Diese Abkömmlinge der in der Nebennierenrinde gebildeten Steroidhormone sollten wegen ihrer Nebenwirkungen nicht dauerhaft eingenommen werden (< 14 Tage), sondern als überbrückende Therapie bis zum Wirkungseintritt von Verapamil.[1]
Vorbeugung [1] Mittel der ersten Wahl Verapamil bis 480 mg Corticosteroide (Prednisolon) 100–250 mg Mittel der zweiten Wahl Lithium nach Spiegel Methysergid 8–12 mg Topiramat 100–200 mg Lithiumkarbonat ist in Deutschland die einzige zur Vorbeugung von Cluster-Kopfschmerz zugelassene Substanz. Die Lithiumtherapie ist aufgrund der möglichen Nebenwirkungen die vorbeugende Behandlung der zweiten Wahl bei Cluster-Kopfschmerz. Wenn Verapamil und Lithiumkarbonat versagen, kann ein Versuch mit den ebenfalls verschreibungspflichtigen Substanzen Topiramat, Pizotifen oder Valproinsäure unternommen werden.[11] Ergotamin oder lang wirksame Triptane wie Naratriptan und Frovatriptan können in der Kurzprophylaxe, bis eine andere vorbeugende Therapie greift, eingesetzt werden. Einzelberichte beschreiben einen positiven Effekt von Topiramat und Melatonin.[1] Wenn eine Substanz allein nicht wirkt, muss unter ärztlicher Kontrolle eine Kombination ausprobiert werden.[11]
Den meisten Patienten kann mit den obigen Medikamenten entsprechend der Leitlinie der Deutschen Gesellschaft für Neurologie geholfen werden. Weitere mögliche Medikamente enthält die US Leitlinie zur Behandlung von Cluster-Kopfschmerz.[17] Die aktuelle Forschung und klinische Praxis entdecken gelegentlich weitere Mittel, die eine Wirkung gegen Cluster-Kopfschmerz haben. Die Verwendung von Gabapentin als zusätzliches Medikament zeigte in einer kleinen Studie einen gewissen Erfolg.[28]
In einigen Fällen ist die unspezifische Blockade des Nervus occipitalis major (großer Hinterhauptnerv) mit einem Lokalanästhetikum und Corticosteroiden erfolgreich und daher auf jeden Fall vor einer operativen Therapie zu versuchen.[1][29] Ebenfalls nicht invasiv ist die endoskopische Blockade des Ganglion pterygopalatinum mittels Lokalanästhetikum und Corticosteroiden.[30]
Erst nach Versagen aller medikamentösen Maßnahmen sind in absoluten Ausnahmefällen operative Verfahren zu erwägen. Deren Risiken überwiegen jedoch oft den Nutzen.[1] Abgeraten wird bei Cluster-Kopfschmerz von der aus der Behandlung der Trigeminusneuralgie bekannten Bestrahlung der Eintrittszone des Nervus trigeminus (Gamma-Knife).[31] [32] [33] Ein neues, noch experimentelles vorbeugendes Verfahren ist die elektrische Stimulation des Nervus occipitalis major (Hinterhauptsnerv) mittels im Nackenbereich implantierter Elektroden. [34][35][36] Ein weiteres, noch experimentelles vorbeugendes Verfahren ist die Tiefenhirnstimulation. Dabei werden mittels fest implantierter elektrischer Sonden im Hypothalamus die gestörten Strukturen beeinflusst. In der Therapie des Morbus Parkinson (Schüttellähmung) seit einigen Jahren etabliert wird das Verfahren in wenigen Zentren (Mailand, Lüttich und Kiel) verfeinert und ist als letztes Mittel eine Option für chronische Clusterpatienten, denen nicht anders geholfen werden kann.[1][37]
Umstrittene alternative Methoden
Die Deutsche Migräne- und Kopfschmerz-Gesellschaft (DMKG) rät: Eine Selbstbehandlung ist bei Cluster-Kopfschmerz nicht sinnvoll, da die Medikamente verschreibungspflichtig sind und auf individuelle Bedürfnisse zugeschnitten sein müssen.[11] Für die folgenden Mittel gibt es bisher keine wissenschaftlichen Untersuchungen über deren Wirkungen gegen Cluster-Kopfschmerzen.
Patienten berichten unter anderem von positiven Wirkungen durch
- Ernährungsumstellung
- Trinken von viel Wasser
- Einnahme von Vitamin-B-Präparaten
- Einnahme von Mineralien wie z.B. Magnesium
- Trinken von Energiegetränken zur Attackenkupierung
- Einnahme von Taurinpräparaten
- Einnahme von Extrakten oder Tee aus der Pflanze Kudzu[38]
- die Halluzinogene Psilocybin, LSA oder LSD.[39]
Der Nachweis, dass die Besserung bei einzelnen Betroffenen durch Einsatz einer der genannten Methoden zustande kam und nicht zufällig mit der spontanen Besserung zusammen traf, konnte in prospektiven Studien bislang nicht geführt werden.
Nur wenige Patienten berichten von erfolgreicher Behandlung durch Heilpraktiker.
Geschichte
Die griechische und römische Literatur der Antike erwähnt verschiedene Kopfschmerzerkrankungen, enthält aber keinerlei Hinweise auf die Existenz der Cluster-Kopfschmerzen [40]. Der niederländische Arzt Nicolaes Tulp beschrieb in den 1641 erstmals veröffentlichten „Observationes Medicae“ zwei verschiedene Arten von wiederkehrenden Kopfschmerzen: Die Migräne und vermutlich den Cluster-Kopfschmerz [41]:
... In the beginning of the summer season, [he] was afflicted with a very severe headache, occurring and disappearing daily on fixed hours, with such intensity that he often assured me that he could not bear the pain anymore or he would succumb shortly. For rarely it lasted longer than two hours. And the rest of the day there was no fever, not indisposition of the urine, no any infirmity of the pulse. But this recurring pain lasted until the fourteenth day ... He asked nature for help, ... and lost a great amount of fluid from the nose ... [and] was relieved in a short period of time ...
Vermutlich beschrieb auch Thomas Willis 1672 neben der Migräne die Erkrankung Cluster-Kopfschmerz [42].
Gerard van Swieten, der Leibarzt der Maria Theresia von Österreich und Gründer der Wiener Schule dokumentierte 1745 einen Fall von episodischem Cluster-Kopfschmerz. Diese Beschreibung entspricht den heutigen Diagnosekriterien der International Headache Society (IHS-ICHD-II Klassifikation 3.1) [43]:
A healthy robust man of middle age [was suffering from] troublesome pain which came on every day at the same hour at the same spot above the orbit of the left eye, where the nerve emerges from the opening of the frontal bone; after a short time the left eye began to redden, and to overflow with tears; then he felt as if his eye was slowly forced out of its orbit with so much pain, that he nearly went mad. After a few hours all these evils ceased, and nothing in the eye appeared at all changed
1840 beschrieb Moritz Heinrich Romberg die Ziliare Neuralgie als wiederkehrende Schmerzen im Auge mit Injektion und Pupillenverengung [44]. Die Sluder-Neuralgie, benannt nach dem US-amerikanischen HNO-Arzt Greenfield Sluder (1865–1928) ist ein 1908 vorgeschlagenes, mittlerweile umstrittenes Erklärungsmodell für bestimmte Gesichtsneuralgien. Sluder glaubte, dass das Ganglion pterygopalatinum (früher als Ganglion sphenopalatinum bezeichnet), ein parasympathischer Nervenknoten unter der Schädelbasis hinter dem Gaumen, eine reflektorische Reizung der unmittelbar benachbarten Äste des Nervus trigeminus vermittelt. Er behandelte Trigeminusneuralgien, indem er Alkohol in das Ganglion injizierte. In der aktuellen Literatur wird die Sluder-Neuralgie als Erscheinungsform des Cluster-Kopfschmerzes gesehen [45].
1926 gab der Londoner Neurologe Wilfred Harris (1869–1960) die erste komplette Beschreibung des Cluster-Kopfschmerz Syndroms[46][47] und nannte dieses periodische migränöse Neuralgie.[48] 1936 bezeichnete er die gleiche Erkrankung als Ziliare (migranöse) Neuralgie.[49] Harris war wahrscheinlich der Erste, der das "Cluster" Phänomen korrekt erkannte.[50][51] Er behandelte Patienten teilweise erfolgreich durch Injektion von Alkohol in das Ganglion Gasseri. 1937 berichtet er, dass die subcutane Injektion von Ergotamin Tartrate die Schmerzattacken schnellstens beendet.[50][52]
Die Vidianusneuralgie (siehe Nervus canalis pterygoidei) wurde von Vail [53] 1932 definiert als wiederkehrende, einseitige starke Schmerzen an Nase, Auge, Gesicht, Nacken und Schulter in wiederkehrenden Episoden.
Die vielfachen Neubeschreibungen und Neuentdeckungen des Cluster-Kopfschmerz-Syndroms resultierten in einer Vielzahl von Synonymen und von Verwechslungen mit anderen Erkrankungen, die mit Cluster-Kopfschmerz keinen Zusammenhang haben. Früher verwendete Begriffe nach der IHS-ICHD-II Klassifikation: Ziliare Neuralgie, Erythromelalgie des Kopfes, Bing-Erythroprosopalgie, Hemicrania angioparalytica, Hemicrania periodica neuralgiformis, Histaminkopfschmerz, Horton-Syndrom, Harris-Horton-Syndrom, migränöse Neuralgie nach Harris, Petrosusneuralgie nach Gardner, Sluder-Neuralgie, Neuralgie des Ganglion sphenopalatinum und Vidianusneuralgie [3]. Die Bezeichnung „Bing-Horton-Syndrom“ findet sich in der Internationalen Klassifikation der Krankheiten (ICD-10) G44.0 Cluster-Kopfschmerz [54].
Erst nach der detaillierten Beschreibung des Syndroms durch Bayard T. Horton (1895-1980) und durch den Basler Neurologen Robert Bing (1878–1956) erlangte die Erkrankung in der Mitte des zwanzigsten Jahrhunderts unter den Namen Histaminkopfschmerz und später Bing-Horton-Syndrom einen breiteren Bekanntheitheitsgrad [55][56][57].
Our patients were disabled by the disorder and suffered from bouts of pain from two to twenty times a week. They had found no relief from the usual methods of treatment. Their pain was so severe that several of them had to be constantly watched for fear of suicide. Most of them were willing to submit to any operation which might bring relief. (Hortons Beschreibung 1939) [58].
1947 beschrieb Ekbom das periodische Auftreten der Attacken [59]. Der Begriff „cluster headache“ wurde erstmals 1952 von Kunkle [60] verwendet. 1962 wurde der Cluster-Kopfschmerz in die Klassifikation der Kopfschmerzerkrankungen des Ad Hoc Committees der International Headache Society (IHS) aufgenommen [61].
Literatur
- Hans-Christoph Diener (Herausgeber): Leitlinien für Diagnostik und Therapie in der Neurologie. Clusterkopfschmerz und trigeminoautonome Kopfschmerzen. S. 567-572. Herausgegeben von der Kommission „Leitlinien“ der Deutschen Gesellschaft für Neurologie. Georg Thieme Verlag, 4. überarb. Auflage 2008; ISBN 3-13-132414-7 Online-Version der Deutschen Gesellschaft für Neurologie.
- Limmroth, Volker: Kopf- und Gesichtsschmerzen Schattauer, 2007. ISBN 3-7945-2319-9
- Göbel, Hartmut: Die Kopfschmerzen. Ursachen, Mechanismen, Diagnostik und Therapie 2. bearb. Auflage, 2004. – Springer Verlag, ISBN 3-540-03080-8 (Wissenschaftliche Grundlagen)
- Göbel, Hartmut: Erfolgreich gegen Kopfschmerzen und Migräne 4. Aufl. 2004. XIV, 448 S. m. 99 Abb. Springer, Berlin. ISBN 3-540-40777-4 (Patienten-Ratgeber)
- Busch, Volker: Kopf- und Gesichtsschmerzen Urban & Fischer, 2002. ISBN 3-437-23070-0
- Leroux E, Ducros A: Cluster headache. Orphanet J Rare Dis. 2008 Jul 23;3:20. PMID 18651939
- A. May, M. Leone, J. Áfra, M. Linde, P. S. Sándor, S. Evers, P. J. Goadsby: EFNS guidelines on the treatment of cluster headache and other trigeminalautonomic cephalalgias. European Journal of Neurology. 2006; 13: 1066–1077. PMID 16987158. Volltext (PDF-Datei)
- Sjaastad, Ottar: Cluster Headache Syndrome, W.B. Saunders, London 1992, ISBN 0-7020-1554-7
Weblinks
- Deutsche Migräne- und Kopfschmerzgesellschaft: Cluster-Kopfschmerz, Informationen für Patientinnen und Patienten, Juli 2005 (PDF Datei)
- Deutsche Migräne- und Kopfschmerzgesellschaft: Wie werden Clusterkopfschmerz und trigeminoautonome Kopfschmerzen behandelt?
- Deutsche Migräne- und Kopfschmerzgesellschaft: Therapie und Prophylaxe von Cluster Kopfschmerzen und anderen Trigemino-Autonomen Kopfschmerzen (PDF Datei)
- Klinik für Neurologie am Klinikum Köln-Merheim: Clusterkopfschmerzen
- Patienteninformationen Cluster-Kopfschmerz: CK-Wissen Wiki
Multimedia
- stern.de Gesund leben, Artikel über Cluster-Kopfschmerz vom 29. Mai 2008 zum Anhören.
- Video einer Schmerzattacke aus dem Dokumentarfilmprojekt von Justin Douglas Ott (Englisch):
- Windows Media Format (7,4 MB)
- Quicktime Format (5,9 MB)
Einzelnachweise
| Bitte beachte den Hinweis zu Gesundheitsthemen! |
 |
Hinweis: Dieser Artikel basiert zum Teil auf GFDL-lizenzierten Texten, die aus dem CK-Wissen Wiki übernommen wurden. Eine Liste der ursprünglichen Autoren befindet sich auf den Versionsseiten der CK-Wissen Artikel Geschichte des Cluster-Kopfschmerzes, Symptome, Diagnose, Ursachen, Behandlung, Trigger, Okzipitale Nervenstimulation und Tiefenhirnstimulation. |
Wikimedia Foundation.