- Strahlentherapie
-
Strahlentherapie (auch Strahlenheilkunde, Radiotherapie, Radioonkologie) ist das medizinische Fachgebiet, das sich mit der medizinischen Anwendung von ionisierender Strahlung auf den Menschen und auf Tiere beschäftigt, um Krankheiten zu heilen oder deren Fortschreiten zu verzögern.
Als ionisierende, hochenergetische Strahlen werden vorwiegend Gammastrahlung, Röntgenstrahlung und Elektronen verwendet. In den letzten Jahren wurden auch Anlagen zur Behandlung mit Neutronen, Protonen und schweren Ionen (häufig mit Kohlenstoff-Atomen) errichtet. Nicht ionisierende Strahlen wie zum Beispiel Mikrowellen- und Wärmestrahlen, Licht- und UV-Therapie sowie die Behandlung mit Ultraschallwellen werden der Strahlentherapie nicht zugeordnet.
Strahlentherapie umfasst die Behandlung von gut- und bösartigen Erkrankungen. Sie wird von Fachärzten für Radiologie oder für Strahlentherapie unter Mitwirkung von medizinisch-technischen Assistenten und spezialisierten Medizinphysikern ausgeübt. Ihre Tätigkeit unterliegt der Strahlenschutzverordnung und nachgeordneten Normen. In der klinischen Praxis werden onkologische Strahlentherapien von einem interdisziplinären Team aus Fachärzten, Medizinphysikexperten und medizinisch-technischen Assistenten durchgeführt. Der eigentlichen Therapie geht ein komplexer Planungsprozess – die Bestrahlungsplanung – voraus. Umfangreiche organisatorische und technische Qualitätssicherungsmaßnahmen sorgen dafür, dass Bestrahlungsfehler weitgehend ausgeschlossen werden können.
Nach den in Deutschland gültigen Weiterbildungsordnungen umfasst das Gebiet Strahlentherapie auch die medikamentösen und physikalischen Verfahren zur Radiosensibilisierung und Verstärkung der Strahlenwirkung am Tumor (Radioimmuntherapie und Radiochemotherapie), unter Berücksichtigung von Schutzmaßnahmen der gesunden Gewebe.
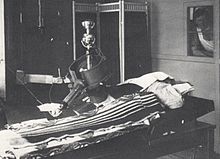
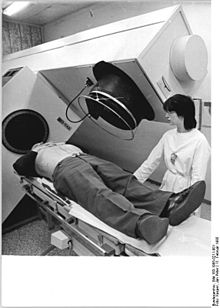 Ein medizinischer Linearbeschleuniger sowjetischer Bauart in der Radiologischen Klinik der Friedrich-Schiller-Universität Jena, DDR im Februar 1985
Ein medizinischer Linearbeschleuniger sowjetischer Bauart in der Radiologischen Klinik der Friedrich-Schiller-Universität Jena, DDR im Februar 1985
Teletherapie
Die Strahlentherapie kennt Methoden zur Teletherapie (von griechisch tele ‚fern‘), wobei die Strahlung von außen auf den Körper des Patienten einwirkt, und die Brachytherapie (von griech. brachys ‚nah‘, ‚kurz‘), bei der die Strahlenquelle sich im oder direkt am Körper befindet.
Bei der Teletherapie wird die erforderliche Strahlung normalerweise in Beschleunigern erzeugt, die sowohl Elektronen- als auch Röntgenbremsstrahlung mit hohen Energien bis 23 MeV (= Mega-Elektronenvolt; für Photonen wird manchmal auch die zahlengleiche, theoretische Beschleunigungsspannung in MV angegeben) bereitstellen können.
Elektronen haben fast die gleiche biologische Wirksamkeit wie Photonen, jedoch eine andere Tiefendosisverteilung im Gewebe. Während die im Gewebe deponierte Dosis einer Photonenstrahlung langsam in Form einer Exponentialkurve abnimmt, haben Elektronen wegen ihrer elektrischen Ladung eine begrenzte mittlere Reichweite (Faustregel: Betrag in MeV/2 in cm). Sie eignen sich für oberflächliche Zielorgane vor Risikoorganen, etwa für die Brustwand vor Herz und Lunge.
Hochenergetischen Photonen und Elektronen ist gemeinsam, dass sie ihr Dosismaximum nicht auf der Hautoberfläche, sondern einige Millimeter tiefer abgeben. Die Ursache für diesen Dosisaufbau ist, dass der eigentliche Dosisbeitrag nur durch Sekundärelektronen stattfindet, die im durchstrahlten Material ausgelöst werden. Gegenüber schwächerenergetischer Strahlung wird so die Haut geschützt. Ist dies nicht erwünscht, etwa bei der Behandlung eines Hauttumors, so wird eine Schicht aus Plexiglas oder gewebeäquivalentem Weichplastik auf die Haut aufgelegt (Bolusmaterial).
Optimal für den Beschuss tieferliegender Organe sind energiereiche Protonen, die das Gewebe davor kaum und dahinter nur minimal schädigen.
CT-gestützte Planung
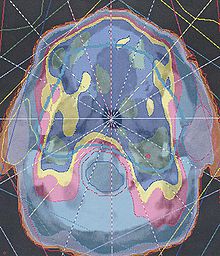 Isodosenplan einer Bestrahlung der Halsregion
Isodosenplan einer Bestrahlung der Halsregion
Eine wesentliche Voraussetzung für die erfolgreiche Strahlentherapie ist die vollständige Erfassung der Tumormasse mit möglichst wenig umgebendem Normalgewebe. Früher wurden die Einstrahlrichtungen und Feldgrenzen nach klinischer Erfahrung mithilfe von Röntgenbildern festgelegt. Heute wird fast immer mithilfe einer Computertomographie, gelegentlich nach Bildfusion mit MR- oder PET-Daten, ein dreidimensionales Modell der Bestrahlungsregion im Planungsrechner erstellt und für die Bestrahlungsplanung zugrundegelegt. Die Tumormasse und Risikoorgane werden meist manuell oder neuerdings auch halbautomatisch segmentiert. Die Strahleigenschaften des Beschleunigers sind dem System aufgrund von aufwendigen Messreihen bekannt. Zur Berechnung der erwarteten Dosisverteilung einer bestimmten Feldanordnung dienen Summations- und Nadelstrahl-Algorithmen und Monte-Carlo-Simulationen. Moderne Planungssysteme können umgekehrt aus einer gegebenen Dosisverteilung mögliche Feldanordnungen berechnen (inverse Planung).
Simulation, Verifikation, IGRT
Die vom Medizinphysiker berechnete und vom Arzt ausgewählte Feldanordnung wird auf den Patienten übertragen. Dies geschieht an einer speziell dimensionierten Röntgendurchleuchtungsanlage (Therapiesimulator), neuerdings auch wieder am CT-Gerät. Bei der „virtuellen Simulation“ im CT werden nacheinander die Mittel- und Eckpunkte der Einzelfelder eingestellt und auf der Haut markiert. Am CT muss zu diesem Zweck ein geeignetes Laser-Koordinatensystem installiert sein. Die Feldränder werden mit individuell gegossenen Bleiblöcken geformt, die für Photonen ca. 5 cm dick sein müssen, für Elektronen 0,5 cm (siehe Abschirmung (Strahlung)).
Bei der echten Bestrahlung werden die Lagerung des Patienten und die Feldparameter aus der Simulation mithilfe von Lichtvisieren und Lasermarkierungen millimetergenau reproduziert. Die Einstellungsgenauigkeit wird überprüft, indem ein Röntgenfilm hinter dem Patienten in den Strahlenweg gebracht wird. Das so erzeugte Bild wird mit den Aufnahmen aus der Simulation verglichen (Verifikation). In manchen Beschleunigern ist zusätzlich eine Röntgendurchleuchtung integriert, sodass die Position wichtiger Organe selbst auf dem Bestrahlungstisch nochmals überprüft und ggf. korrigiert werden kann (sog. image guided radiotherapy, IGRT).
Konformale Bestrahlungstechnik
Standardverfahren der Teletherapie ist heute die 3-dimensional konformale Strahlentherapie, bei dem die zu behandelnde Körperregion in den Überschneidungsbereich der Achsen mehrerer Strahlen platziert wird, die aus unterschiedlichen Richtungen einwirken (Isozentrum), und durch individuell geformte Bleiblenden oder Anpassung der beschleunigerseitig vorhandenen Blenden des Multileafkollimators (MLC) der Zielkontur angepasst sind. Die Felder können noch mit Keilfiltern moduliert werden, um unterschiedliche durchstrahlte Gewebsdicken auszugleichen. Wenn die Einstrahlrichtungen aller Teilfelder auf einer gemeinsamen Ebene liegen (typischerweise eine Schnittebene quer zur Patientenlängsachse), spricht man von koplanarer, sonst von non-koplanarer Planung. Moderne Behandlungspläne nutzen mehrere Volumendefinitionen (Zielvolumen erster und zweiter Ordnung), die unterschiedlich intensiv bestrahlt werden. Diese Techniken sind international genormt, zum Beispiel im ICRU-Report 50.
Intensitätsmodulation
Ein neueres Verfahren, das zunehmend zur Anwendung kommt, ist die intensitätsmodulierte Strahlentherapie (IMRT), bei der nicht nur die Feldbegrenzung, sondern ebenfalls die Strahlendosis innerhalb der Feldfläche moduliert wird. Das geschieht durch metallische Ausgleichskörper (Kompensatoren) im Strahlenweg mit individuell gegossenem Profil für jedes der 6–8 Felder, oder durch zeitgesteuerte Verschiebung beweglicher Multileaf-Blenden während der Bestrahlung. Letzteres Verfahren ist schneller und billiger, die Genauigkeit der Feldformung auf die Breite der einzelnen Lamellen des Multileaf-Kollimators (4–5 mm) ist jedoch begrenzt. Die IMRT erlaubt sehr kompliziert geformte, selbst konkav begrenzte Zielvolumina und eignet sich daher für Tumoren in unmittelbarer Nähe von sensiblen Risikoorganen. Eine IMRT ist sehr zeitaufwendig zu berechnen, auszuführen und zu kontrollieren.
Als Tomotherapie wird ein radiologisches Verfahren bezeichnet, bei dem ähnlich wie in einem Computertomografen die Strahlen von allen Seiten auf die zu bestrahlende Stelle gerichtet werden können. Zu diesem Zweck rotiert die Strahlenquelle in einem entsprechenden Ring (siehe Abbildung).
Die gewünschte Präzision in der Ausrichtung der Bestrahlung wird dadurch erreicht, dass ein mit dem Tomotherapie-Gerät kombinierter Computertomograf verwendet wird, um die genaue Lokalisation eines zu bestrahlenden Tumors regelmäßig neu zu bestimmen. Die mit der Bestrahlung von Tumorpatienten oft einhergehenden Nebenwirkungen sollen dadurch verringert werden.
Die Behandlungsmethode wurde 2003 erstmals klinisch eingesetzt. Sie basiert auf Entwicklungen an der Universität Wisconsin (USA).
Hauptanwendungsbebiete der Tomotherapie sind bösartige Neubildungen wie Prostatakrebs, Lungenkrebs, Brustkrebs und Kopf-Hals-Karzinome.
Wirkungsmechanismus
Die Wirkung der Bestrahlung beruht auf der Energieübertragung auf das durchstrahlte Gewebe in Streuprozessen. Dabei sind direkte Treffer an für das Zellwachstum wesentlichen Biomolekülen weniger bedeutsam als die Ionisierung von Wassermolekülen; die entstehenden freien Radikale sind hochtoxisch. Für die Antitumorwirkung sind Treffer und Schäden an der Erbsubstanz der Zellen DNA verantwortlich, insbesondere Doppelstrangbrüche. Schäden, die die Reparaturfähigkeit der Tumorzelle überschreiten, hindern sie an der Vermehrung (Mitose) oder bringen sie sogar unmittelbar zur Apoptose. Da zur Wirkung mehrere Treffer in enger räumlicher und zeitlicher Nähe eintreten müssen, ist die Dosis-Wirkungsbeziehung einer beliebigen Gewebsreaktion immer sigmoid (S-förmig) mit zuerst langsamem, dann schnellerem Anstieg und zuletzt Sättigung. Die Normalgewebe zeigen etwas geringere Wirkung als der Tumor, das heißt ihre S-Kurve liegt weiter rechts im höheren Dosisbereich. Die optimale Strahlendosis erreicht im Durchschnitt >90 % Tumorvernichtung bei <5 % schweren Nebenwirkungen.
Fraktionierung
Tumorzellen haben in der Regel eine schlechtere Reparaturfähigkeit für DNA-Schäden als normale Zellen. Diesen Unterschied nutzt man aus, indem die Dosisleistung verringert (Protrahierung, wird heute kaum noch verwendet) oder die Gesamtdosis auf tägliche kleine Einzeldosen (1,8–2,5 Gy) verteilt (Fraktionierung) wird. Damit verringert sich die mit der gleichen Dosis abgetötete Zellzahl. Die maximal tolerierte Gesamtdosis des Normalgewebes (ca. 10 Gy bei kleinem Volumen) kann so auf ein Vielfaches gesteigert werden; nur fraktionierte Schemata erreichen tumorizide Herddosen bis 80 Gy. Die biologische Wirkung verschiedener Fraktionierungsschemata kann mit dem linearquadratischen Modell berechnet werden.
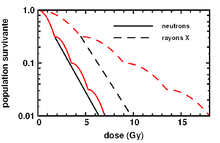
Neutronenstrahlen haben keinen wesentlichen Fraktionierungseffekt, die aufgeteilte Dosis ist ebenso stark wirksam wie die einzeitig eingestrahlte. Das liegt an ihrer sehr hohen Energieabgabe auf kurzer Laufstrecke; ein einziges Teilchen kann eine Vielzahl von Doppelstrangbrüchen innerhalb eines Zellkernes verursachen und damit die Reparaturkapazität der Zelle überschreiten. Man hat versucht, Neutronenstrahlen gegen relativ strahlenunempfindliche Tumoren wie etwa der Prostata oder der Speicheldrüsen einzusetzen. Geladene schwere Teilchen scheinen aber noch bessere physikalische Eigenschaften zu haben (s. u.).
Akzelerierung
Da der Tumor während der Behandlung weiter wächst und radioresistente Zellklone selektioniert, ist die Heilungschance umso größer, je kürzer die Gesamtbehandlungszeit (2–7 Wochen) ist. Das gilt vor allem für schnellwachsende Tumorarten, etwa Rachenkrebs. Man kann die Gesamtbehandlungszeit verkürzen, indem man zwei oder sogar drei Fraktionen pro Tag einstrahlt (Akzelerierung). Dies erhöht jedoch die Nebenwirkungen am Normalgewebe erheblich.
Radiochemotherapie
Strahlentherapie und Chemotherapie verstärken sich gegenseitig in der Wirkung. Viele potentiell heilbare Tumore bei Patienten in gutem Allgemeinzustand werden deshalb mit beiden Verfahren simultan (gleichzeitig) oder sequentiell behandelt, was als Radiochemotherapie bezeichnet wird. Für Lungenkrebs, Darmkrebs, und Tumoren der Halsregion wurde nachgewiesen, dass die simultane Radiochemotherapie anderen Therapievarianten überlegen ist. Wichtige Zytostatika für den Strahlentherapeuten sind 5-Fluoruracil (5-FU) und Cisplatin. Allerdings sind die kombinierten Schemata auch mit stärkeren Nebenwirkungen belastet.
Substanzen, die die Resistenz der Normalgewebe erhöhen sollen, nennt man Radioprotektoren. Amifostin ist der erste und bisher einzige[1] zugelassene Radioprotektor.[2]
Hyperthermie
Schlecht durchblutete, sauerstoffarme Tumoren sind meist strahlenresistent. Umgekehrt kann man beobachten, dass solche Gewebe gegenüber therapeutischer Überwärmung besonders empfindlich sind. Die Kombination der Strahlentherapie mit Hyperthermie hat also theoretische Vorteile. Kleinere Studien bestätigen bessere Heilungschancen bei verschiedenen Tumoren, zum Beispiel schwarzem Hautkrebs, Sarkomen, und rezidiviertem Gebärmutterhalskrebs. Die Daten sind jedoch noch unsicher, auch wegen der unübersichtlichen Vielfalt von Hyperthermietechniken, sodass die Methode noch keine allgemeine Anerkennung gefunden hat.
Radiochirurgie
Will man eine extrem kurze Behandlungszeit und trotzdem abtötende Dosen am Tumor, so ist das in ausgewählten Fällen mit der Radiochirurgie (Syn. stereotaktische Radiochirurgie) möglich. Diese Methode ist praktisch nur bei kleineren Hirntumoren möglich. Der Kopf des Patienten wird während der Behandlung mit einem stereotaktischen Ring fest verschraubt. Neuere Geräte fixieren den Patienten schmerzfrei mit einer enganliegenden Maske. Geeignete Spezialanlagen für die Radiochirurgie sind das Gamma-Knife und vollautomatisierte Linearbeschleuniger, die Industrierobotern ähneln, wie beispielsweise Cyberknife oder Novalis. Die Dosis beträgt 12–18 Gy.
Partikeltherapie
Anlagen mit Neutronen- und Protonenquellen zur Partikeltherapie (genauer: Hadrontherapie) sind in einigen großen Forschungszentren verfügbar, in Villigen (Schweiz) und in Deutschland in Berlin (Helmholtz-Zentrum Berlin für Materialien und Energie, ehemals Hahn-Meitner-Institut, nur Augenbestrahlung). Seit März 2009 gibt es eine klinische Einrichtung zur Protonenbestrahlung, das Rinecker Proton Therapy Center (RPTC), in München. Hier können alle Körperregionen bestrahlt werden [3]. In Essen ist ein Protonentherapiezentrum im Bau.
Anlagen zur Schwerionentherapie gibt es in drei Zentren in Japan (Chiba, Gunda und Kyoto). In Deutschland waren im Rahmen eines Pilotprojektes von 1997 bis 2008 Patienten bei der GSI in Darmstadt behandelt worden. In der Nachfolge ging das Heidelberger Ionenstrahl-Therapiezentrum (HIT) am Universitätsklinikum Heidelberg 2009 in Betrieb. Dort können Patienten sowohl mit Protonen als auch Kohlenstoffionen in der Rasterscanning-Technik behandelt werden. In Kiel und Marburg sind derzeit Zentren für Partikeltherapie mit Protonen und Kohlenstoffionen im Bau. Das Zentrum in Kiel soll seinen Betrieb 2012 aufnehmen [4].
Schwere Teilchen haben im Vergleich zu Photonen und Elektronen eine viel dichtere Energieabgabe an das durchstrahlte Gewebe (Linearer Energietransfer LET). Sie wirken auch bei schlecht durchbluteten, strahlenresistenten Tumoren wie beispielsweise Chordomen. Die elektrisch geladenen Teilchen (Protonen, Kohlenstoffionen) haben außerdem eine scharf begrenzte Reichweite, so dass Gewebe hinter dem zu bestrahlenden Tumor vollständig geschont werden kann. Schwere Ionen geben ihre Energie an die Materie zunächst nur geringfügig und erst nach fast vollständiger Abbremsung konzentriert ab (sogenannter Bragg-Peak); dies erlaubt es, durch geeignete Wahl der Ionenenergie auch vor dem Tumor gelegenes Gewebe zu schonen (siehe auch Teilchenstrahlung).
Protonen- und Ionentherapie sind zur Zeit nur ausgewählten Erkrankungsfällen vorbehalten.
Brachytherapie
Moderne Verfahren der Brachytherapie umfassen Afterloadingverfahren und Implantationen. Afterloading (eng. für „Nachladen“) nennt man ein Verfahren, bei dem eine kleine Strahlenquelle (Ir-192) ferngesteuert in eine Körperöffnung verbracht und nach vorausberechneter Zeit wieder entfernt wird (Dekorporation). Diese Methode erlaubt einerseits die direkte Bestrahlung zum Beispiel des Uterus und andererseits bestmöglichen Strahlenschutz für das behandelnde Personal. Gegenüber den älteren Radiumstrahlern hat Iridium-192 allerdings den strahlenbiologischen Nachteil der hohen Dosisleistung, die nur begrenzt durch Fraktionierung ausgeglichen werden kann. Der Dosisabstand zwischen erwünschten und unerwünschten Effekten ist kleiner als beim Radium. Afterloading ist besonders für weibliche Unterleibstumoren geeignet. Es gibt zahlreiche Trägersysteme für andere Zielorgane wie etwa die Luft- und Speiseröhren; auch Hohlnadeln zum Spicken solider Gewebe (interstitielles Afterloading) sind verfügbar. Afterloading findet in Strahlenschutzbauwerken ähnlich denen für die Teletherapie statt. Enge Zusammenarbeit mit den Gynäkologen, Internisten und Chirurgen ist zum Erfolg der handwerklich komplizierten Methode unabdingbar.
Bei den Implantationsverfahren werden kleine, gekapselte Strahlungsquellen (eng. seeds) mit kurzer Halbwertszeit in den Körper verbracht und verbleiben dort dauerhaft, während ihre Aktivität abklingt. Eine typische Anwendung sind Seed-Implantationen der Prostata mit Iod-125 (59 Tage Halbwertszeit). I-125 gibt sehr schwachenergetische Gammastrahlen ab, die den Körper des Patienten nicht verlassen [5]. Es ist daher kein spezieller Operationssaal und keine Quarantäne erforderlich.
Therapie mit Nukliden
Offene Radionuklide fallen prinzipiell in das Fachgebiet der Nuklearmedizin, die mit der Radioiodtherapie und ähnlichen Methoden der Radionuklidtherapie große Erfahrung hat. Einzelne Substanzen ergänzen jedoch auch in der Hand des Strahlentherapeuten das Therapiespektrum; beispielsweise wirkt eine Injektion mit radioaktivem Strontium-89 effektiv gegen die Schmerzen einer fortgeschrittenen Knochenmetastasierung. Noch nicht abschließend bewertet ist der Ansatz, tumorspezifische Antikörper mit radioaktiven Substanzen zu koppeln, die Betastrahlung im Nahbereich emittieren (Radioimmuntherapie). Allerdings hat die Anwendung von radioaktiv markiertem Ibritumomab (monoklonarer chimärer Antikörper gegen CD20) mit einem Yttrium-Isotop (Ibritumomab-Tiuxetan) bereits Einzug in die klinische Praxis erhalten.
Nachsorge
Strahlentherapeuten sind dazu verpflichtet, sich nach Abschluss einer Strahlentherapie über die eingetretenen Wirkungen und Nebenwirkungen zu informieren. Gewöhnlich wird der Patient zu Nachsorgeuntersuchungen einbestellt, etwa nach sechs Wochen und nochmals nach einem Jahr. Prinzipiell sollte der Strahlentherapeut den Patienten über mehrere Jahre wegen der oft erst spät eintretenden Nebenwirkungen nachsorgen.
Unabhängig davon werden nach der Behandlung einer Krebserkrankung routinemäßige Nachsorgeuntersuchungen beim Hausarzt, Frauenarzt usw. empfohlen.
Geschichte der Strahlentherapie
Am 28. Dezember 1895 versandte Wilhelm Conrad Röntgen die erste seiner drei Mitteilungen über eine neue Art von Strahlen. Die Ärzteschaft nahm die Entdeckung begeistert auf; noch 1896 wurden in ganz Europa und in den USA Hunderte von Röntgenapparaten in Betrieb genommen. Der erste Hersteller, der Röntgens Idee aufgegriffen hatte, die Erlanger Vereinigten Physikalisch-Mechanischen Werkstätten Reiniger, Gebbert & Schall, ging 1925 im Siemens-Konzern auf. In den USA wurde General Electric zum größten einschlägigen Hersteller.
Schnell wurde erkannt, dass die Strahlen Hautentzündungen und Haarausfall verursachen. Erst in den Folgejahren gelangten die schwerwiegenden Strahlenschäden bis hin zum Tod vieler Röntgenärzte in das Bewusstsein der Anwender. Erst 1904 schrieb der Bostoner Zahnarzt William Herbert Rollins das weltweit erste Buch über Strahlenfolgen. Zunächst war man über die Wirkung erfreut und versuchte sie therapeutisch zu nutzen. Am 6. März 1897 veröffentlichte der Österreicher Leopold Freund in der Wiener Medizinischen Wochenschrift einen Artikel mit dem Titel Ein mit Röntgen-Strahlen behandelter Fall von Naevus pigmentosus piliferus (Tierfell-Muttermal). Die Behandlung eines fünfjährigen Mädchens war der erste beschriebene Fall, bei dem Röntgenstrahlen zu Heilzwecken angewendet wurden. Im Jahr 1903 gab Freund das erste Lehrbuch der Strahlentherapie heraus: Grundriss der gesamten Radiotherapie für praktische Ärzte.
Neben diagnostischen Geräten entwickelten die Ingenieure bald spezielle Therapieröhren und -generatoren. Ein wichtiger Meilenstein war die von William David Coolidge erfundene Hochleistungsröhre. In Erlangen wurde 1925 eine Anlage vorgestellt, die es erlaubte, die Röntgenröhre um den Patienten herumzuschwenken und das Ziel aus mehreren Richtungen zu bestrahlen. Diese sogenannte „Kreuzfeuerbestrahlung“ war der Vorläufer der modernen Konformaltherapie. Nach dem 2. Weltkrieg ersetzten radioaktive Strahler mit höherer Leistung und Maximalenergie fast alle Therapieröhren. Nur für die Behandlung von oberflächlichen Hauttumoren werden gelegentlich noch Röntgenstrahler eingesetzt (Grenzstrahlen- und Weichstrahlengeräte).
Fast gleichzeitig mit der Entwicklung von Röntgenstrahlern war die Entdeckung und technische Nutzung der natürlichen Radioaktivität einhergegangen, aufbauend auf der Entdeckung des Radiums durch Marie und Pierre Curie 1898. Radiumstrahlen sind viel energiereicher als Röntgenstrahlung und dringen sehr tief in den Körper ein. Radium lässt sich zudem industriell herstellen und konfektionieren, die Radiumstrahler benötigen keine Stromquelle und zerfallen extrem langsam. Sie eignen sich besonders zur Brachytherapie in Körperhöhlen. Daher richteten viele Kliniken nach dem Muster des 1910 in Stockholm gegründeten Radiumhemmet Strahlentherapieeinheiten ein (Stockholmer Methode), vorzugsweise innerhalb der Gynäkologie. 1949 wurde in einem Demonstrationsfilm die an der Frauenklinik der Universität Göttingen entwickelte „Göttinger Methode“ vorgestellt, eine Kleinraumbestrahlung mit Radium im „Siemens-Körperhöhlenrohr“. Sie gilt als einer der Vorläufer des heute üblichen Afterloadings.
1941 schaltete Enrico Fermi den ersten Atomreaktor der Welt ein. In diesen Reaktoren ist die Herstellung von künstlichen Radionukliden möglich, die gegenüber dem Radium geeignetere physikalische Eigenschaften haben, vor allem eine höhere Dosisleistung pro Masseeinheit. In der Teletherapie wurden die Röntgenröhren bis 1960 überall durch Strahlenkanonen mit Quellen aus radioaktivem Cobalt-60 oder Cäsium-137 ersetzt. Wegen der damit verbundenen Strahlenschutzprobleme gab es schon 1954 die ersten Versuche, elektrisch betriebene Teilchenbeschleuniger für die Therapie zu modifizieren, angefangen mit einem großen Van-de-Graaff-Beschleuniger in Berkeley, später vorwiegend mit beweglich konstruierten Betatrons. Diese Anlagen waren jedoch sehr teuer und aufwendig bei schwacher Dosisleistung, sodass die sogenannten Telecurie-Geräte in den meisten Kliniken weiter genutzt wurden. Strenge Strahlenschutzvorschriften für den Erwerb, die Nutzung, und die Entsorgung sollten ernsthafte Unfälle mit den etwa lippenstiftgroßen Quellen verhindern. Dennoch kam es in der Vergangenheit – beispielsweise beim Goiânia-Unfall im Jahre 1987 in Brasilien und beim Nuklearunfall von Samut Prakan im Jahre 2000 in Thailand – zu folgenschweren Zwischenfällen durch die illegale Entsorgung ausgedienter Strahlenquellen. Wegen ihrer überlegenen technischen Eigenschaften und im Hinblick auf solche Risiken ersetzten schließlich die Linearbeschleuniger, die seit ca. 1970 verfügbar waren, die Cobalt- und Caesiumstrahler in der Routinetherapie. In Deutschland sind Anfang der 2000er Jahre die letzten Kobaltkanonen außer Betrieb gegangen. Linearbeschleuniger dürfen im Gegensatz zu den Röntgen- und Telecurieanlagen nur in Anwesenheit eines Medizinphysikers benutzt werden, dem auch die technische Qualitätskontrolle obliegt. Die effektiv auf den Patienten abgegebene Dosis ist sehr vielen Einflüssen und Fehlermöglichkeiten unterworfen, sodass nur durch peinlich genaue Überwachung der Maschine schwere Unfälle wie der Therac-25-Fehler 1986 verhindert werden. Neue Verfahren wie die IMRT ergeben weitere Risiken, die in ihrer Komplexität und Unanschaulichkeit begründet sind [6][7].
In der Brachytherapie wurde Radium noch lange weiterverwendet. Dabei mussten die etwa bohnengroßen Radiumpatronen von Hand eingesetzt, nach 1–2 Tagen wieder entfernt und gereinigt werden. Wegen der hohen Strahlenbelastung des Personals und der Gefahr versehentlicher Kontaminationen wurden die europäischen Radiumstationen bis 1990 nach und nach durch Afterloading-Systeme ersetzt, die mit dem künstlichen und intensiv strahlendem Isotop Iridium-192 bestückt sind.
Anwendung gegen gutartige Erkrankungen
Zahlreiche chronisch-entzündliche und degenerative Erkrankungen wie Fersensporn, Tennisellbogen, Schulterschmerzen, Arthrosen der verschiedenen Gelenke, Wirbelkörperhämangiome, Induratio Penis plastica und andere können strahlentherapeutisch behandelt werden. Diese sogenannte Reizbestrahlung weit unterhalb der gewebeabtötenden Dosis ist mit Ausnahme des stochastischen Risikos nebenwirkungsfrei. Die Ansprechraten liegen bei 50 bis 70 %. Die verwendeten Gesamtdosen liegen im Bereich von 1 bis 20 Gray und sind somit deutlich niedriger als die Dosen, die bei der Therapie von Krebserkrankungen (20 bis 80 Gy) verwendet werden müssen. Niedrigdosierte Strahlung reduziert die Aktivität von Leukozyten und Vorläuferzellen des Bindegewebes und mindert die Ausschüttung von Zytokinen; damit hemmt sie akute und chronische Entzündungsprozesse. Direkte Hemmung der Schmerzrezeptoren wird ebenfalls vermutet. Insbesondere Schulterschmerzen und Fersensporne sind der Strahlentherapie gut zugänglich. In Deutschland werden pro Jahr etwa 37 000 Patienten mit nicht-malignen Erkrankungen bestrahlt, mit steigender Tendenz [8].
Anwendung gegen Krebs
Bösartige Tumoren werden sehr häufig bestrahlt; oft auch in Kombination mit anderen Behandlungsverfahren wie Operation und Chemotherapie. Etwa jeder zweite Krebskranke erhält eine oder mehrere Strahlentherapien. Etwa gleich häufig sind palliative Bestrahlungen, etwa von Knochenmetastasen, und kurative, das heißt in Heilungsabsicht angewendete Behandlungsserien. Neoadjuvante Strahlentherapie soll den Tumor für eine nachfolgende Operation verkleinern; adjuvante Strahlentherapie soll das Ergebnis einer vorangegangenen Operation sichern und mikroskopische Tumornester vernichten. Im onkologischen Log cell kill-Konzept kann von einer korrekt dosierten Strahlentherapie eine Reduktion der Tumorzellzahl um den Faktor 1000 erwartet werden.
In allen Fällen nutzt man die Tatsache aus, dass Tumorgewebe strahlenempfindlicher ist als das umgebende Normalgewebe. Die Heilwirkung erfordert Fraktionierung und hohe Gesamtdosen von 20 bis 80 Gray je nach Art des Tumors. Symptomlindernde Behandlungen für unheilbare Patienten können kürzer sein; beispielsweise können Knochenherde mit einmalig 8 Gy schmerzlindernd behandelt werden.
Mit modernen Strahlentherapieverfahren können heutzutage in stadienabhängiger Kombination mit Chirurgie und Chemotherapie eine Vielzahl von Tumorerkrankungen auch in fortgeschrittenen Stadien geheilt werden. Über alle Tumorarten und Stadien gemittelt beträgt die Heilungschance ca. 50 %. Einzelne Tumoren wie etwa der Morbus Hodgkin und das Seminom des Hodens können fast immer geheilt werden. Die häufigsten Indikationen zur Strahlentherapie sind zurzeit Prostatakrebs, adjuvant nach Brustkrebs-Operationen, und beim Enddarmkrebs. Ein besonderer Vorteil ist die Tatsache, dass durch eine Strahlentherapie ein Organerhalt auch in Situationen, bei denen die Erkrankung schon relativ weit fortgeschritten ist, möglich bleibt. Hier kann vor allem die Kombination von Strahlentherapie mit einer Chemotherapie bei Krebserkrankungen des Kehlkopfs angeführt werden. Bei anderen Tumorerkrankungen, wie zum Beispiel dem Prostatakarzinom, stehen operative Verfahren und strahlentherapeutische Verfahren zueinander in Konkurrenz mit vergleichbaren Ergebnissen. Hier ist es die Aufgabe des beratenden Arztes, dem Patienten alle Vor- und Nachteile der jeweiligen Verfahren zu erläutern. Erstrebenswert sind in diesem Zusammenhang zertifizierte Tumorzentren, in denen alle Fachdisziplinen vertreten sind und die dem Patienten damit eine umfassende Beratung ermöglichen.
Einige Tumoren weisen jedoch eine nur geringe Strahlungsempfindlichkeit auf. Die Ursache hierfür ist ein Sauerstoffmangel (Hypoxie) im Tumorgewebe.[9] Verschiedene Therapiekonzepte versuchen mit Hilfe von sogenannten Radiosensitizern (Strahlungssensibilisatoren) die Strahlungsempfindlichkeit dieser Tumoren zu erhöhen.[10]
Sachaufklärung gegen die Angst
Der nach wie vor bestehenden Angst vor der Strahlentherapie setzt die Deutsche Krebshilfe Sachaufklärung entgegen. Dazu gehört die erste DVD „Strahlentherapie“ der von der Röntgenärztin Mildred Scheel gegründeten Hilfsorganisation. Der Patienten-Informationsfilm aus der Reihe „Die blaue DVD“ wird von der Deutschen Krebshilfe kostenlos abgegeben und klärt auch darüber auf, dass die Strahlentherapie „Standard in der modernen Krebsbehandlung“ ist.[11]
Professor Dr. Peter Herschbach, Psychoonkologe am Universitäts-Klinikum rechts der Isar, in München, schildert die Ängste und Bedenken: „Viele Betroffene stehen der Bestrahlung zunächst misstrauisch oder sogar ablehnend gegenüber. Sie wissen zwar, dass die Strahlen einen Tumoren verkleinern und vernichten. Sie wissen aber auch, dass diese Strahlen Nebenwirkungen verursachen. Dies verunsichert und belastet viele Patienten.“
Nebenwirkungen der Strahlenbehandlung
Siehe auch: Strahlenfolgen am VerdauungstraktFrühreaktionen am Normalgewebe
Einige Nebenwirkungen (Frühreaktionen) treten in Abhängigkeit von der Dosis, Eindringtiefe und Anzahl der applizierten Einzeldosen auf: Hautrötungen im Bestrahlungsfeld und Schleimhautentzündungen im Mund-Rachen-Bereich oder der Speiseröhre, wenn die Kopf-Hals-Region bestrahlt wird. Völlegefühl, Übelkeit oder Durchfälle sowie Blasenbeschwerden treten bei Bestrahlungen im Bauchbereich auf. Mit Haarausfall ist nur zu rechnen, wenn der Kopf bestrahlt wird.
Nebenreaktionen sind im allgemeinen bezogen auf sogenannte Risikoorgane. Jedes Risikoorgan hat seine eigene Toleranzdosis (in Gray), ab der Nebenwirkungen zu erwarten sind. Diese Toleranzdosen dürfen nicht überschritten werden. Diese Toleranzdosen ergeben sich aus der Strahlensensibilität des Gewebes, sowie dessen Regenerationsfähigkeit, und ob das gesamte Organ oder nur ein Teil bestrahlt wird. Seriell aufgebaute Organe wie der Dünndarm sind besonders kritisch, weil der Ausfall eines kleinen Teilsegments die Funktion des gesamten Organs gefährdet. Äußerst sensibel sind auch Gewebe mit streng hierarchischem Aufbau, die sich beständig aus einer kleinen Population teilungsfähiger Stammzellen regenerieren, beispielsweise Schleimhaut oder Knochenmark. Die Frühschäden werden nach der weltweit gültigen CTC-Klassifizierung (common toxicity criteria) quantifiziert.
Spätreaktionen
Spätreaktionen nach mehr als drei Monaten beruhen auf Gefäßverengungen und Fibrosierung (Narbenbildung) im Bindegewebe. Häufig sind Verfärbungen der Haut, Verhärtungen im Unterhautfettgewebe, Xerostomie (Mundtrockenheit) durch Schädigung der Speicheldrüsen, Geschmacksverlust, Knochen- und Zahnschäden, Lungenfibrose, und andere. Bei Bestrahlungen im Beckenbereich ist mit Infertilität zu rechnen. Spätfolgen werden in die Schweregrade 0-5 der LENT-SOMA-Klassifizierung (late effects on normal tissues, in subjective, objective, management and analytic categories) eingeordnet.
Kumulative Folgen
Während die frühen Strahlenreaktionen sich vollständig zurückbilden, bleiben die Spätreaktionen lebenslang erhalten. Vorbestrahlte Organe sind sehr empfindlich und neigen bei weiteren Dosiseinträgen zu schweren Nebenwirkungen bis hin zur Nekrose. Strahlentherapeutische Faustregeln ermöglichen einige Jahre nach einer Behandlung eine Wiederholung mit reduzierter Dosis.
Stochastische Strahlenschäden
Stochastische Strahlenrisiken treten nicht zwangsläufig auf und haben keine Dosis-Wirkungsbeziehung, sondern eine dosisabhängige Eintrittswahrscheinlichkeit. Im Gegensatz zu den nicht-stochastischen Nebenwirkungen gibt es keinen unteren Schwellenwert. Stochastische Risiken sind die Induktion bösartiger Tumoren, und die Keimzellschädigung mit der Gefahr von Missbildungen in den kommenden Generationen. Naturgemäß sind diese Risiken in hohem Maß alters- und zustandsabhängig. Sie sind in den Veröffentlichungen der ICRP und UNSCEAR tabelliert. Die Krebsinduktion innerhalb von 10 Jahren nach einer Strahlentherapie wird auf bis zu 2 % geschätzt (je nach Region und Volumen); dabei muss berücksichtigt werden, dass auch Chemotherapien karzinogene Potenz besitzen und dass die Krebserkrankung selbst das statistische Risiko für weitere Krebserkrankungen erhöht. Das Risiko für eine Keimbahnschädigung liegt in der ersten Kindgeneration bei ca. 1,4 %, bei 0,7 % in der zweiten, und kumulativ bei 0,7 % in allen weiteren Generationen. Hier sind synergistische mutagene Wirkungen der Zytostatika anzunehmen. Männern wird empfohlen, im ersten Jahr nach einer Strahlentherapie auf die Zeugung zu verzichten.
Facharzt für Strahlentherapie
Infolge der technischen und prozeduralen Weiterentwicklung im Gebiet der Strahlentherapie wurde sie aus dem Gebiet der Radiologie ausgegliedert und ein neuer Facharzt geschaffen, unter Bestandschutz für die bereits tätigen Ärzte für Radiologie. Die Muster-Weiterbildungsordnung der deutschen Bundesärztekammer dient den rechtsverbindlichen Länderregelungen als Vorlage. Die aktuelle MWBO (zuletzt revidiert 2003) fordert für die Anerkennung als Facharzt für Strahlentherapie eine fünfjährige Weiterbildungszeit in gemäß § 5 zur Weiterbildung ermächtigten Abteilungen, von der ein Jahr im Stationsdienst abgeleistet werden muss, 6 Monate davon in einem beliebigen Gebiet. Früher war ein Jahr in der diagnostischen Radiologie vorgeschrieben; dies ist immer noch auf freiwilliger Basis anrechenbar. Die reine Zeit in der Strahlentherapie beträgt also 3 bis 4 Jahre.
Am 31. Dezember 2008 waren in Deutschland 1054 Strahlentherapeuten registriert, von denen 260 niedergelassen waren. 121 übten keine ärztliche Tätigkeit aus [12]. Die DEGRO (Deutsche Gesellschaft für Radioonkologie) bildet ihre nationale Fachgesellschaft. Einschlägige Normierungen und Forschungen werden von der Arbeitsgemeinschaft für Radioonkologie in der DKG organisiert. Internationale Fachgesellschaften der Strahlentherapeuten sind die ESTRO und die EORTC.
Strahlentherapie in der Tiermedizin
In der Veterinärmedizin kann die Strahlentherapie ebenso eingesetzt werden wie beim Menschen, dennoch spielt sie hier nur eine untergeordnete Rolle. Grund ist vor allem die mangelnde Verfügbarkeit entsprechender Einrichtungen. Die Nutzung humanmedizinischer Zentren für Strahlentherapie ist durch deren hohen Auslastungsgrad limitiert[13]. Ein weiterer Aspekt sind die damit für den Tierbesitzer verbundenen Kosten, die mit der begrenzten Überlebenszeit abgewogen werden müssen. Zudem müssen die Patienten in eine Kurzzeitnarkose gelegt werden, um eine einwandfreie Positionierung zu gewährleisten. Kurative (heilende) und palliative (Lebensverlängernde) Tumorbestrahlungen finden daher zumeist dort Einsatz, wo eine chirurgische Tumorresektion aus kosmetischen und anatomischen Gründen nur schwierig ist, wie beispielsweise am Kopf und den Gliedmaßen. Darüber hinaus findet auch die Radioiodtherapie Einsatz, vor allem bei der Schilddrüsenüberfunktion der Katzen.
Die häufigste Indikation sind bösartige Hauttumoren wie Karzinome, Weichteilsarkome und Mastzelltumoren. Hier wird die Strahlentherapie vor allem im Anschluss an eine chirurgische Entfernung zur Vermeidung von Rezidiven durchgeführt. Aufgrund der kosmetisch-chirurgischen Limitierung werden auch bei Tumoren der Maul- und Nasenhöhle wie Plattenepithelkarzinome, maligne Melanome, Fibrosarkome und Zahnfleischgeschwulste (akanthomatöse Epuliden) Bestrahlungen durchgeführt. Bei Tumoren im Zentralnervensystem (Gliome, Meningiome und Adenome der Hypophyse) gilt die Strahlentherapie als Mittel der Wahl. Bei Osteosarkomen der Gliedmaßen wird dagegen eine Amputation mit anschließender Chemotherapie bevorzugt, die Strahlentherapie kann hier palliativ angewendet werden, wenn der Besitzer des Tieres eine Amputation ablehnt. Maligne Lymphome sind meistens weit im Tier verstreut und Ganzkörperbestrahlungen sind kaum vertretbar, so dass hier allenfalls einzelne Herde bestrahlt werden, in der Regel mit einer Chemotherapie kombiniert.
Quellen
- ↑ D. Citrin, A. P. Cotrim, F. Hyodo, B. J. Baum, M. C. Krishna, J. B. Mitchell: Radioprotectors and mitigators of radiation-induced normal tissue injury. In: The oncologist Band 15, Nummer 4, 2010, S. 360–371, ISSN 1549-490X. doi:10.1634/theoncologist.2009-S104. PMID 20413641. PMC PMC3076305. (Review).
- ↑ J. R. Kouvaris, V. E. Kouloulias, L. J. Vlahos: Amifostine: the first selective-target and broad-spectrum radioprotector. In: The oncologist Band 12, Nummer 6, Juni 2007, S. 738-747, ISSN 1083-7159. doi:10.1634/theoncologist.12-6-738. PMID 17602063. (Review).
- ↑ Rinecker Proton Therapy Center Protonentherapiezentrum in München
- ↑ [1]
- ↑ Herstellerinformation für I-125-Seeds, Amersham (PDF)
- ↑ NDR Online 28. September 2005: UKE-Strahlentherapie – Mitarbeiter sah keine Gefahr
- ↑ Tagesspiegel 13. Oktober 2006: Krebskranker stirbt an Überdosis.
- ↑ Köhler 2007: Strahlentherapie bei benignen Erkrankungen. (PDF)
- ↑ L. B. Harrison, M. Chadha, R. J. Hill, K. Hu, D. Shasha: Impact of tumor hypoxia and anemia on radiation therapy outcomes. In: The oncologist Band 7, Nummer 6, 2002, S. 492–508, ISSN 1083-7159. PMID 12490737. (Review).
- ↑ W. Rhomberg, J. Dunst: Radiosensitizer. In: H. J. Schmoll, K. Höffken, K. Possinger (Hrsg.): Kompendium Internistische Onkologie Standards in Diagnostik und Therapie. Springer, 2005, ISBN 3-540-20657-4, S. 619. Eingeschränkte Vorschau in der Google Buchsuche
- ↑ Dr. med. Eva Kalbheim, Deutsche Krebshilfe, 22. August 2011
- ↑ Tabelle der Bundesärztekammer 2008: Ärztinnen/Ärzte nach Bezeichnungen und ärztlichen Tätigkeitsbereichen. (PDF)
- ↑ Hirschfeld D, et al.: Strahlentherapie in der Kleintiermedizin. Praktischer Tierarzt 82:1, 16–21 (2001) (PDF)
Literatur
- Michael Wannenmacher, Jürgen Debus, Frederik Wenz (Hrsg.): Strahlentherapie. Springer, Berlin 2006. ISBN 3-540-22812-8 (Lehrbuch)
- Rolf Sauer: Strahlentherapie und Onkologie. Urban & Fischer bei Elsevier, 2002, ISBN 3-437-47500-2 (Lehrbuch)
- Alain Gerbaulet et al. (Hg): The GEC/ESTRO Handbook of Brachytherapy. Arnold Australia 2003. ISBN 0-340-80659-1, Volltext online (Lehr- und Handbuch, englisch)
- Carlos A. Perez, Luther W. Brady, Edward C. Halperin (Hrsg.): Principles and Practice of Radiation Oncology. Lippincott, New York 2003. ISBN 0-7817-3525-4 (Lehrbuch, englisch)
- Jane Dobbs, Ann Barrett, Dan Ash: Practical Radiotherapy Planning. Hodder Arnold, 1999, ISBN 0-340-70631-7, (Lehrbuch zur Teletherapie-Bestrahlungsplanung, englisch)
- Barbara Kaser-Hotz und Bettina Kandel: Strahlentherapie. In: Suter/Kohn (Hrsg.): Praktikum der Hundeklinik. Paul Parey Verlag, 10. Aufl. 2006, S. 1115-1118. ISBN 3-8304-4141-X
- Selby, Boris Peter; Walter, Stefan; Sakas, Georgios; Stilla, Uwe (2008): Automatic Geometry Calibration of X-Ray Equipment for Image Guided Radiotherapy. In: Particle Therapy Co-Operative Group (PTCOG) Proceedings. Jacksonville, Bd. 47, S. 119.
Weblinks
 Commons: Strahlentherapie – Sammlung von Bildern, Videos und Audiodateien
Commons: Strahlentherapie – Sammlung von Bildern, Videos und Audiodateien- Deutsche Gesellschaft für Radioonkologie
- Deutsche Gesellschaft für Medizinische Physik
- European Society for Therapeutic Radiology and Oncology
- Protonen-Therapie am Paul Scherrer Institut
- Biophysik am GSI Helmholtzzentrum für Schwerionenforschung
- Medizinische Strahlenforschung am OncoRay – Gemeinsames Zentrum für medizinische Strahlenforschung in der Onkologie
- Biologische Äquivalenzdosis Rechner (deutsch)

Bitte den Hinweis zu Gesundheitsthemen beachten! 
Dieser Artikel wurde in die Liste der lesenswerten Artikel aufgenommen. Kategorien:- Wikipedia:Lesenswert
- Strahlentherapie
- Strahlenbiologie
Wikimedia Foundation.