- Herzinsuffizienz
-
Klassifikation nach ICD-10 I11.0- Hypertensive Herzkrankheit mit (kongestiver) Herzinsuffizienz I13.0- Hypertensive Herz- und Nierenkrankheit mit (kongestiver) Herzinsuffizienz I50.00 Primäre Rechtsherzinsuffizienz I50.01 Sekundäre Rechtsherzinsuffizienz I50.11 Linksherzinsuffizienz ohne Beschwerden (NYHA-Stadium I) I50.12 Linksherzinsuffizienz mit Beschwerden bei stärkerer Belastung (NYHA-Stadium II) I50.13 Linksherzinsuffizienz mit Beschwerden bei leichterer Belastung (NYHA-Stadium III) I50.14 Linksherzinsuffizienz mit Beschwerden in Ruhe (NYHA-Stadium IV) I50.19 Nicht näher bezeichnete Linksherzinsuffizienz I50.9 Nicht näher bezeichnete Herzinsuffizienz R57.0 Kardiogener Schock ICD-10 online (WHO-Version 2011) Die Herzinsuffizienz ist die krankhafte Unfähigkeit des Herzens, die vom Körper benötigte Blutmenge ohne Druckanstieg in den Herzvorhöfen zu fördern.
Inhaltsverzeichnis
Laiensprache und Doppeldeutungen
Die gebräuchliche deutsche Übersetzung „Herzschwäche“ trifft den Begriff nur ungenau, weil nicht nur eine krankhaft verminderte Pumpfunktion (systolische Herzinsuffizienz oder Herzmuskelschwäche), sondern auch eine gestörte Füllung des Herzens (diastolische Herzinsuffizienz bei unbeeinträchtigter Pumpfunktion) zur Herzinsuffizienz führen kann. Eine akute, schwere Herzinsuffizienz wird gelegentlich als Herzversagen bezeichnet, wobei eine allgemein akzeptierte Definition dieses insbesondere in Leichenschauscheinen häufig verwendeten Begriffs fehlt. Kritiker wenden ein, dass Herzversagen wohl auch deshalb als häufigste Todesursache genannt wird, weil das Herz letztlich bei jedem natürlich Verstorbenen versagt hat und die tatsächlich zum Tode führende Krankheit oft nicht ermittelt wurde.
Einteilung
Verlauf
Die Herzinsuffizienz kann in zwei verschiedenen Verlaufsformen auftreten, der chronischen und der akuten Form.
Die akute Herzinsuffizienz entwickelt sich im Verlauf von Stunden bis Tagen. Ursachen sind:
- Tachykarde (zu schnelle) oder bradykarde (zu langsame) Herzrhythmusstörungen.
- mechanische Behinderung der Herzkammerfüllung, z. B. durch Perikardtamponade
- plötzlich auftretende Klappeninsuffizienzen durch Einriss einer vorgeschädigten Herzklappe
- akut und schwer verlaufende Herzmuskelentzündung
- Lungenembolie
- plötzlicher Verlust der Pumpfunktion durch einen Myokardinfarkt.
Die chronische Herzinsuffizienz entwickelt sich im Verlauf von Monaten bis Jahren. Sie ist charakterisiert durch Kompensationsprozesse des Organismus (schnellerer Herzschlag, Verdickung des Herzmuskels, Engstellung der Blutgefäße, Vermehrung des Blutvolumens usw.), was die verminderte Pumpleistung des Herzens eine Zeit lang ausgleichen kann. Die kompensierte Herzinsuffizienz zeigt keine oder erst bei stärkerer körperlicher Belastung Symptome. Im dekompensierten Stadium kommt es zu pathologischen Wasseransammlungen (Ödeme) und Luftnot (Dyspnoe) in Ruhe oder unter geringer Belastung.
Links-, Rechts- oder Globalinsuffizienz
Die Herzinsuffizienz kann überwiegend die linke oder rechte Herzhälfte oder beide Herzhälften gleichmäßig betreffen.
Die Linksherzinsuffizienz zeigt sich durch Rückstau des Blutes in die Lungengefäße mit Husten und Atemnot bis hin zum Lungenödem. Die eingeschränkte Pumpleistung führt zu verminderter Belastbarkeit und evtl. niedrigem Blutdruck.
Bei Rechtsherzinsuffizienz staut sich das Blut zurück in die Körpervenen. Durch den erhöhten Venendruck entwickelt sich eine Wasseransammlung in den Geweben mit Ödemen vor allem der unteren Körperpartien (Beine), Aszites und Pleuraerguss.
Die globale Herzinsuffizienz zeigt Symptome der Links- und Rechtsherzinsuffizienz.
Unabhängig von der Lokalisation der Störung kommt es durch die Wassereinlagerung zur Gewichtszunahme. In der Nacht (Ruhe, Beine sind hoch gelagert) wird ein Teil der Wassereinlagerung aus dem Gewebe mobilisiert und über die Nieren ausgeschieden, dadurch gehäuftes, nächtliches Wasserlassen (Nykturie).
Funktionelle Einteilung
Funktionell kann man zwischen einem Vorwärts- und Rückwärtsversagen des Herzens unterscheiden. Beim Vorwärtsversagen kann kein ausreichender Druck in den Arterien aufgebaut werden, während beim Rückwärtsversagen ein Rückstau des Blutes in den Körper- und Lungenvenen stattfindet.[1]
High-output-failure
Nicht immer liegt der Herzinsuffizienz ein Pumpversagen mit Verminderung des Herzzeitvolumens zugrunde. Die Symptome der Herzinsuffizienz können auch auftreten, wenn ein pathologisch erhöhter Durchblutungsbedarf der Organe nicht mehr gedeckt werden kann (High-output-failure):
- Blutarmut (Anämie) – wegen der schlechten Sauerstofftransportkapazität muss das Herzzeitvolumen steigen, um eine ausreichende Sauerstoffversorgung der Gewebe zu sichern.
- Schilddrüsenüberfunktion (Hyperthyreose) – die Pumpleistung des Herzens ist stark stimuliert, der Stoffwechsel und damit die Durchblutung der Gewebe aber auch. U.a. durch die Tachykardie kann es zur (relativen) Herzinsuffizienz kommen.
- Arteriovenöse Fistel – durch eine Kurzschlussverbindung zwischen Arterien und Venen wird ein Teil des Herzzeitvolumens ohne Nutzen verbraucht.
- Sepsis/SIRS – die mit der Ausschüttung von Entzündungsmediatoren einhergehende Weitstellung der kleinen Gefäße und endotheliale Schrankenstörung erfordert eine stark erhöhte Auswurfleistung des Herzens, um den arteriellen Blutdruck aufrechtzuerhalten.
Klassifikationen
Klassifikation der New York Heart Association (NYHA) NYHA I Keine körperliche Einschränkung. Alltägliche körperliche Belastung verursacht keine inadäquate Erschöpfung, Rhythmusstörungen, Luftnot oder Angina Pectoris. NYHA II Leichte Einschränkung der körperlichen Belastbarkeit. Keine Beschwerden in Ruhe. Erschöpfung, Rhythmusstörungen, Luftnot oder Angina pectoris bei alltäglicher körperlicher Belastung. NYHA III Höhergradige Einschränkung der körperlichen Leistungsfähigkeit bei gewohnter Tätigkeit. Keine Beschwerden in Ruhe. Erschöpfung, Rhythmusstörungen, Luftnot oder Angina pectoris bei geringer körperlicher Belastung. NYHA IV Beschwerden bei allen körperlichen Aktivitäten und in Ruhe. Bettlägerigkeit. Klassifikation der American Heart Association (AHA) Stadium A Hohes Herzinsuffizienzrisiko, da Faktoren vorliegen, die stark mit der Entstehung einer Herzinsuffizienz assoziiert sind; keine strukturelle Herzerkrankung, noch nie Herzinsuffizienzsymptome. Stadium B Strukturelle Herzerkrankung, die eng mit der Entstehung einer Herzinsuffizienz assoziiert ist, bisher keine Herzinsuffizienzsymptome. Stadium C Frühere oder derzeitige Herzinsuffizienzsymptome bei struktureller Herzerkrankung. Stadium D Fortgeschrittene strukturelle Herzerkrankung und schwere Herzinsuffizienzsymptome in Ruhe trotz maximaler medikamentöser Therapie (spezielle Therapie erforderlich, z. B. Herztransplantation, Katecholamine i. v., Kunstherz). Epidemiologie
Die Herzinsuffizienz ist eine der häufigsten, internistischen Erkrankungen mit geschätzt mehr als 10 Mio. Betroffenen in Europa. Weitere knapp 10 Mio. Menschen weisen bereits eine Herzmuskelschwäche ohne Symptome auf. Herzinsuffizienz ist in Deutschland einer der häufigsten Beratungsanlässe in einer allgemeinmedizinischen Praxis und der häufigste Grund für eine stationäre Krankenhausaufnahme[2][3].
Prävalenz und Inzidenz der Herzinsuffizienz sind altersabhängig. Im Alter von 45 bis 55 Jahren leiden weniger als 1 Prozent der Bevölkerung an Herzinsuffizienz, 65- bis 75-Jährige bereits zu 2–5 Prozent und über 80-Jährige zu fast 10 Prozent. Männer sind etwa 1,5-fach häufiger betroffen als gleichaltrige Frauen. Mit zunehmendem Lebensalter steigt der Anteil der diastolischen Herzinsuffizienz auf mehr als 30 Prozent, bei Frauen auf mehr als 40 %. In der Todesursachenstatistik Deutschlands des statistischen Bundesamtes von 2006 liegt die Herzinsuffizienz auf Platz drei noch vor Krebserkrankungen wie Brust-, Lungen- oder Darmkrebs. Bei Frauen rückt die Herzinsuffizienz mit einem Anteil von 7,4 % unter den häufigsten Todesursachen sogar an die zweite Stelle vor [4].
Pathophysiologie und Ätiologie
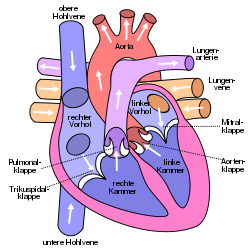
Das rechte Herz nimmt über die obere und untere Hohlvene das Blut aus dem Körper auf und pumpt es durch die Lungenarterie (Arteria pulmonalis) in die Lunge (vgl. Lungenkreislauf). Sauerstoffreiches Blut fließt von dort durch die Lungenvenen zum linken Herz, von wo es durch die Hauptschlagader (Aorta) in den Körper gepumpt wird. Diese Pumpfunktion des Herzens kann aus verschiedenen Ursachen gestört sein.
Ursachen der Herzinsuffizienz
- verschlechterte Kontraktionsfähigkeit (Systole) oder Füllung (Diastole) des Herzens durch direkte Schädigung des Herzmuskels, z.B. bei Koronarer Herzkrankheit, nach Herzinfarkt oder durch Herzmuskelentzündung
- erhöhter Pumpwiderstand, z.B. bei Bluthochdruck im Körperkreislauf (Arterielle Hypertonie) bzw. im Lungenkreislauf (pulmonale Hypertonie) oder verengter Aortenklappe
- erhöhtes Schlagvolumen, z.B. bei undichter Aortenklappe
- zu niedrige Herzfrequenz bei Bradykardie oder zu geringes Schlagvolumen bei Tachykardie und dadurch Abnahme des Herzzeitvolumens
- Einengung des Herzens durch Flüssigkeit im Herzbeutel
- erhöhtem Blutbedarf des Körpers bei schwerer Allgemeinerkrankung oder Blutarmut
Bei 80–90 Prozent der von Herzinsuffizienz Betroffenen liegt eine Funktionsstörung des Herzmuskels zugrunde, knapp zwei Drittel davon im Sinne einer Herzmuskelschwäche. Die häufigste Ursache der Herzinsuffizienz ist in westlichen Ländern eine Durchblutungsstörung des Herzens (Koronare Herzkrankheit oder KHK) bei 54–70 Prozent der Patienten, bei 35–52 Prozent begleitet von Bluthochdruck. Bei 9–20 Prozent ist der Bluthochdruck (Hypertonie) alleinige Ursache der Herzinsuffizienz. Eine Herzmuskelentzündung (Myokarditis) manifestiert sich bei 60-70% der betroffenen Patienten als (meist vorübergehende) Herzinsuffizienz. Vitamin-D-Mangel begünstigt Herzinsuffizienz[5]
Pathomechanismus
Durch das im Zuge der Herzinsuffizienz abnehmende Herzzeitvolumen kommt es zu einer unzureichenden Durchblutung der Organe. Als Reaktion darauf werden Kompensationsmechanismen aktiviert, die die Versorgung der Organe mit sauerstoffreichem Blut gewährleisten sollen. Dazu zählt die vermehrte Ausschüttung von Hormonen wie Adrenalin und Noradrenalin, die die Schlagkraft des Herzens steigern und über eine Engstellung der Gefäße den Blutdruck erhöhen. Die Effektorhormone des Renin-Angiotensin-Aldosteron-Systems führen zu einer Steigerung des Blutvolumens und ebenfalls zur Erhöhung des Blutdrucks. Obwohl die genannten Mechanismen vorübergehend zum Erhalt der Organdurchblutung notwendig sind, führen sie doch langfristig zu einer Schädigung des Herzens und einem Fortschreiten der Erkrankung. So führen sie im Herzen zu einer Verdickung der Muskulatur (Hypertrophie). Diese ist zunächst hilfreich, um eine vermehrte Pumparbeit leisten zu können. Daneben kommt es zu vermehrtem Einbau von Bindegewebe (Fibrose). Beide Prozesse gemeinsam werden auch als „kardiales Remodeling“ bezeichnet.
Solange das Herz der erhöhten Anforderung gerecht werden kann, spricht man von kompensierter Herzinsuffizienz. Kann im Verlauf der Erkrankung ein immer größerer Anteil des Blutes nicht mehr ausgeworfen werden, kommt es zur Erweiterung der Herzkammern (Dilatation). Dadurch verschlechtert sich die Kontraktionsfähigkeit des Herzens weiter (Frank-Starling-Mechanismus) und es kommt schließlich zur Dekompensation.[6]
Die zellulären Mechanismen, die dem „kardialen Remodeling“ zu Grunde liegen, sind Gegenstand intensiver Forschung. Unter anderem werden veränderte Genexpression, die Aktivierung intrazellulärer Signalwege, z.B. von MAP-Kinasen[7], und die Veränderung des Kalzium-Stoffwechsels sowie des Energiestoffwechsels untersucht. Neuere Untersuchungen lieferten außerdem Hinweise auf eine Beteiligung von epigenetischen Veränderungen.
Symptome
Leitsymptom der Linksherzinsuffizienz ist die Luftnot (Dyspnoe) zunächst bei körperlicher Belastung (Belastungsdyspnoe), im fortgeschrittenen Stadium auch in Ruhe (Ruhedyspnoe). Die Luftnot verschlechtert sich oft nach dem Hinlegen, was in schweren Fällen zu bedrohlichen nächtlichen Anfällen von Atemnot und Husten führen kann (Asthma cardiale). Schließlich kann es zum kardialen Lungenödem („Wasser in der Lunge“) mit schwerster Luftnot und Austritt von Flüssigkeit in die Lungenbläschen (Alveolen) kommen, erkennbar an „brodelnden“ Nebengeräuschen bei der Atmung und schaumigem Auswurf.
Ein häufiges Symptom bei fortgeschrittener Herzinsuffizienz sind nächtliche Störungen der Atmung, häufig in Form der Cheyne-Stokes-Atmung, die durch ein periodisch wiederkehrendes An- und Abschwellen der Atmung gekennzeichnet ist.
Die Herzinsuffizienz führt zur Flüssigkeitsretention („Wasseransammlung“) im Körper, bei der Linksherzinsuffizienz in der Lunge und bei der Rechtsherzinsuffizienz hauptsächlich in den Beinen (Beinödeme) und im Bauchraum (Aszites).
Die schwerste Form der Herzinsuffizienz ist der kardiogene Schock, der sich meist mit schwerer Atemnot, Bewusstseinstrübung, kaltem Schweiß, schwachem und schnellem Puls und kühlen Händen und Füßen bemerkbar macht.
Diagnostik
Die Diagnose Herzinsuffizienz wird gestellt, wenn typische Symptome (s. o.) und entsprechende objektive Befunde zusammentreffen.
Körperliche Untersuchung
Bereits bei der körperlichen Untersuchung können einige klinische Zeichen auf eine Herzinsuffizienz hinweisen. Dazu zählen die Halsvenenstauung, Rasselgeräusche über der Lunge, eine Herzvergrößerung (Kardiomegalie), ein 3. Herzton, Unterschenkelödeme, eine Vergrößerung der Leber (Hepatomegalie), Pleuraergüsse, Nykturie und eine Pulsbeschleunigung.
Ultraschalldiagnostik
Wichtigstes Untersuchungsverfahren bei der Herzinsuffizienz ist die Ultraschalluntersuchung des Herzens (Echokardiografie). Sie erlaubt eine schnelle und risikofreie Beurteilung der Herzmuskelfunktion, der Herzklappen und des Herzbeutels. So kann einerseits die Verdachtsdiagnose Herzinsuffizienz bestätigt oder ausgeschlossen werden und andererseits bereits wesentliche Ursachen festgestellt werden.
Röntgenuntersuchungen
Die Röntgenaufnahme des Brustkorbes bildet u. a. das Herz und die Lunge ab. Bei leichteren Formen der Herzinsuffizienz zeigt sie in der Regel noch einen normalen Befund, in fortgeschrittenen Fällen sind eine Herzvergrößerung und eine Erweiterung der Lungenvenen („Lungenstauung“) sichtbar.
Um eine koronare Herzkrankheit als Ursache der Herzinsuffizienz feststellen oder ausschließen zu können, wird oft eine Herzkatheteruntersuchung mit Koronarangiografie durchgeführt. Dabei können die Druckverhältnisse im und am Herzen direkt gemessen und evtl. Verengungen der Herzkranzgefäße beurteilt werden.
Labordiagnostik
Üblicherweise werden Blutuntersuchungen nur benötigt, um bestimmte Ursachen und Komplikationen der Herzinsuffizienz (wie Diabetes mellitus, Niereninsuffizienz oder Elektrolytstörungen) und mögliche Nebenwirkungen der Therapie erkennen zu können.
Seit Anfang des 21. Jahrhunderts steht mit der Bestimmung der Plasmakonzentration des brain natriuretic peptide (BNP bzw. NTproBNP) ein Test zur Verfügung, der auch in der Alltagsroutine für die Diagnostik einer Herzinsuffizienz hilfreich sein kann. Je nach Ausmaß der Herzinsuffizienz sind die Werte mäßig bis stark erhöht, während niedrig normale BNP- oder NTproBNP-Spiegel bei einem unbehandelten Patienten eine Herzinsuffizienz weitgehend ausschließen. Der Normbereich ist vom Alter und Geschlecht abhängig. Die Messung des BNP zur Differentialdiagnose und Verlaufskontrolle der Herzinsuffizienz ist inzwischen in die Leitlinien der Deutschen Gesellschaft für Kardiologie und Kinderkardiologie eingeflossen.
Therapie
Kausale Therapie
Wann immer möglich, sollte zunächst die Ursache der Herzinsuffizienz beseitigt werden:
- erhöhter Blutdruck sollte gesenkt werden
- bei einem relevanten Herzklappenfehler muss der operative Klappenersatz erwogen werden
- Patienten mit einer koronaren Herzkrankheit profitieren oft von einer Ballondilatation, gegebenenfalls mit Stentversorgung oder einer Bypassoperation.
Nicht-medikamentöse Therapie
Eine Reduktion kardiovaskulärer Risikofaktoren ist anzustreben. Zur nicht-medikamentösen Therapie gehören Gewichtsnormalisierung, reduzierte Kochsalzfuhr, Limitierung der Flüssigkeitszufuhr (<2 Liter/Tag) und Alkohol- und Nikotinreduktion bzw. -karenz. In den NYHA-Stadien I-III wird moderates körperliches Training empfohlen, bei dekompensierter Herzinsuffizienz körperliche Schonung bis zur Bettruhe. Reisen in Höhenlagen sowie heißes und feuchtes Klima sollten vermieden werden.[8]
Medikamentöse Therapie
Stufenschema zur Pharmakotherapie der Herzinsuffizienz[8] Arzneistoffklasse NYHA I NYHA II NYHA III NYHA IV ACE-Hemmer indiziert indiziert indiziert indiziert AT1-Antagonisten bei ACE-Hemmer-Unverträglichkeit bei ACE-Hemmer-Unverträglichkeit bei ACE-Hemmer-Unverträglichkeit bei ACE-Hemmer-Unverträglichkeit Betablocker nach Herzinfarkt
bei Hypertonieindizierta indizierta indizierta Diuretika Schleifendiuretika – bei Flüssigkeitsretention indiziert indiziert Thiazide bei Hypertonie bei Flüssigkeitsretention indiziert indiziert Aldosteronantagonisten nach Herzinfarkt nach Herzinfarkt indiziert indiziert Herzglykoside bei Vorhofflimmern bei Vorhofflimmern indiziertb indiziertb aeinschleichend und nur bei stabilen Patienten, bmit niedrigem Zielserumspiegel Bei der medikamentösen Therapie der Herzinsuffizienz wird zwischen Medikamenten mit einer gesicherten prognostischen Indikation und solchen mit einer symptomatischen Indikation unterschieden.
- Gesicherte prognostische Indikation heißt, dass die dauerhafte Gabe des Medikaments in mehreren Untersuchungen einen eindeutig lebensverlängernden Effekt bewiesen hat. Dazu gehören bei der chronischen Herzinsuffizienz
- ACE-Hemmer in allen Stadien,
- AT1-Antagonisten: Blocker des Angiotensin-II-Rezeptors (Subtyp 1); bei Unverträglichkeit von ACE-Hemmern,
- die Betablocker Bisoprolol, Carvedilol, Metoprolol und Nebivolol generell ab NYHA II,
- Aldosteronantagonisten ab NYHA-Stadium III.
- Noch unzureichend ist die Studienlage für
- Kalzium-Sensitizer (z. B. Levosimendan).
- Renin-Antagonisten (z. B. Aliskiren).
- Symptomatische Indikation bedeutet, dass diese Medikamente nur eingesetzt werden müssen, wenn bestimmte Symptome vorliegen und diese durch das Medikament gebessert werden. Dazu zählen
- Diuretika bei Anzeichen für eine Überwässerung des Körpers,
- Digitalisglykoside bei Patienten mit Vorhofflimmern, einer deutlichen Leistungsschwäche oder häufigen Krankenhauseinweisungen wegen der Herzinsuffizienz und
- Antiarrhythmika bei symptomatischen Herzrhythmusstörungen.
Interventionelle und operative Therapie
- Bei schlechter Pumpfunktion und Erregungsleitungsstörungen in den Herzkammern, z.B. einem Linksschenkelblock, verbessert die Implantation eines biventrikulären Schrittmachers Symptomatik und Sterblichkeit.
- Ein implantierbarer Kardioverter-Defibrillator (ICD) wird nach aufgetretener ventrikulärer Tachykardie oder in Kombination mit einem biventrikulären Schrittmacher empfohlen.
- Die Mitralklappenrekonstruktion kann bei Undichtigkeit der Klappe und schlechter Pumpfunktion zu Besserung der Symptomatik führen.
- Ein „Kunstherz“ oder linksventrikuläres Unterstützungssystem (LVAD) kann bei schwerer Pumpfunktionsstörung eingesetzt werden. Insbesondere dient es als Überbrückung bis zu einer Herztransplantation („bridge to transplant“) oder bei vorübergehender Herzinsuffizienz, z.B. bei Myokarditis, bis zur Erholung („bridge to recovery“).
- Eine Herztransplantation sollte bei Patienten mit nicht behandelbarer, schwerer Herzinsuffizienz angestrebt werden.
Siehe auch
- unblutiger Aderlass
- Deutsches Zentrum für Herzinsuffizienz am Universitätsklinikum Würzburg
Literatur
- D.P. Zipes et al. (Hrsg.): Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine, 7. Auflage, W.B. Saunders Company, Philadelphia 2004, ISBN 1-4160-0014-3
- U.C. Hoppe et al.: Leitlinien zur Therapie der chronischen Herzinsuffizienz, Z Kardiol 94:488–509 (2005) Online als PDF-Version
- S3-Leitlinie: Herzinsuffizienz der DEGAM, AWMF-Registernummer 053/014 (online: Langfassung, Kurzfassung, Patientenversion, Leitlinienreport), Stand 11/2006
- S2-Leitlinie: Akute Herzinsuffizienz im Kindesalter, AWMF-Registernummer 023/032 (online: Volltext), Stand 03/2006
- NVL Herzinsuffizienz – Nationale Versorgungsleitlinie der AWMF, BÄK und KBV (Stand 03/2010)
Weblinks
- Herzinsuffizienz verstehen – Praktische Informationen für Patienten, Angehörige und Pflegepersonen durch die Heart Failure Association of the European Society of Cardiology.
- Kompetenznetz Herzinsuffizienz – Die Website des vom Bundesministerium für Bildung und Forschung geförderten Netzwerks bietet Informationen zur Krankheit und behandelt aktuelle Themen im Rahmen von Patientenseminaren
- Herzinsuffizienz in Bildern
Quellen
- ↑ D. Kühn, J. Luxem, K. Runggaldier: Rettungsdienst (3. Auflage). Urban & Fischer Verlag, München 2004, ISBN 3-437-46191-5.
- ↑ Nach W. Fink, G. Haidinger: Die Häufigkeit von Gesundheitsstörungen in 10 Jahren Allgemeinpraxis. Z. Allg. Med. 83 (200) 102–108. Zitiert nach Womit sich Hausärzte hauptsächlich beschäftigen, MMW-Fortschr. Med. Nr. 16 / 2007 (149. Jg.)
- ↑ Till Neumann, Janine Biermann, Anja Neumann, Jürgen Wasem, Georg Ertl, Rainer Dietz, Raimund Erbel (2009): Herzinsuffizienz: Häufigster Grund für Krankenhausaufenthalte. In: Dtsch Arztebl Int. 106(16):269–75.
- ↑ Statistisches Bundesamt 2006; http://www.destatis.de/jetspeed/portal/cms/Sites/destatis/Internet/DE/Navigation/Statistiken/Gesundheit/Todesursachen/Todesursachen.psml
- ↑ Independent Association of Low Serum 25-Hydroxyvitamin D and 1,25-Dihydroxyvitamin D Levels With All-Cause and Cardiovascular Mortality Harald Dobnig et al, Arch Intern Med. 2008;168(12):1340-1349
- ↑ Joachim Weil, Heribert Schunkert (2006): Pathophysiologie der chronischen Herzinsuffizienz. In: Clin Res Cardiol. Suppl. 4. 95:1-17 PDF
- ↑ Heineke J, Molkentin JD (2006): Regulation of cardiac hypertrophy by intracellular signalling pathways. In: Nat Rev Mol Cell Biol. 7(8):589-600. PMID 16936699
- ↑ a b U. C. Hoppe, M. Böhm, R. Dietz, P. Hanrath, H.K. Kroemer, A. Osterspey, A. A. Schmaltz, E. Erdmann (2005): Leitlinien zur Therapie der chronischen Herzinsuffizienz. Z Kardiol 94:488–509 PDF

Bitte den Hinweis zu Gesundheitsthemen beachten! Kategorie:- Krankheitsbild in der Kardiologie
Wikimedia Foundation.