- Myokardinfarkt
-
Klassifikation nach ICD-10 I21 Akuter Myokardinfarkt I22 Rezidivierender Myokardinfarkt ICD-10 online (WHO-Version 2011) 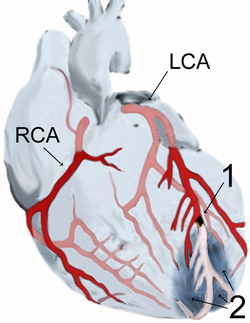 Myokardinfarkt der Vorderwandspitze (2) nach Verschluss (1) des vorderen absteigenden Astes (LAD) der linken Kranzarterie (LCA). Schematische Darstellung.
Myokardinfarkt der Vorderwandspitze (2) nach Verschluss (1) des vorderen absteigenden Astes (LAD) der linken Kranzarterie (LCA). Schematische Darstellung.
Der Myokardinfarkt (Herzinfarkt, umgangssprachlich auch Herzanfall, Herzattacke) ist ein akutes und lebensbedrohliches Ereignis infolge einer Erkrankung des Herzens. Eine in der Humanmedizin gebräuchliche Abkürzung ist AMI (acute myocardial infarction). Es handelt sich um ein Absterben (Infarkt) von Teilen des Herzmuskels (Myokard) auf Grund einer Durchblutungsstörung (Ischämie), die in der Regel länger als 20 Minuten besteht, in den meisten Fällen durch Blutgerinnsel in einer arteriosklerotisch veränderten Engstelle eines Herzkranzgefäßes.
Leitsymptom des Herzinfarktes ist ein plötzlich auftretender, mehr als 20 Minuten anhaltender und meist starker Schmerz im Brustbereich, der in die Schultern, Arme, Unterkiefer und Oberbauch ausstrahlen kann. Er wird oft von Schweißausbrüchen, Übelkeit und evtl. Erbrechen begleitet. Allerdings treten bei etwa 25 % aller Herzinfarkte nur geringe oder keine Beschwerden auf. Im Gegensatz zum Angina-Pectoris-Anfall, welcher nur temporär für einige Sekunden bis mehrere Minuten auftritt, kommt es beim Herzinfarkt immer zum kompletten, irreversiblen Gewebsuntergang eines Teiles des Herzmuskels.
In der Akutphase eines Herzinfarktes treten häufig gefährliche Herzrhythmusstörungen auf. Auch kleinere Infarkte führen nicht selten über Kammerflimmern zum Sekundenherztod, etwa 30 % aller Todesfälle beim Herzinfarkt ereignen sich vor jeder Laienhilfe oder medizinischen Therapie.
Der Artikel behandelt den Myokardinfarkt im Wesentlichen beim Menschen; Myokardinfarkte bei Tieren sind gesondert am Schluss beschrieben.
Inhaltsverzeichnis
Epidemiologie
Der Herzinfarkt ist eine der Haupttodesursachen in den Industrienationen. Die Inzidenz beträgt in Österreich/Deutschland etwa 300 Infarkte jährlich pro 100.000 Einwohner (in Japan <100; Mittelmeer, Schweiz, Frankreich <200; 300–400 in Skandinavien; 400–500 in England, Ungarn), in Deutschland erleiden jedes Jahr etwa 280.000 Menschen einen Herzinfarkt. Laut Todesursachenstatistik des Statistischen Bundesamtes starben in Deutschland im Jahr 2003 fast 65.000[1], im Jahr 2004 fast 62.000 Menschen an einem akuten Herzinfarkt. Somit lag der akute Herzinfarkt 2004 an zweiter Stelle der Todesursachen in Deutschland.[2] Sowohl die absolute Anzahl der Sterbefälle infolge eines Herzinfarktes als auch die relative Häufigkeit sind in Deutschland seit Jahren stetig rückläufig (siehe Tabelle).[3]
Jahr absolute Anzahl männlich weiblich 2000 67.282 36.458 30.824 2001 65.228 35.473 29.755 2002 64.218 34.907 29.311 2003 64.229 34.679 29.550 2004 61.736 33.348 28.388 2005 61.056 32.973 28.083 2006 59.938 32.471 27.467 2007 57.788 31.195 26.593 2008 56.775 30.559 26.216 Terminologie und Pathologie
Das Verständnis vom Herzinfarkt hat sich in den letzten 30 Jahren grundlegend gewandelt. Neue Diagnose- und Therapieverfahren haben wichtige Erkenntnisse zur Pathophysiologie besonders der ersten Stunden nach Beginn der Symptome beigetragen und die Definition und Terminologie des Herzinfarktes verändert.
Terminologie
Eine in jeder Situation gültige Definition des Herzinfarktes existiert nicht. Allgemein ist akzeptiert, dass der Begriff Herzinfarkt den Zelltod von Herzmuskelzellen auf Grund einer länger dauernden Durchblutungsstörung (Ischämie) beschreibt.[4] Schwieriger ist die Frage, welche Kriterien für einen solchen Zelltod zugrunde gelegt werden. Die eingesetzten Messinstrumente unterscheiden sich teilweise erheblich:
- Rettungsdienste definieren den Infarkt anhand von Symptomen und EKG-Veränderungen,
- Intensivmediziner zusätzlich mit Hilfe von Laboruntersuchungen,
- Pathologen ausschließlich auf der Grundlage von makroskopischen oder seltener auch mikroskopischen Gewebeveränderungen und
- Epidemiologen schließlich meist unter Verwendung von mehr oder weniger exakten Todesursachenstatistiken (vgl. Leichenschau) oder Entlassungsdiagnosen der Krankenhäuser.
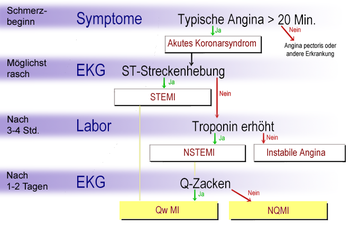
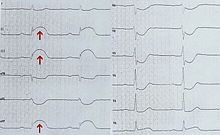
Bei länger als 20 Minuten anhaltenden infarkttypischen Brustschmerzen wird zunächst von einem akuten Koronarsyndrom gesprochen, was die Möglichkeit eines Herzinfarktes einschließt. Wenn sich dann in einem möglichst rasch anzufertigenden Elektrokardiogramm (EKG) Hebungen der ST-Strecke (vgl. EKG-Nomenklatur) zeigen, so wird der Begriff ST-Hebungsinfarkt (Abk. STEMI für ST-elevation myocardial infarction) verwendet. Bei Patienten ohne eine solche ST-Hebung kann erst nach drei bis vier Stunden mit Hilfe von Laboruntersuchungen zwischen Nicht-ST-Hebungsinfarkt (Abk. NSTEMI für Non-ST-elevation myocardial infarction) und instabiler Angina pectoris unterschieden werden. Während in den für Deutschland geltenden Leitlinien[5] STEMI und NSTEMI als endgültige Diagnosen angesehen werden, unterscheiden die US-amerikanischen Leitlinien[6] zwischen Q-wave myocardial infarction (Qw MI) und Non-Q-wave myocardial infarction (NQMI) als abschließender Diagnose. Diese Unterscheidung zwischen transmuralen (die gesamte Dicke der Wandschicht des Herzens betreffend) und nicht-transmuralen Myokardinfarkten ist auch in den deutschsprachigen Ländern gebräuchlich und wird anhand von Veränderungen des QRS-Komplexes im EKG getroffen, die in der Regel erst nach zwölf Stunden, oft auch erst nach einem Tag, erkennbar sind.
Pathophysiologie
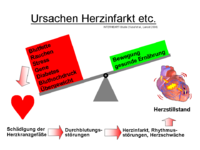
Die Mehrzahl der Herzinfarkte entsteht im Rahmen einer koronaren Herzkrankheit (KHK). Wie alle akuten Koronarsyndrome beim Menschen werden sie fast immer durch eine plötzliche Minderdurchblutung in einem Herzkranzgefäß hervorgerufen, die auf eine arteriosklerotische Gefäßveränderung mit zusätzlichen Blutgerinnseln („Koronarthrombose“) zurückzuführen ist und von einer krampfartigen Gefäßverengung (Koronarspasmus) begleitet sein kann.[4] Das sich daraus entwickelnde Krankheitsbild hängt von der Lokalisation, der Schwere und der Dauer der Durchblutungsstörung des Herzmuskels ab. Bei ST-Hebungsinfarkten zeigt sich im akuten Stadium bei über 90 % ein durch Blutgerinnsel (Thromben) verschlossenes Herzkranzgefäß. Bei NSTEMI sind nur in etwa 50 % der Fälle Thromben in den Kranzgefäßen nachweisbar.
65–75 % der ST-Hebungsinfarkte entstehen durch die Ruptur eines „vulnerablen“ Plaques, also den Einriss der dünnen fibrösen Kappe einer entzündlich veränderten lipidreichen Gefäßwandveränderung. Etwa 75 % der Infarkte entstehen an nur leicht oder mittelgradig veränderten Abschnitten der Herzkranzgefäße.
Deutlich seltener ist ein Herzinfarkt Folge einer anderen Erkrankung. In Frage kommen Verschlüsse der Herzkranzgefäße durch andere Ursachen, wie langanhaltende „Verkrampfungen“ (Spasmen) bei Prinzmetal-Angina und Embolien bei einer Endokarditis oder einer disseminierten intravasalen Koagulopathie (DIC). Auch Blutungen oder Tumoren am Herzen sowie Einrisse der Gefäßinnenwand (Intima) bei einer Aortendissektion können zum Verschluss eines Kranzgefäßes und damit zum Herzinfarkt führen.
Wenn seine Blutzufuhr komplett unterbrochen ist, beginnt der Herzmuskel nach 15–30 Minuten abzusterben. Dieser Vorgang der Infarzierung beginnt innen, in der den Herzkammern zugewandten Schicht, und setzt sich zeitabhängig nach außen, zum Herzbeutel hin, fort.
Risikofaktoren
Altersunabhängige Hauptrisikofaktoren für eine Erkrankung der Herzkranzgefäße sind
- Nikotinkonsum,
- Diabetes mellitus (Zuckerkrankheit),
- Bluthochdruck
- familiäre Belastung (früh auftretende Herzkreislauferkrankungen wie Infarkt oder Schlaganfall bei nahen Blutsverwandten)
- ererbte oder erworbene Störung des Fettstoffwechsels. Hierbei sind vor allem ein erhöhtes LDL, erhöhtes IDL, niedriges HDL und erhöhte Triglyceride problematisch.
Einige dieser Risikofaktoren verstärken sich bei Übergewicht, Fehlernährung und Bewegungsmangel. Für die Berechnung des individuellen Risikos gibt es Software wie den Arriba-Rechner.
Stress
Auslösende Faktoren für einen Infarkt können plötzliche Belastungen und Stresssituationen mit starken Blutdruckschwankungen sein, 40 % aller Infarkte ereignen sich in den frühen Morgenstunden (zwischen 6 und 10 Uhr). Infarkte treten montags häufiger als an anderen Wochentagen auf, erstaunlicherweise auch bei Rentnern nach dem 60. Lebensjahr.
Der Anteil von psychosozialen Faktoren wie Depression, Angst, Persönlichkeit, Charakter, sozialer Isolation und chronischem Stress bei der Entstehung einer KHK wird seit Jahrzehnten ohne klares Ergebnis untersucht. Indirekte gesundheitsschädliche Verhaltensauswirkungen von Stress wie Rauchen, falsche Ernährung etc. beeinflussen sicher auslösende Faktoren. Diskutiert wird weiter, inwieweit beispielsweise eine Aktivierung von Blutplättchen oder des neuroendokrinen Systems mit Ausschüttung von Stresshormonen mit den Folgen einer Verengung der Blutgefäße, Verschlechterung der Fließeigenschaften des Blutes sowie Anstieg von Herzfrequenz und Blutdruck zusätzliche auslösende Qualitäten aufweist.[7] Eine Studie aus dem Jahre 2006 zur Zeit der Fußball-Weltmeisterschaft hat gezeigt, dass Emotionen verbunden mit Fußball das Risiko für einen Infarkt erheblich steigern und dass dies besonders für Menschen zutrifft, die eine bekannte koronare Herzkrankheit haben.[8]
Alkohol
Bei übermäßigem Alkoholkonsum steigt das Risiko von Herzinfarkten und anderen schweren Erkrankungen. Es gibt jedoch Hinweise darauf, dass der regelmäßige Konsum von geringen und mehr noch „mäßigen“ Mengen an Alkohol das Herzinfarktrisiko senke.[9]
Weitere Risikofaktoren
Ein erhöhter Blutspiegel von Homocystein (Hyperhomocysteinämie) ist ebenfalls ein unabhängiger Risikofaktor, die verfügbaren Therapieansätze zur Senkung des Homocysteinspiegels führen allerdings nicht zu einer Senkung des kardiovaskulären Risikos.
Auch ein niedriger Blutspiegel des Vitamin D3 (25-Hydroxy-Cholecalciferol) korreliert möglicherweise mit einem erhöhten Infarktrisiko. In einer prospektiven Fall-Kontroll-Studie konnte gezeigt werden, dass Männer mit niedrigeren Vitamin-D3-Spiegeln ein doppelt so hohes Infarktrisiko hatten wie jene mit höheren. Männer mit mittleren Spiegeln an Vitamin D3 (15,0–22,5 ng/ml) waren im Vergleich zu jenen mit höheren offenbar noch vermehrt infarktgefährdet.[10] Ob dies in einer mangelhaften Zufuhr des Vitamin D oder einem verminderten Umbau des 7-Dehydrocholesterol bzw. 25-Hydroxy-Cholecalciferol in der Leber und Haut begründet ist, der auf einer auch für den Herzinfarkt ursächlichen Disposition beruhen könnte, wurde nicht untersucht.
Schlechte Compliance ist ein Risikofaktor für ein Fortschreiten der Erkrankung. Eine Analyse der Einnahme fettsenkender Medikamente (Statine), Betablocker und Calciumantagonisten nach Herzinfarkt zeigte, dass eine schlechte Compliance eine Erhöhung der Mortalität innerhalb von 2,4 Jahren für Statine um 25 % und für Betablocker um 13 % hatte. Bei den Kalziumantagonisten ergab sich keine Beziehung zwischen Mortalität und Zusammenarbeit.[11]
Krankheitsbild
Symptome
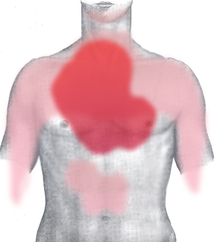
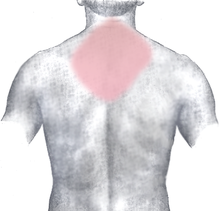
Die meisten Patienten klagen über Brustschmerzen unterschiedlicher Stärke und Qualität. Typisch ist ein starkes Druckgefühl hinter dem Brustbein (retrosternal) oder Engegefühl im ganzen Brustkorb (als ob „jemand auf einem sitzen würde“). Auch stechende oder reißende Schmerzen werden beschrieben. Die Schmerzen können in die Arme (häufiger links), den Hals, die Schulter, den Oberbauch und den Rücken ausstrahlen. Oft wird von einem „Vernichtungsschmerz“ gesprochen, der mit Atemnot, Übelkeit und Angstgefühl („Todesangst“) einhergeht.
Im Gegensatz zum Angina-pectoris-Anfall bessern sich diese Beschwerden nicht durch Anwendung von Nitroglycerin.
Frauen sowie ältere Patienten zeigen im Vergleich zu Männern bzw. jüngeren Patienten häufiger atypische, diffusere Symptome;[12] häufig sind es Atemnot, Schwäche, Magenverstimmungen und körperliche Erschöpfungszustände.[13] Erschöpfung, Schlafstörungen und Atemnot wurden als häufig auftretende Symptome genannt, welche bereits bis zu einem Monat vor dem eigentlichen Infarktereignis auftreten können sollen. Schmerzen im Brustkorb können bei Frauen eine geringere Voraussagekraft haben als bei Männern.[14]
Manche Herzinfarkte verursachen keine, nur geringe oder untypische Symptome und werden erst nachträglich diagnostiziert, meist anlässlich einer EKG-Untersuchung. So wurde mehr als ein Viertel der in den 30 Jahren der Framingham-Studie diagnostizierten Infarkte nur auf Grund der routinemäßig angefertigten EKG festgestellt, fast die Hälfte von ihnen war ohne Symptome verlaufen („stille“ oder „stumme“ Infarkte). Der Anteil unbemerkter Infarkte war bei Frauen (35 %) höher als bei Männern (28 %).[15] Von den mehr als 430.000 Patienten, die 1994 bis 1998 in 1674 US-amerikanischen Krankenhäusern in das Register National Registry of Myocardial Infarction 2 aufgenommen wurden, hatten 33 % bei Krankenhausaufnahme keine Brustschmerzen. Innerhalb dieses Kollektivs von Patienten ohne Brustschmerzen fanden sich mehr (49 %) Frauen als im Kollektiv mit Brustschmerzen (38 %), die Patienten waren im Durchschnitt sieben Jahre älter und häufiger zuckerkrank (32,6 %) als Patienten mit Brustschmerzen (25,4 %).[16]
Klinische Zeichen
Die Befunde der körperlichen Untersuchung sind variabel, sie reichen vom Normalbefund eines unbeeinträchtigten Patienten bis hin zum bewusstlosen Patienten mit einem Herz-Kreislauf-Stillstand. Eindeutige klinische Zeichen des Herzinfarktes gibt es zwar nicht, typisch aber ist der Gesamteindruck eines schmerzgeplagten Patienten mit Blässe, ängstlich wirkendem Gesichtsausdruck, Erbrechen und Schweißneigung.
Andere Befunde weisen bereits auf eingetretene Komplikationen hin:
- Pulsunregelmäßigkeiten auf die beim Infarkt häufigen Extrasystolen,
- Pulsbeschleunigung, beim Abhören (Auskultation) neben den zwei normalen ein dritter Herzton und Rasselgeräusche über der Lunge sowie Halsvenenstauung auf eine Pumpschwäche des Herzens (Herzinsuffizienz),
- Herzgeräusche auf eine Mitralklappeninsuffizienz, eine Herzbeutelentzündung (Perikarditis) oder eine Ventrikelruptur (Herzkammerriss) und
- Kollaps, Bewusstlosigkeit und Herz-Kreislaufstillstand auf schwerwiegende Rhythmusstörungen wie Kammerflimmern, ventrikuläre Tachykardien oder Asystolien.
Technische Befunde
Elektrokardiogramm
Das wichtigste Untersuchungsverfahren bei Infarktverdacht ist das EKG. Im Akutstadium treten gelegentlich Überhöhungen der T-Wellen (vgl. EKG-Nomenklatur) und häufig Veränderungen der ST-Strecke auf, wobei ST-Strecken-Hebungen auf den kompletten Verschluss eines Herzkranzgefäßes hinweisen. Im weiteren Verlauf kommt es nach etwa einem Tag oft zu einer „Negativierung“ (Ausschlag unterhalb der sogenannten Nulllinie) von T-Wellen. Veränderungen des QRS-Komplexes weisen in dieser Phase auf eine transmurale Infarzierung hin, einen Gewebsuntergang, der alle Wandschichten des Herzmuskels betrifft. Diese QRS-Veränderungen bleiben in der Regel lebenslang sichtbar und werden oft als „Infarktnarbe“ bezeichnet.
Auch für die Erkennung und Beurteilung von Herzrhythmusstörungen als häufige Komplikationen eines Infarktes ist das EKG von entscheidender Bedeutung. Um Extrasystolen, Kammerflimmern und AV-Blockierungen in der Akutphase so rasch wie möglich erkennen und ggf. behandeln zu können, wird in der Akutphase eine kontinuierliche EKG-Überwachung (EKG-Monitoring) durchgeführt.
Im Anschluss an die Akutphase dient ein Belastungs-EKG der Beurteilung der Belastbarkeit und Erkennung fortbestehender Durchblutungsstörungen des Herzmuskels, ein Langzeit-EKG der Aufdeckung anderweitig unbemerkter Herzrhythmusstörungen.
Laboruntersuchungen
 Typischer Verlauf der Blutkonzentration von kardialem Troponin und CK-MB nach einem ST-Hebungsinfarkt[6]
Typischer Verlauf der Blutkonzentration von kardialem Troponin und CK-MB nach einem ST-Hebungsinfarkt[6]
Als so genannte Biomarker werden Enzyme und andere Eiweiße bezeichnet, die von absterbenden Herzmuskelzellen freigesetzt werden. Sie sind im Blut nach einem Herzinfarkt in erhöhter Konzentration messbar.
Die klassischen und bis Anfang der 1990er-Jahre einzigen Biomarker sind die Creatin-Kinase (CK), deren Isoenzym CK-MB, die Aspartat-Aminotransferase (AST, meist noch als GOT abgekürzt) und die Lactatdehydrogenase (LDH). Hinzugekommen sind seither das Myoglobin und das Troponin (Troponin T und Troponin I, oft abgekürzt als „Trop“). Der neueste Biomarker ist die Glycogenphosphorylase BB (GPBB). Dieser Biomarker ist herzspezifisch und ein Frühmarker.[17]
Die Messung der Blutkonzentrationen dieser Biomarker wird meist in regelmäßigen Abständen wiederholt, da Anstieg, höchster Wert und Abfall der Konzentration Rückschlüsse auf den Zeitpunkt des Infarktbeginns, die Größe des Herzinfarktes und den Erfolg der Therapie erlauben.
Bildgebende Verfahren
Die Ultraschalluntersuchung des Herzens (Echokardiografie) zeigt beim Herzinfarkt eine Wandbewegungsstörung im betroffenen Herzmuskelbereich. Da das Ausmaß dieser Wandbewegungsstörung für die Prognose des Patienten sehr wichtig ist, wird die Untersuchung bei fast allen Infarktpatienten durchgeführt. In der Akutphase liefert die Echokardiografie bei diagnostischen Unsicherheiten und Komplikationen wichtige Zusatzinformationen, weil sie hilft, die Pumpfunktion und evtl. Einrisse (Ruptur) des Herzmuskels, Schlussunfähigkeiten der Mitralklappe (Mitralklappeninsuffizienz) und Flüssigkeitsansammlungen im Herzbeutel (Perikarderguss) zuverlässig zu beurteilen.
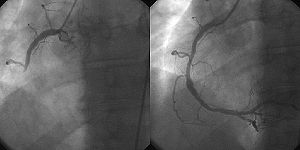
Die Gefäßdarstellung (Angiografie) der Herzkranzgefäße im Rahmen einer Herzkatheteruntersuchung erlaubt den direkten Nachweis von Verschlüssen und Verengungen. Sie wird entweder so früh wie möglich als Notfall-Untersuchung zur Vorbereitung einer PTCA (vgl. Reperfusionstherapie) oder im weiteren Verlauf bei Hinweisen auf fortbestehende Durchblutungsstörungen des Herzmuskels durchgeführt. Nachteilig kann die hohe Strahlenbelastung von bis zu 14,52 mSv sein. Das ist so viel wie bei 725 Röntgen-Thorax-Bildern.[18]. Jedes Jahr werden weltweit mehrere Milliarden Bilder mithilfe von Strahlentechnik angefertigt - ungefähr ein Drittel dieser Aufnahmen bei Patienten mit akutem Myokardinfarkt. Zwischen den Jahren 1980 und 2006 ist die jährliche Dosis um schätzungsweise 700 % angestiegen.[19]
Diagnostik
Gängige und neuere Diagnoseverfahren
Die Diagnose Herzinfarkt wird gestellt, wenn einer der so genannten „Biomarker“ (vorzugshalber kardiales Troponin, ersatzweise CK-MB) im Blut erhöht und mindestens eines der folgenden Kriterien erfüllt ist:
- typische EKG-Veränderungen oder
- typische Brustschmerzen oder
- unlängst durchgeführte Intervention an einem Herzkranzgefäß (beispielsweise eine PTCA).
Die Blutkonzentration der Biomarker Troponin und CK-MB steigt allerdings erst nach drei bis sechs Stunden an, so dass eine verlässliche Diagnose bisher erst nach vier bis sechs Stunden möglich war.
Neuesten Studien zufolge kann nun eine schnellere und spezifischere Diagnose mittels des neu entdeckten Herzmarkers Glycogenphosphorylase BB (GPBB) zeitnah erfolgen. Bereits ab der ersten Stunde kann durch GPBB ein Herzinfarkt diagnostiziert werden, so dass die Gefahr der irreversiblen Schädigung des Herzgewebes eingedämmt werden kann.[17]
In dieser Akutphase ist das wichtigste Untersuchungsverfahren ein so schnell wie möglich angefertigtes EKG. Beim Nachweis von ST-Strecken-Hebungen wird mit einer diagnostischen Sicherheit von über 95 % von einem Infarkt ausgegangen und die entsprechende Behandlung möglichst unverzüglich eingeleitet.[20]
Zeigt das EKG hingegen ST-Strecken-Senkungen oder keine Veränderungen, so kann ein Infarkt anhand der Biomarker erst sechs Stunden nach Beginn der Symptome mit Sicherheit ausgeschlossen oder bestätigt werden. Bei diagnostischer Unsicherheit in dieser Phase kann der Nachweis einer Wandbewegungsstörung in der Echokardiografie helfen, die Wahrscheinlichkeit und das Ausmaß eines Infarktes besser einzuschätzen.
Differentialdiagnose
Wegen der möglicherweise weitreichenden Konsequenzen wurde die Verdachtsdiagnose Herzinfarkt früher oft gestellt, in der Akutsituation mussten dann die Differentialdiagnosen Pneumothorax, Lungenembolie, Aortendissektion, Lungenödem anderer Ursache, Stress-Kardiomyopathie, Roemheld-Syndrom, Herzneurose oder auch Gallenkolik berücksichtigt werden. Nur bei etwa 32 % der Patienten mit Infarktverdacht fand sich tatsächlich ein Herzinfarkt. Heute wird der Begriff Infarkt bis zu seinem definitiven Nachweis meist vermieden und stattdessen vom akuten Koronarsyndrom gesprochen, um der häufigen diagnostischen Unsicherheit in den ersten Stunden Ausdruck zu verleihen.
Auch die Infarktdiagnostik ist mit möglichen Fehlern behaftet: Bei einigen Patienten (in einer Untersuchung 0,8 %), vor allem bei älteren Patienten und solchen mit Diabetes mellitus, wird auch im Krankenhaus der Infarkt nicht richtig erkannt.
Therapie
Erste Hilfe
Die ersten Minuten und Stunden eines Herzinfarktes sind für den Patienten von entscheidender Bedeutung.
Innerhalb der ersten Stunde (der so genannten goldenen Stunde oder golden hour) bestehen gute Aussichten, den Gefäßverschluss durch eine Lysetherapie oder Herzkatheterbehandlung fast vollständig rückgängig zu machen. Daher steht die unverzügliche Alarmierung des Rettungsdienstes an erster Stelle der für Laien sinnvollen Maßnahmen. Die Deutsche Herzstiftung empfiehlt für diese Situation[21]:
- Nicht warten
- Rettungsdienst über die Rufnummer 112 (oder die örtliche Notrufnummer) alarmieren und Verdacht auf Herzinfarkt äußern
- Niemals selber mit dem Auto in die Klinik fahren wegen der Gefahr eines Zusammenbruchs während der Fahrt
Die Gefahr des Herzstillstandes durch Kammerflimmern ist in der ersten Stunde am größten. Nur durch eine rasch einsetzende Herz-Lungen-Wiederbelebung durch Ersthelfer und Rettungsdienst kann in diesem Fall der Tod oder schwere Schäden durch Sauerstoffunterversorgung des Gehirns verhindert werden. Durch eine Defibrillation durch medizinisches Fachpersonal oder mittels eines öffentlich zugänglichen automatisierten externen Defibrillators, der durch Laien bedient werden kann, besteht die Möglichkeit, dass das Kammerflimmern gestoppt wird und sich wieder ein stabiler Eigenrhythmus einstellt.[22]
Medizinische Erstversorgung
Das Rettungsfachpersonal des Rettungsdienstes konzentriert sich zunächst auf eine möglichst rasche Erkennung von Akutgefährdung und Komplikationen. Dazu gehört eine zügige klinische Untersuchung mit Blutdruckmessung und Auskultation von Herz und Lunge. Nur ein schnell angefertigtes 12-Kanal-EKG lässt den ST-Hebungsinfarkt erkennen und erlaubt die Einleitung der dann dringlichen Lysetherapie oder Katheterbehandlung. Um Herzrhythmusstörungen sofort erkennen zu können, wird eine kontinuierliche EKG-Überwachung (Rhythmusmonitoring) begonnen und zur Medikamentengabe eine periphere Verweilkanüle angelegt.
Die medikamentöse Therapie zielt in der Akutsituation auf eine möglichst optimale Sauerstoffversorgung des Herzens, die Schmerzbekämpfung und eine Vermeidung weiterer Blutgerinnselbildung. Verabreicht werden in der Regel Sauerstoff (O2) über eine Nasensonde oder Maske, Nitroglycerin-Spray oder -Kapseln sublingual und Morphinpräparate, Acetylsalicylsäure und Clopidogrel sowie Heparin intravenös.
In speziellen Situationen und bei Komplikationen können weitere Medikamente erforderlich sein, zur Beruhigung (Sedierung) beispielsweise Benzodiazepin wie Diazepam oder Midazolam, bei vagaler Reaktion Atropin, bei Übelkeit oder Erbrechen Antiemetika (beispielsweise Metoclopramid), bei Tachykardie trotz Schmerzfreiheit und fehlenden Zeichen der Linksherzinsuffizienz Betablocker (beispielsweise Metoprolol) und bei kardiogenem Schock die Gabe von Katecholaminen.
Reperfusionstherapie
Vordringliches Therapieziel beim ST-Hebungsinfarkt ist die möglichst rasche Eröffnung des betroffenen und in dieser Situation meist verschlossenen Herzkranzgefäßes. Diese Wiederherstellung der Durchblutung im Infarktgebiet wird Reperfusionstherapie genannt. Je früher diese erfolgt, umso besser kann eine Infarktausdehnung verhindert werden („time is muscle“). Gelingt es, die Reperfusionstherapie bereits in der ersten Stunde nach Infarkteintritt anzuwenden, so können viele dieser Infarkte sogar verhindert werden.
Als Reperfusionstherapie sind zwei Behandlungsverfahren etabliert:
- Primär-PCI (auch Direkt-PTCA oder Primär-PTCA): mechanische Öffnung (Rekanalisation) des Gefäßes mit anschließender Ballondilatation und Stentimplantation mittels Herzkatheter.
- Lysetherapie oder Thrombolyse: intravenöse Gabe eines gerinnselauflösenden Medikamentes. Dieses Thrombolytikum kann vom Notarzt bereits am Einsatzort verabreicht werden (prästationäre Lyse) und führt durch frühen Behandlungsbeginn zu besseren Ergebnissen als eine Therapieeinleitung im Krankenhaus.
Bei gleichzeitiger Verfügbarkeit ist die Primär-PCI in einem erfahrenen Zentrum die bevorzugte Strategie. Da aber weniger als 20 % der deutschen Krankenhäuser über die Möglichkeit zur Primär-PCI verfügen, muss die Entscheidung zur optimalen Therapie im Einzelfall getroffen werden. Viele Notärzte sind mit 12-Kanal-EKG-Geräten und Medikamenten für eine Lysetherapie ausgerüstet, so dass sie heute sofort nach Diagnosestellung in Abhängigkeit von der Infarktdauer, dem Patientenzustand, der Verfügbarkeit eines erfahrenen Herzkatheterteams und der Transportentfernung die bestmögliche Reperfusionstherapie auswählen können.
Bei Nicht-ST-Hebungsinfarkten (NSTEMI) ist ein Nutzen der unverzüglichen Reperfusionstherapie nicht belegt, eine Lysetherapie ist kontraindiziert. Ob und zu welchem Zeitpunkt eine Herzkatheteruntersuchung erforderlich ist, ist trotz vieler Studien zu diesem Thema strittig. Die vorherrschende und auch in den Leitlinien der kardiologischen Fachgesellschaften verankerte Empfehlung sieht eine „frühe Intervention“ innerhalb von 48 Stunden vor. Erneute Diskussionen sind durch eine weitere im Herbst 2005 veröffentlichte Studie entstanden, die bei 1200 Patienten mit NSTEMI kein höheres Risiko fand, wenn die Intervention nur bei Patienten mit anhaltenden Beschwerden erfolgte.[23]
Weitere Behandlung
Im Krankenhaus werden Infarktpatienten wegen möglicher Herzrhythmusstörungen in der Akutphase auf einer Intensiv- oder Überwachungsstation behandelt, wo eine kontinuierliche EKG-Überwachung (Monitoring) möglich ist. Bei einem unkompliziertem Verlauf können sie oft bereits am Folgetag Schritt für Schritt mobilisiert und nach fünf bis acht Tagen entlassen werden. Patienten mit großen Infarkten, die zu einer Pumpschwäche (Herzinsuffizienz) des Herzmuskels geführt haben, benötigen manchmal bis zu drei Wochen, um die gewohnten Alltagsaktivitäten wieder aufnehmen zu können.
Nach einem Herzinfarkt ist bei den meisten Patienten eine lebenslange medikamentöse Therapie sinnvoll, die Komplikationen wie Herzrhythmusstörungen und Herzmuskelschwäche sowie erneuten Herzinfarkten vorbeugt. Dazu zählt die Therapie mit Betablockern, ASS, Statinen, ACE-Hemmern und bei einigen Patienten Clopidogrel oder Prasugrel.
Bei stark eingeschränkter Pumpfunktion des Herzens wird die prophylaktische Anlage eines implantierbaren Defibrillators zum Schutz vor plötzlichem Herztod empfohlen[24].
Nach dem Auftreten von großen Vorderwandinfarkten kann es (<50 %) zur Thrombenbildung in der linken Schlagkammer kommen, die die Gefahr eines Hirninfarktes nach sich ziehen können. Sollten sich echokardiografisch Thromben nachweisen lassen wird meist eine mehrmonatige Antikoagulantientherapie mit Phenprocoumon durchgeführt.
Besondere Aufmerksamkeit erfordern die Risikofaktoren, die die Lebenserwartung der Infarktpatienten erheblich beeinträchtigen können. Vorteilhaft sind strikter Nikotinverzicht und eine optimale Einstellung von Blutdruck, Blutzucker und Blutfettwerten. Neben der Normalisierung des Lebenswandels, dem Stressabbau und der Gewichtsnormalisierung spielen eine gesunde Ernährung und regelmäßiges körperliches Ausdauertraining nach ärztlicher Empfehlung dabei eine wesentliche Rolle.
Im Anschluss an die Krankenhausbehandlung wird in Deutschland oft eine ambulante oder stationäre Anschlussheilbehandlung empfohlen. Diese meist drei Wochen dauernde Maßnahme soll durch Krankengymnastik (Physiotherapie), dosiertes körperliches Training, Schulungsmaßnahmen und psychosoziale Betreuung eine möglichst gute und vollständige Wiedereingliederung in den Alltag ermöglichen.
Experimentelle Ansätze
Seit den 1990er-Jahren werden Versuche unternommen, die Pumpfunktion des Herzmuskels nach einem Herzinfarkt durch Stammzellen positiv zu beeinflussen. Dabei werden verschiedene Techniken eingesetzt, unter anderem die Injektion von Stammzellen, die aus Blut oder Knochenmark gewonnen werden, in das betroffene Herzkranzgefäß (intrakoronar, mittels Herzkatheter). Auch die subkutane Injektion von granulocyte-colony stimulating factor (G-CSF), der die Stammzellproduktion fördert, wird untersucht. Mehrere in den Jahren 2004 bis 2006 veröffentlichte Studien weisen darauf hin, dass die intrakoronare Anwendung von Knochenmarks-Stammzellen die Pumpfunktion tatsächlich verbessern kann,[25] die alleinige Gabe von G-CSF hingegen keinen Vorteil bringt.[26][27] Ein weiterer, in jüngerer Zeit in präklinischen Studien verfolgter Therapieansatz ist der Einsatz von Wachstumsfaktoren, wie Fibroblast-like Growth Factor (FGF-1), Insuline-like Growth Factors (IGFs) und Vascular Endothelial Growth Factor (VEGF), die die Gefäßneubildung (Angiogenese) anregen.
Krankheitsverlauf und Prognose
Die ersten beiden Stunden nach Eintritt eines Herzinfarktes sind zumindest bei einem ST-Hebungsinfarkt (STEMI) für den weiteren Verlauf und die Überlebenschance des Patienten von entscheidender Bedeutung, weil
- sich die Mehrzahl der Todesfälle, die in der Regel durch Kammerflimmern verursacht sind, in diesem kurzen Zeitraum ereignet[6] und
- eine während dieser Zeit eingeleitete Reperfusionstherapie die Prognose maßgeblich beeinflusst.
Die Akutsterblichkeit jener Patienten, die im Krankenhaus aufgenommen werden, beträgt heute in verschiedenen Untersuchungen zwischen weniger als 10 % und knapp 12 %. Weiterhin stirbt aber fast ein Drittel aller Patienten vor Aufnahme in einer Klinik, so dass die Einjahressterblichkeit aller Infarktpatienten in den letzten 30 Jahren nahezu unverändert bei etwa 50 % verblieben ist.
Die Sterblichkeit im Zusammenhang mit einem Herzinfarkt wird vom Alter des Patienten stark beeinflusst. Aus dem Berliner Herzinfarktregister wurde für die Jahre 1999 bis 2003 bei über 75-jährigen eine Krankenhaussterblichkeit von 23,9 %, bei jüngeren Patienten von 7,3 % ermittelt.[28]
Siehe auch: Killip-Klassifikation
Komplikationen
Sehr häufig sind Herzrhythmusstörungen, auch bei kleinen Infarkten vor allem in der Frühphase. Ventrikuläre Tachykardien bis hin zum Kammerflimmern sind die häufigste Todesursache beim Herzinfarkt, deshalb wird in der Akutphase eine ständige Überwachung und Defibrillationsbereitschaft auf einer Intensivstation gesichert. In Einzelfällen ist eine Behandlung mit einem Antiarrhythmikum nötig. Besonders Hinterwandinfarkte können über eine Ischämie des AV-Knotens zum AV-Block und bei Ischämie des Sinusknoten zum Sick-Sinus-Syndrom führen, was vorübergehend (oder dauerhaft) den Einsatz eines Herzschrittmachers erfordert.
Wenn der Infarkt große Areale des Herzens (mehr als 30 % der Muskulatur) betrifft, kann es zur Ausbildung eines kardiogenen Schocks kommen, bei dem das Herz durch die Herzmuskelschädigung nicht mehr in der Lage ist, eine ausreichende Kreislauffunktion aufrechtzuerhalten. Diese Patienten haben eine deutlich schlechtere Prognose, der kardiogene Schock ist die zweithäufigste Todesursache im Rahmen eines akuten Herzinfarktes. Hier kann eine Intraaortale Ballonpumpe (IABP) vorübergehend das Herz unterstützen.
Ein Herzwandaneurysma kann sich aufgrund der Wandschwäche nach einem Herzinfarkt ausbilden. Hierbei entwickelt sich eine Auswölbung der geschädigten Herzwand. Chronisch kommt es zu einer verschlechterten Herzfunktion, der Bildung eines Thrombus durch gestörten Blutfluss mit der Möglichkeit arterieller Embolien. In der direkten Phase nach einem Infarkt kann es zu einer Ruptur (Platzen) der Auswölbung kommen mit nachfolgender Herzbeuteltamponade, welche sofort entlastet und im Allgemeinen chirurgisch versorgt werden muss.
Durch Nekrose im Herzscheidewandbereich kann es auch hier zu einer Septumperforation kommen. Nachfolgend kommt es zum Übertritt von Blut aus dem linken in den rechten Teil des Herzens.
Insbesondere bei Hinterwandinfarkten kann eine akute Insuffizienz der Mitralklappe durch Nekrose der Papillarmuskeln mit nachfolgendem Abriss eines Sehnenfadens auftreten. Der Rückfluss von Blut in den linken Vorhof kann zu einer akuten Herzinsuffizienz führen und eine schnelle Herzoperation notwendig machen. Ein neu auftretendes systolisches Herzgeräusch kann zu dieser Verdachtsdiagnose führen, daher sollen Patienten nach Herzinfarkt regelmäßig abgehört (auskultiert) werden.
Im weiteren Verlauf (einige Tage bis ca. 8 Wochen) kann sich im Rahmen einer Autoimmunreaktion eine Entzündung des Herzbeutels, das sogenannte Dressler-Syndrom, entwickeln.
Infarkte bei älteren Menschen
Charakteristika von Infarktpatienten abhängig vom Lebensalter[28] ≤ 75 Jahre > 75 Jahre Herzversagen 3,5 % 14,4 % Niereninsuffizienz 3,9 % 11,5 % Diabetes mellitus 24,3 % 37,3 % Lungenstauung 19,7 % 45,4 % Linksschenkelblock 3,6 % 12,7 % In den europäischen Ländern betreffen etwa ein Drittel (24 bis 42 %) aller Infarkte ältere Menschen im Alter von über 74 Jahren. Auf Grund der demografischen Entwicklung wird dieser Anteil zunehmen, Schätzungen zufolge soll der Anteil über 75-jähriger im Jahr 2050 bereits zwei Drittel betragen.
Ältere Infarktpatienten leiden häufiger an bedeutsamen Begleiterkrankungen wie Herzversagen, Niereninsuffizienz und Diabetes mellitus. Bei ihnen werden öfter Zeichen eines schweren Infarktes wie Lungenstauung und Linksschenkelblock festgestellt. Die Zeit zwischen Symptombeginn und Aufnahme im Krankenhaus ist bei ihnen länger und gemessen am Einsatz der Reperfusionstherapie sowie der Anwendung von Betablockern und Statinen kommt eine leitliniengerechte Therapie seltener zur Anwendung.[28]
Geschichte
Von den Anfängen bis 1950
Seit dem Beginn des 19. Jahrhunderts ist bekannt, dass eine Thrombose im Herzkranzgefäß zum Tode führen kann. Tierexperimente mit Unterbindung eines Kranzgefäßes und Sektionsbefunde legten nahe, dass die Koronarthrombose ein fatales Ereignis darstellte. Im Mai 1876 diagnostizierte Adam Hammer in Wien als Erster den Herzinfarkt an einem lebenden Menschen. 1901 wies der Deutsche Krehl nach, dass sie nicht immer tödlich ausging, die erste ausführliche Beschreibung nicht-tödlicher Herzinfarkte stammt von den Russen V.P. Obraztsov und N.D. Strazhesko aus dem Jahr 1910.[29] 1912 bezog sich der US-Amerikaner James B. Herrick auf diese Veröffentlichung und führte körperliche Ruhe als Therapieprinzip für Infarktpatienten ein. Sie blieb bis in die frühen 50er Jahre einzige Behandlungsmöglichkeit und wurde konsequent betrieben: Die Patienten durften sich zwei Wochen nicht bewegen und sollten deshalb auch gefüttert werden. Herrick war es auch, der die 1903 vom Holländer Einthoven entwickelte Elektrokardiografie zur Diagnostik des Herzinfarktes einführte.
1923 veröffentlichte Wearn die Beschreibung des Krankheitsverlaufes von 19 Patienten mit Herzinfarkt, denen absolute Bettruhe und eine Beschränkung der Flüssigkeitszufuhr verordnet wurden. Sie erhielten Digitalispräparate gegen eine Lungenstauung sowie Koffein und Campher zur Vorbeugung und Behandlung von erniedrigtem Blutdruck, Synkopen und Herzrhythmusstörungen. 1928 beschrieben Parkinson und Bedford ihre Erfahrungen mit der Schmerzbehandlung durch Morphin bei 100 Infarktpatienten, Nitrate hielten sie wegen der blutdrucksenkenden Wirkung für kontraindiziert.
1929 veröffentlichte Samuel A. Levine das erste ausschließlich der Infarktbehandlung gewidmete Fachbuch, in dem unter anderem auf die Bedeutung der Herzrhythmusstörungen eingegangen und Chinidin gegen ventrikuläre Tachykardien und Adrenalin gegen Blockierungen empfohlen wurde.
In den 50er Jahren wurde der Herzinfarkt bereits als wichtige Todesursache in den Industrieländern angesehen. Wegen der hohen Gefährdung durch Thrombosen und Lungenembolien auf Grund der langen Bettruhe gewann das von Bernard Lown propagierte Konzept einer früheren Mobilisierung (arm chair treatment) an Bedeutung. Großzügige Flüssigkeitszufuhr und regelmäßige Sauerstoffgabe wurden empfohlen.[30]
Die „Thrombolyse-Ära“
Bereits 1948 wurde empfohlen, nach einem überstandenen Herzinfarkt vorbeugend Cumarine als Antikoagulanzien einzunehmen. Hauptsächlich Fletcher und Verstraete wiesen in den 1950er- und 1960er-Jahren experimentell nach, dass frische Koronarthrombosen medikamentös aufgelöst werden können. 1959 brachten die deutschen Behring-Werke Streptokinase auf den Markt, das unter anderem die Lysetherapie beim akuten Herzinfarkt ermöglichte. In den 1970er-Jahren waren es dann zwei Arbeitsgruppen um Jewgeni Tschasow und Klaus Peter Rentrop, die den Nachweis einer erfolgreichen Lysetherapie durch intrakoronare Infusion von Streptokinase führten. Ihre Ergebnisse wurden unterstützt durch Befunde von De Wood, der bei 90 % der Patienten mit ST-Strecken-Hebung okkludierende (das Gefäßlumen verschließende) Koronarthromben nachwies. Anfang der 1980er-Jahre wurde deutlich, dass eine intravenöse Infusion der intrakoronaren gleichwertig war, was die Verbreitung der Methode sehr förderte.
1986 wurde die als „GISSI-Studie“ bezeichnete erste randomisierte klinische Studie zur Lysetherapie veröffentlicht, die an 11.806 Patienten durchgeführt wurde und eine Senkung der 21-Tage-Sterblichkeit von 13 auf 10,7 % nachwies, was einem geretteten Menschenleben pro 43 Behandlungen entsprach.[31]
Weiterentwicklung der Therapie
1960 veröffentlichte die American Heart Association die Framingham-Studie, die den Zusammenhang zwischen dem Rauchen und dem Auftreten von Herzinfarkten bewies. Mitte der 1990er Jahre wurde die erst 1977 von Andreas Grüntzig eingeführte Ballondilatation der Herzkranzgefäße als Therapieoption auch beim akuten Herzinfarkt in größerem Umfang eingesetzt. Heute ist diese die Behandlung der Wahl und wird in Deutschland bei mehr als 200.000 Patienten jährlich angewandt.
Myokardinfarkt bei Tieren
Anders als beim Menschen wird der Herzmuskelinfarkt bei Tieren nur selten beobachtet. Zudem sind bei Haussäugetieren, im Gegensatz zur meist nichtinfektiösen Genese beim Menschen, vor allem infektiös bedingte Endokarditiden der Mitralklappe mit Abschwemmung von Thromben in die Herzkranzgefäße Auslöser eines Myokardinfarkts.
Bei Tieren, die auch in menschlicher Obhut ein hohes Alter erreichen, wie etwa Haushunde und Papageien und Zootiere (z. B. Pazifisches Walross[32]) sind auch vereinzelt Myokardinfarkte infolge atherosklerotischer Veränderungen wie beim Menschen beschrieben. Beim Hund wird auch eine verminderte Sauerstoffversorgung des Herzmuskels infolge einer Amyloidose kleiner Herzarterien beobachtet. Diese, in der Regel kleinen Infarkte bleiben klinisch zumeist unbemerkt und werden als Zufallsbefunde bei pathologischen Untersuchungen relativ häufig als lokale Vernarbungen des Herzmuskels gefunden. Bei Katzen scheinen Infarkte vor allem als Komplikation bereits bestehender Herzmuskelerkrankungen (Hypertrophe Kardiomyopathie) aufzutreten.[33]
Die erhöhte Anfälligkeit des Herzmuskels von Schweinen auf Stress ist dagegen nicht auf Infarkte zurückzuführen, sondern beruht auf einer stressbedingten Muskeldegeneration (porcines Stress-Syndrom, PSS).
Quellen
- ↑ Mark B et al.: Stetige Zunahme der Prähospitalzeit beim akuten Herzinfarkt. Dt Ärzteblatt (2006) 103:A1378-A1383. online als PDF
- ↑ Statistisches Bundesamt. Sterbefälle nach den 10 häufigsten Todesursachen insgesamt und nach Geschlecht 2004. [1] (abgerufen am 13. Juni 2006.)
- ↑ Herzbericht 2010, Ernst Bruckenberger, ISBN 978-3-00-032101-6, Oktober 2010
- ↑ a b Van de Werf F et al.: Management of acute myocardial infarction in patients presenting with ST-segment elevation. Eur Heart J (2003) 24:28–66. PMID 12559937.
- ↑ Hamm CW: Leitlinien: Akutes Koronarsyndrom (ACS) – Teil 1: ACS ohne persistierende ST-Hebung. Z Kardiol (2004) 93:72–90. (online als PDF-Datei)
- ↑ a b c Antman EM et al.: ACC/AHA Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction. J Am Coll Cardiol (2004) 44:E1-E211. PMID 15358047. (online als PDF-Datei [engl.]).
- ↑ Rozanski A, Blumenthal JA, Kaplan J.: Impact of Psychological Factors on the Pathogenesis of Cardiovascular Disease and Implications for Therapy. In: circulation. 1999, S. 2192-2217. PMID 10217662.
- ↑ Wilbert-Lampen U, Leistner D, Greven S, Pohl T, Sper S, Völker C, Güthlin D, Plasse A, Knez A, Küchenhoff H, Steinbeck G: Cardiovascular Events during World Cup Soccer. In: The New England Journal of Medicine. 358, Nr. 5, 2008, S. 475–483.
- ↑ Mukamal KJ, Chen CM, Rao SR and Breslow RA.: Alcohol consumption and cardiovascular mortality among US adults, 1987 to 2002. In: Am Coll Cardiol. Nr. 55, 2010, S. 1328-1335. doi:10.1016/j.jacc.2009.10.056.
- ↑ Leicht abgewandelt zitiert nach E. Giovannuchi et al.: 25-hydroxyvitamin D and risk of myocardial infarction in men: a prospective study. Arch Intern Med (2008) 168, 11: S. 1174–1180 PMID 18541825
- ↑ Zitiert nach „Schlechte Compliance ist tödlich“, MMW-Fortschr. Med. Nr. 5 / 2007 (149. Jg.), S. 22, zitiert nach J. N. Rasmussen et al, JAMA, 297 (2007) 177–186
- ↑ Canto JG, Goldberg RJ, Hand MM, et al: Symptom presentation of women with acute coronary syndromes: myth vs reality. In: Arch. Intern. Med.. 167, Nr. 22, Dezember 2007, S. 2405–13. doi:10.1001/archinte.167.22.2405. PMID 18071161.
- ↑ M Kosuge, Kimura K, Ishikawa T et al.: Differences between men and women in terms of clinical features of ST-segment elevation acute myocardial infarction. In: Circulation Journal. 70, Nr. 3, March 2006, S. 222–226. doi:10.1253/circj.70.222. PMID 16501283. Abgerufen am 31. Mai 2008.
- ↑ McSweeney JC, Cody M, O'Sullivan P, Elberson K, Moser DK, Garvin BJ: Women's early warning symptoms of acute myocardial infarction. In: Circulation. 108, Nr. 21, 2003, S. 2619–23. doi:10.1161/01.CIR.0000097116.29625.7C. PMID 14597589.
- ↑ Kannel WB: Silent myocardial ischemia and infarction: insights from the Framingham Study. Cardiol Clin (1986) 4:583–591. PMID 3779719.
- ↑ Canto JG et al.: Prevalence, clinical characteristics, and mortality among patients with myocardial infarction presenting without chest pain. JAMA (2000) 283:3223–3229. PMID 10866870.
- ↑ a b Peetz, Post, Schinzel: Glycogen phosphorylase BB in acute coronary syndromes. Clin Chem Lab Med 2005;43(12):1351–1358.
- ↑ Dr. PRASHANT KAUL von der Abteilung für Kardiovaskuläre Medizin des Duke University Medical Centers in Durham und Kollegen, Bericht auf der AHA-Tagung 2009
- ↑ Zitiert nach Medical Tribune, 27. November 2009, S. 3
- ↑ Arntz HR et al.: Leitlinien zur Diagnostik und Therapie des akuten Herzinfarktes in der Prähospitalphase. Z Kardiol (2000) 89:364–372.
- ↑ Deutsche Herzstiftung: Herzinfarkt – jede Minute zählt!. online, abgerufen am 24. Oktober 2006
- ↑ Richtlinien des European Resuscitation Council zur Herz-Lungen-Wiederbelebung (pdf, englisch)
- ↑ de Winter RJ et al.: Early Invasive versus Selectively Invasive Management for Acute Coronary Syndromes. N Engl J Med (2005) 353:1095–1104. PMID 16162880.
- ↑ Pocket Leitlinie 'Akutes Koronarsyndrom mit persistierender ST-Streckenhebung (STEMI)'
- ↑ Janssens S et al.: Autologous bone marrow-derived stem-cell transfer in patients with ST-segment elevation myocardial infarction: double-blind, randomised controlled trial. Lancet (2006) 367:113–121. PMID 16413875.
- ↑ Zohlnhofer D et al.: Stem cell mobilization by granulocyte colony-stimulating factor in patients with acute myocardial infarction: a randomized controlled trial. JAMA (2006) 295:1003–1010. PMID 16507801.
- ↑ Ripa RS et al.: Stem cell mobilization induced by subcutaneous granulocyte-colony stimulating factor to improve cardiac regeneration after acute ST-elevation myocardial infarction: result of the double-blind, randomized, placebo-controlled stem cells in myocardial infarction (STEMMI) trial. Circulation (2006) 113:1983–1992. PMID 16531621.
- ↑ a b c Schuler J et al.: Present treatment of acute myocardial infarction in patients over 75 years: Data from the Berlin Myocardial Infarction Registry (BHIR). Clin Res Cardiol (2006) 95:360–367. PMID 16741630.
- ↑ Muller JE: Diagnosis of myocardial infarction: historical notes from the Soviet Union and the United States. Am J Cardiol (1977) 40:269–271. PMID 327787.
- ↑ Sarmento-Leite R et al.: Acute myocardial infarction. One century of history. Arq Bras Cardiol (2001) 77:593–610. PMID 11799435.
- ↑ Gruppo Italiano per lo Studio della Streptochinasi nell'Infarto Miocardico (GISSI): Effectiveness of intravenous thrombolytic treatment in acute myocardial infarction. Lancet (1986) 22:397–402. PMID 2868337.
- ↑ Gruber, A.D., M. Peters, A. Knieriem und P. Wohlsein: Atherosclerosis with multifocal myocardial infaction in a pacific Walrus (Odobenus rosmarus divergens ILLIGER. Journal of Zoo and Wildlife Medicine (2001) 33(2):139–144.
- ↑ Driehuys S, Van Winkle TJ, Sammarco CD, Drobatz KJ.: Myocardial infarction in dogs and cats: 37 cases (1985–1994). J. Am. Vet. Med. Assoc. (1998) 213(10):1444–1448. PMID 9828941
Literatur
- Zipes DP et al. (Hrsg.): Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 7. Auflage. W.B. Saunders Company, Philadelphia 2004. ISBN 1-4160-0014-3.
- Arntz HR: Prähospitale Versorgung von Patienten mit akutem ST-Streckenhebungsinfarkt. Z Kardiol (2004) 93:915–916. (online als PDF-Datei).
- Hamm CW: Leitlinien: Akutes Koronarsyndrom (ACS) – Teil 2: Akutes Koronarsyndrom mit ST-Hebung. Z Kardiol (2004) 93:324–341. (online als PDF-Datei).
Weblinks
 Commons: Myokardinfarkt – Sammlung von Bildern, Videos und Audiodateien
Commons: Myokardinfarkt – Sammlung von Bildern, Videos und Audiodateien Wikibooks: Erste Hilfe bei Herzinfarkt – Lern- und Lehrmaterialien
Wikibooks: Erste Hilfe bei Herzinfarkt – Lern- und Lehrmaterialien- Herzinfarkt – Informationen bei Gesundheitsinformation.de (Online-Angebot des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen)
- Interaktive Tests und umfangreiche Informationen Assmann-Stiftung für Prävention
- Herzinfarktrisiko online testen Deutsche Herzstiftung

Bitte den Hinweis zu Gesundheitsthemen beachten! 
Dieser Artikel wurde am 26. Juni 2006 in dieser Version in die Liste der lesenswerten Artikel aufgenommen. Kategorien:- Wikipedia:Lesenswert
- Krankheitsbild in der Kardiologie
- Krankheitsbild in der Notfallmedizin
Wikimedia Foundation.