- Opioide
-
Opioide (von gr. ὄπιον [ˈɔpiɔn] und εἶδος, [ˈidɔs], „dem Opium ähnlich“) ist ein Sammelbegriff für eine chemisch heterogene (uneinheitliche) Gruppe natürlicher und synthetischer Substanzen, die morphinartige Eigenschaften aufweisen und an Opioidrezeptoren wirksam sind. Der Begriff Opiat bezeichnet hingegen nur die natürlicherweise im Opium vorkommenden Stoffe mit dieser Wirkung, die chemisch Alkaloide darstellen und aus der Milch des Schlafmohns (Papaver somniferum) gewonnen werden.
Man unterscheidet körpereigene (endogene) Opioide, die eine Rolle bei der Schmerzunterdrückung im Rahmen der Stressreaktion spielen, von therapeutisch oder missbräuchlich zugeführten (exogenen) Opioiden.
Das Wirkspektrum von Opioiden ist komplex und sehr unterschiedlich. Die wichtigste Wirkung ist eine starke Schmerzlinderung (Analgesie), was Opioide zu unverzichtbaren und vielgenutzten Arzneimitteln in der Schmerztherapie, Anästhesie und anderen Einsatzbereichen macht. Unter den vielfältigen weiteren Wirkungen sind Sedierung und der euphorisierende Effekt zu nennen; die die wichtigsten Nebenwirkungen sind und Vigilanzminderung und Atemdepression, v.a. bei Überdosierung, sowie bei längerer Einnahme Obstipation (Verstopfung) und Entwicklung einer Abhängigkeit - sofern Opioide nicht zur Therapie chronischer Schmerzen eingesetzt werden.[1][2]
In Deutschland und der Schweiz unterliegen sie deshalb dem Betäubungsmittel-, in Österreich dem Suchtmittelgesetz.
Inhaltsverzeichnis
Wirkungsweise
Die Gruppe der Opioide ist eine chemisch heterogene Untergruppe der Analgetika. Sie entfalten ihre Eigenschaften durch Wechselwirkung mit speziellen Rezeptoren (molekularen Bindungs-Orten) auf der Oberfläche von Nervenzellen und von anderen Zellen im ganzen Körper, die Opioidrezeptoren genannt werden.
Die körpereigenen Liganden der Opioidrezeptoren sind endogene Peptide (Enkephaline und Endorphine), die in der Stressantwort von Bedeutung sind. Die Opioidrezeptoren kommen am häufigsten im Gehirn am Boden des vierten Ventrikels, in anderen Gehirnregionen und im Rückenmark vor. Sie sind zudem in der Peripherie, unter anderem im Darm zu finden.
Beispielhaft für ein Opioid mit Wirkung ausschließlich außerhalb des zentralen Nervensystems ist Loperamid, ein Mittel gegen Durchfall. Es überwindet die Blut-Hirn-Schranke normalerweise nicht und kann deshalb nicht im zentralen Nervensystem, sondern nur peripher im Körper wirken. Es bewirkt eine Verlangsamung der Darmperistaltik.
Opioide entfalten im Gegensatz zu den Nichtopioid-Analgetika ihre analgetische Wirkung vorrangig im Zentralnervensystem (ZNS).
Rezeptoren
Es werden mehrere unterschiedliche Typen und Subtypen der Opioidrezeptoren unterschieden
Opioidrezeptoren Typ Lokalisation Wirkung μ1 und μ2 Gehirn Analgesie, Atemdepression nur μ2!, Herz-Kreislauf-Wirkungen μ2 spinal, supraspinal Analgesie, Magen-Darm-Wirkung, Euphorie, Sucht μ peripher Analgesie, Magen-Darm-Wirkung, Juckreiz κ (Kappa) Gehirn, spinal Analgesie, Sedierung, Dysphorie δ (Delta) Gehirn, spinal, peripher Magen-Darm-Wirkung, Modulierende Wirkung bisher nicht identifizierter Rezeptor Miosis, Übelkeit, Erbrechen Agonisten und Antagonisten
Die Opioide binden gruppenspezifisch unterschiedlich stark an die verschiedenen Rezeptoren, wobei sie aktivierend (Agonisten) oder hemmend (Antagonisten) wirken können, wodurch ein komplexes Wirkmuster entsteht (multiple receptor theory). Es werden vier Gruppen unterschieden:
Reine Agonisten
Reine Agonisten haben eine ausschließlich aktivierende Wirkung mit einer hohen Affinität (Bindungsstärke) und hoher intrinsischer Aktivität (Wirkstärke) zu μ-Rezeptoren sowie geringerer Affinität zu κ-Rezeptoren. Meptazinol bindet selektiv am μ1-Rezeptor und vermindert so bei Fortbestehen der analgetischen Wirkung die μ2-vermittelte Atemdepression[3]. Die Wirkung dieser Stoffe lässt sich durch Antagonisten komplett aufheben. Die Kombination von reinen Agonisten mit gemischten Agonisten-Antagonisten ist nicht zweckmäßig, da dadurch die Wirkung abgeschwächt wird. Die meisten in der Medizin eingesetzten Opioid-Pharmaka sind reine Agonisten, Beispiele sind Tramadol, Pethidin, Codein, Piritramid, Morphin, Levomethadon sowie die starken Analgetika Fentanyl, Alfentanil, Remifentanil und Sufentanil.
Gemischte Agonisten-Antagonisten
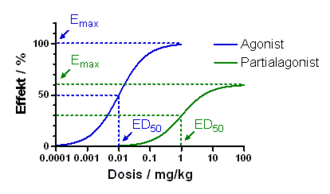
Gemischte Agonisten-Antagonisten bieten ein komplexes Wirkmuster. An μ-Rezeptoren sind sie Liganden mit einer hohen Affinität, jedoch sehr schwachen intrinsischen Aktivität, sodass eine antagonistische Wirkung resultiert. An κ-Rezeptoren hingegen sind Affinität und intrinsische Aktivität hoch (κ-Agonisten). Auch an σ-Rezeptoren wirken sie agonistisch. Im Gegensatz zu den reinen Agonisten erfolgt mit steigender Dosierung keine weitere Zunahme der Wirkungen (Ceiling-Effekt). Substanzen dieser Gruppe sind Pentazocin, Butorphanol und Nalbuphin, wobei aufgrund der Neigung zu Dysphorie, Halluzinationen, Desorientierung sowie Kreislaufstimulation (σ-Agonisten) die pharmakologische Bedeutung stark zurückgegangen ist.
Partialagonisten
Die einzige pharmakologisch relevante Substanz ist das Buprenorphin, das an μ-Rezeptoren eine sehr hohe Affinität, eine etwa 30-mal stärkeren Aktivität und längere analgetische Wirkdauer (6-8h) als Morphin aufweist. Es unterliegt ebenfalls einem Ceiling-Effekt, wobei es nicht durch den Einsatz von Antagonisten beendet werden kann. Buprenorphin hat die längste Wirkdauer aller Opioide.
Reine Antagonisten
Reine Antagonisten wirken an allen Rezeptortypen als kompetitive Antagonisten, jedoch mit unterschiedlicher Affinität. Sie werden meist zur Aufhebung (Antagonisierung) von agonistischen Opioid-Wirkungen (Narkosebeendigung, Gegengift bei Intoxikation, Entwöhnungsbehandlung) eingesetzt. Eingesetzte Wirkstoffe sind Naloxon und Naltrexon.
Natürliche Opioide
Endogene Opioide
Die endogenen Opioide sind körpereigene Peptide, die im Rahmen der Stressantwort ausgeschüttet werden und zur akuten Schmerz- und Hungerunterdrückung dienen, jedoch auch mit den Sexualhormonen interagieren und an der Entstehung von Euphorie sowie der Regulation von gastrointestinaler Funktionen, Atmung, Thermoregulation und Immunreaktionen beteiligt sind. Sie werden bei Verletzungen, jedoch auch in durch emotionale Stimuli und UV-Licht ausgeschüttet. Auch bei Übergewicht, psychischen Störungen, aber auch Opioidgabe ist ihre Sekretion verändert. Ein genaues Verständnis dieser komplexen Funktionen und Regulationsvorgänge fehlt bisher.
Die endogenen Opioide lassen sich in drei Gruppen einteilen. Das Vorläuferpeptid der Endorphine ist das Pro-Opiomelanocortine (POMC), woraus die Endorphine α, β und γ hervorgehen. Aus der Gruppe der Enkephaline sind die Varianten Met-Enkephalin, Leu-Enkephalin und Met-Arg-Phe-Enkephalin, die sich durch die N-terminalen Aminosäuren unterscheiden. Die Dynorphine unterteilen sich in Dynorphin A und B sowie α- und β-Neoendorphin.
Die endogenen Opioide (Neuropeptide) werden bei Säugetieren in Hypothalamus und Hypophyse produziert und unterscheiden sich in Verteilung und Rezeptoraffinität.[4]
Opiate / Opium-Alkaloide
Als Opiate werden natürliche Substanzen, die im Opium vorkommen, bezeichnet. Das Opium, das aus Schlafmohn (Papaver somniferum) gewonnen wird, besteht zu etwa 25 % aus diesen Alkaloiden. Die wichtigsten Stoffe sind Morphin (10 %), Codein (0,5 %) und Thebain (0,2 %) aus der Gruppe der Phenantrane sowie Noscapin (6 %), Papaverin (0,8-1 %) und Narcein (0,3 %), die Benzylisochinolone sind.[5]
Übersicht über pharmakologische Eckdaten gebräuchlicher Opioide
Übersicht über wichtige Substanzen,[6][7][8] Name relative Potenz minimale Wirkdauer Klassifikation Anmerkungen Sufentanil ~1000 30 min Agonist BTM. Stärkstes humanmedizinisches Analgetikum Remifentanil ~100-200 8-10 min Agonist BTM. Sehr kurze Halbwertszeit, deshalb sehr gut steuerbar. Vor allem im Rahmen der TIVA eingesetzt. Fentanyl 120 30 min Agonist BTM. Zur Neuroleptanalgesie geeignet Alfentanil 30-40 10 min Agonist BTM Buprenorphin ~30 6-8 h partieller Agonist BTM. wirkt bei alleiniger Gabe schmerzstillend, in Kombination mit Agonisten antagonistisch; Ceiling-Effekt Hydromorphon 7,5 3-5 h (unretardiert) Agonist BTM Levomethadon 4 5-7 h Agonist BTM. Kumulation und starke Halbwertszeiterhöhung bei täglicher Verabreichung. Oxycodon 1,5-2 3,5 - 7 h (unretardiert) Agonist BTM Diacetylmorphin (Heroin) / Diamorphin (DAM) 2,5 3-4 h (Metabolite) Agonist BTM. Anlage I (nicht Verkehrsfähig) als auch in BTM. Anlage III (verkehrsfähige und verschreibungsfähige Betäubungsmittel) Methadon 2 5-7 h Agonist BTM. Siehe Levomethadon. Hydrocodon 1,5 4-8 h Agonist BTM Morphin 1 2-4 h Agonist BTM. Referenzsubstanz der Opioide Piritramid 0,7 4-6 h Agonist BTM Nalbuphin 0,5-0,7 3-6 h gemischter Agonist-Antagonist Pentazocin 0,3 2-4 h gemischter Agonist-Antagonist BTM Codein 0,2 4 h Agonist (BTM, konzentrationsabhängig) Dihydrocodein 0,2 3-4 h Agonist (BTM, konzentrationsabhängig) Pethidin 0,1 2-4 h Agonist BTM Tramadol 0,1-0,2 4 h Agonist Tilidin 0,1-0,2 3-4 h Agonist Als Monopräparat BTM, Kombinationspräparate mit Naloxon rezeptpflichtig. Naloxon gegen 0 1-4 h reiner Antagonist nur intravenöse Gabe Naltrexon gegen 0 bis 24 h reiner Antagonist orale Gabe Loperamid gegen 0 Antidiarrhoicum, nur an peripheren Opioid-Rezeptoren Apomorphin gegen 0 Emetikum, an Dopamin-Rezeptoren der Area postrema Wirkungen
Analgesie
Die Schmerzbekämpfung ist die gewünschte Wirkung beim Einsatz von Opioid-Analgetika. Sie wird hauptsächlich über die μ-Rezeptoren, insbesondere μ1, jedoch auch über κ vermittelt.
Die Wirkstärke der einzelnen Substanzen wird als analgetische Potenz bezeichnet, die relativ zu Morphin angegeben wird, dessen Wert als 1 festgelegt ist. Je höher die analgetische Potenz ist, desto niedriger ist die benötigte Dosis eines Pharmakons, um eine vergleichbare Analgesie herzustellen. Phamakodynamisch kann die Potenz mit der Effektivdosis ED50 angegeben werden.
Die maximal erreichbare Analgesie besagt, dass bei niedrigpotenten Opioiden die analgetische Wirkung im Gegensatz zu hochpotenten Substanzen nur bis zu einer bestimmten Dosissteigerung zunimmt, eine weitere Erhöhung dann jedoch keine stärkere Analgesie bewirkt, jedoch eine Zunahme der unerwünschten Wirkungen. Pharmakodynamisch ist die maximal erreichbare Analgesie ein Maß der intrinsischen Aktivität eines Wirkstoffs.Opioid-Analgetika sind Bestandteil des WHO-Stufenschemas zur Therapie chronischer Schmerzen. Dieses sieht in der zweiten Stufe die Gabe eines niederpotenten Opioids zusätzlich zu einem nicht-Opioid-Analgetikum (erste Stufe), in der dritten Stufe die Anwendung einer hochpotenten Substanz vor. Daneben werden Opioid-Analgetika in vielen weiteren Bereichen der Medizin therapeutisch eingesetzt, so zur Narkoseeinleitung in der Anästhesie und vielen akuten schmerzassoziierten Erkrankungen und Verletzungen in der Notfall- und Intensivmedizin, die mit nicht-Opioid-Schmerzmitteln nicht beherrscht werden können.[9], [6]
Zur Therapie chronischer, nicht-tumorbedingter Schmerzen sind Opioide nur eingeschränkt wirksam und nur unter Berücksichtigung der tatsächlichen Schmerzlinderung (erfassbar mittels der visuellen Analogskala), der möglichen Nebenwirkungen auch der niedrigpotenteren Schmerzmedikamente und unter zusätzlichem Einsatz zusätzlicher schmerzlindernder Maßnahmen angezeigt (siehe auch Schmerztherapie).[10]
Atemdepression
Die unerwünschte Atemdepression (als verminderte Ansprechbarkeit des Atemzentrums auf Atemantriebe) wird durch eine verminderte CO2-Empfindlichkeit des Atemzentrums über μ2-Rezeptoren ausgelöst. Sie ist direkt proportional zur analgetischen Potenz des Opioids. Indirekt hat sie durch eine Vasodilatation (Gefäßweitstellung) auch eine Erhöhung des intrakraniellen Drucks (Hirndruck) zur Folge. Als milde Verlaufsform tritt eine Hypoventilation (verminderte Atmung) mit nur wenigen Atemzügen pro Minute auf. Typisch für diese ist, dass der Betroffene einer Aufforderung zum aktiven Atmen nachkommt (sogenannte Kommandoatmung). Bei höherer Dosierung sisitiert die Atmung komplett (Atemstillstand). Durch den Einsatz des Antagonisten Naloxon ist eine Atemdepression aufhebbar.
Bei schmerzorientierter Gabe von Opioiden tritt in der Regel keine klinisch relevante Atemdepression auf, solange sich die Opioidgabe am Ausmaß der Schmerzreduktion orientiert und eine Überdosierung vermieden wird. Schmerz ist bezüglich Atemdepression ein Opioidantagonist.[11]
Atemnottherapie in der Palliativmedizin
Opioide können gerade in der Behandlung einer Dyspnoe als Folge fortgeschrittener Erkrankungen wie einer COPD zumindest im Terminalstadium einer Erkrankung verabreicht werden, sofern die Symptomlinderung und nicht die Beschleunigung des Sterbeprozesses angestrebt wird.[12][13] Darüber hinaus sind Opioide auch zur Linderung einer anderweitig nicht zu behandelnden Atemnot von COPD-Patienten außerhalb eines Terminalstadiums hilfreich.[14][15] Zum Einsatz kann z.b. Morphin mittels intravenöser oder subcutaner Injektion erfolgen, eine andere Möglichkeit ist die Gabe von nasal zu verabreichendem Fentanyl.[16]
Psychotrope Effekte
Eine Sedierung (Beruhigung) wird über κ-Rezeptoren bewirkt. Sie ist teilweise erwünscht (Narkose, Analgosedierung), teilweise unerwünscht (langfristige Schmerztherapie). Auch bei hoher Dosierung von Opioid-Analgetika kommt es jedoch nicht zur sicheren Ausschaltung des Bewusstseins, so dass Opioide im Rahmen einer Allgemeinanästhesie (Narkose) mit inhalativen oder intravenösen Hypnotika kombiniert werden müssen, um Wachheits-Phänomene (Awareness) zu vermeiden.
Opioide haben weiterhin angstlösende und euphorisierende Effekte, die als verantwortlich für die psychische Komponente einer Opioid-Abhängigkeit angesehen werden. Daneben können über σ-Rezeptoren jedoch auch Dysphorie und Halluzinationen verursacht werden, was bei den gemischten Agonisten-Antagonisten eine Rolle spielt.Übelkeit und Erbrechen
Durch die Stimulation Dopamin-abhängiger Rezeptoren in der Triggerzone der Area postrema am Boden des IV. Ventrikel wird das Brechzentrum in der Formatio reticularis stimuliert und so Übelkeit und Erbrechen (emetische Wirkung) ausgelöst. Im Rahmen einer Narkose kann dies postoperativ auftreten (postoperative nausea and vomiting, PONV). Diese Wirkung kann durch Antiemetika gemildert werden. In höherer Dosierung dämpfen Opioide das Brechzentrum jedoch, so dass dann eine antiemetische (übelkeitsmindernde) Wirkung resultiert.
Das dem Morphin verwandte Apomorphin hat eine ausgeprägte Wirkung an den Dopamin-2-Rezeptoren der Area postrema. Es kann aus diesem Grund zum Auslösen von Erbrechen bei manchen Vergiftungen genutzt werden, ist jedoch in Deutschland für diese Indikation (beim Menschen) nicht mehr zugelassen.Weitere Wirkungen
Spastische Obstipationen des Darms (Verstopfung) werden durch die Stimulierung von μ-Rezeptoren des Plexus myentericus der Darmwand mit einer Konstriktion der glatten Muskulatur bewirkt. Sie sind die relevanteste Nebenwirkung bei langfristiger Schmerzbehandlung und unterliegt nur einer geringen Toleranzentwicklung. Prophylaktisch kann die Gabe von Laktulose erfolgen. Gewünscht ist die obstipierende Wirkung beim Einsatz des Morphin-Abkömmlings Loperamid, das als Antidiarrhoicum zur symptomatischen Therapie von schwerem Durchfall dient.
Weiter kommt es zu einer Konstriktion des Sphincter oddi, wodurch der Druck im Gallengangsystem erhöht wird, was zu kolikartigen Schmerzen führen kann. Daneben ist eine Sekretstauung des Pankreas und in der Folge eine Pankreatitis möglich.
Durch denselben Mechanismus treten Entleerungsstörungen der Harnblase mit Harnverhalt auf.
Durch die Dämpfung des Hustenzentrums kommt es zu einer antitussiven (hustenmildernden) Wirkung. Selektiv ist diese für das Opiat Noscapin beschrieben. Diese Wirkung wird bei dem Antitussivum Codein und Derivaten genutzt. Bei der schnellen Injektion von hochpotenten synthetischen Analgetika wie Fentanyl bei der Narkoseeinleitung kann es initial jedoch zu einem Hustenreiz kommen, was das Aspirationsrisiko erhöht.
Opioide bewirken eine zentrale Sympathikolyse (Aktivitätsminderung des sympathischen Nervensystem). Durch diese sowie eine Erhöhung der Aktivität des Nervus vagus sowie einer direkten Vasodilatation kommt es zu einem Abfall der Herzfrequenz (Bradykardie), des Blutdruckes (Hypotonie) sowie des Herzzeitvolumens. In therapeutisch üblicher Dosierung ist die Beeinträchtigung der Herz-Kreislauffunktion nur gering. Bei eingeschränkter Kreislaufregulation wie bei Volumenmangel (Schock), Narkose sowie unter Antihypertensiva (blutdrucksenkende Medikamente) ist jedoch ein krisenhafter Blutdruckabfall möglich. Bei der Therapie des akuten Myokardinfarktes (Herzinfarkt) und der akuten Linksherzinsuffizienz (Herzschwäche) nutzt man die kreislaufdämpfende Wirkung zur Entlastung der Herzfunktion und zur Senkung des myokardialen Sauerstoffverbrauchs.
Eine Miosis (Verengung der Pupille) wird durch die Stimulation des parasympathischen Edinger-Westphal-Kern im Mittelhirn und die dadurch verursachte Kontraktion des Musculus sphincter pupillae ausgelöst. Beim Vorliegen einer Opioid-Vergiftung mit Sauerstoffmangel (s. u.) kann auch einen Mydriasis (Erweiterung der Pupille) auftreten.
Bolusinjektionen hochpotenter Opioide im Rahmen der Narkose können eine Muskelrigidität (Muskelsteifigkeit) auslösen, die vor allem Thorax (Brustkorb) und Abdomen (Bauch) betrifft (wooden chest), wodurch die Maskenbeatmung bei der Narkoseeinleitung erschwert wird. Der Mechanismus ist unklar. Besonders ausgeprägt ist diese unerwünschte Wirkung bei Alfentanil und Remifentanil. Im Rahmen der modernen Kombinationsnarkose spielt dieses Phänomen aufgrund der eingesetzten Muskelrelaxanzien nur noch eine untergeordnete Rolle.
Opioide können weiterhin Juckreiz (Pruritus) auslösen. Dies kommt durch eine Überlappung von Schmerz- und Juckreiz-assoziierten peripheren Mediatoren und Rezeptoren zustande.[17]
Opioide sind keine Trigger für die maligne Hyperthermie und haben keine toxische (giftige) Wirkung auf Leber und Niere. Sie setzen Histamin frei.
Intoxikation
Eine akute Intoxikation mit Opioiden kann im Rahmen einer Überdosierung bei Abhängigkeit, meist in Unkenntnis der Opioid-Konzentration sowie in suizidaler Absicht, akzidentiell (unabsichtlich), iatrogen (als Folge einer medizinischen Behandlung) oder auch bei einem Body-Packer-Syndrom bei Drogenkurieren kommen.
Die typische Symptomen-Trias der Opioid-Intoxikation besteht aus Atemdepression, nicht erweckbarem Koma und Miosis mit stecknadelkopfgroßen Pupillen. Bei tiefer Bewusstlosigkeit kann jedoch auch eine Mydriasis auftreten. Durch die insuffiziente Atmung besteht eine Hypoxie (Sauerstoffmangel) mit Zyanose, unter Umständen kann es zu einem Lungenödem kommen. Eventuell kann eine Cheyne-Stokes-Atmung beobachtet werden. Weiterhin tritt eine Kreislaufschwäche mit Bradykardie (Pulsverlangsamung) und Hypotension (Blutdruckabfall) ein. Der Muskeltonus ist herabgesetzt, die Reflexe sind abgeschwächt oder aufgehoben. Differenzialdiagnostisch kommt eine Vergiftung mit Clonidin in Betracht, deren Erscheinungsbild sehr ähnlich sein kann.
Die Therapie einer Opioid-Vergiftung ist primär symptomatisch und besteht in der Sicherung der Vitalfunktionen. Die wichtigste Maßnahme ist das Freihalten der Atemwege bei Ateminsuffizienz, falls erforderlich durch eine endotracheale Intubation und kontrollierte Beatmung mit Sauerstoff. Die Kreislaufinsuffizienz macht eine Schockbehandlung mit Volumengabe über großlumige Venenverweilkanülen erforderlich. Auftretende Krämpfe werden mit Benzodiazepinen behandelt.
Als spezifisches Antidot wird Naloxon eingesetzt, das als Antagonist an allen Opioid-Rezeptoren wirkt. Dieses wird in repetetiven Gaben bis zur deutlichen Besserung der klinischen Symptomatik eingesetzt (Titrationsantagonisierung). Vorsicht ist bei Abhängigen geboten, bei denen dadurch ein akutes Entzugssyndrom ausgelöst werden kann. Bei der Antagonisierung von längerwirksamen Opioiden kann es aufgrund der recht kurzen Halbwertszeit von Naloxon zu einem Rebound-Phänomen, der Remorphinisierung, kommen.[7]
Toleranz, Abhängigkeit, Entzug
Die Toleranzentwicklung (Gewöhnung) bei Opioiden bezeichnet die Wirkungsabschwächung und Verkürzung der Wirkdauer bei wiederholter Zufuhr, die durch eine Dosiserhöhung ausgeglichen wird. Es handelt sich um eine pharmakodynamische Toleranz, die hauptsächlich auf einer gesteigerten Enzymaktivität der intrazellulären Adenylatzyklase beruht.[18]
Die Toleranzausbildung ist charakteristischerweise für die analgetische, euphorische und atemdepressive Wirkung schneller als für die spasmogenen peripheren Effekte und die Miosis. Bei endogenen Opioiden wird die Toleranzentwicklung durch eine Aufnahme und Aufarbeitung der Rezeptoren in die Zelle verhindert.[19] Bei unterbrochener Opioidzufuhr kommt es zur Entzugssymptomatik, die auf einer vermehrten Freisetzung von Noradrenalin beruht. Die Entzugssymptomatik ist mit ein Diagnosekriterium für eine entstandene Abhängigkeit.[20]
Ein Entzug von Opioiden kann im ambulanten oder stationären Bereich bzw. ohne ärztliche Hilfe als sog. "kalter Entzug" oder mit "qualifizierten" Methoden durchgeführt werden. Der Schweregrad des Opioidentzugssyndrom kann mittels verschiedener validierter Beurteilungsbögen erhoben werden und ist abhängig von mehreren Faktoren. Eine psychosoziale Betreuung, die im Übrigen auch ein begünstigender Faktor für einen erfolgreichen Entzug an und für sich ist, soll diesem folgen, da damit eine länger dauernde bzw. anhaltende Abstinenz erleichtert wird. Eine psychosoziale Betreuung wird auch für Personen, die sich in Substitutionsprogrammen befinden, gefordert. Letztere sind die anerkannte Therapie für eine Abhängigkeit von Opioiden, insbesondere der Heroin-Abhängigkeit.
Werden Opioide zur Schmerztherapie eingesetzt, tritt eine Toleranzentwicklung und Abhängigkeit (bei ausreichender und zeitkonstanter Dosierung) nicht auf. Ein lautstarkes Verlangen nach vermehrten Opioidgaben ist hier als Zeichen einer Unterdosierung zu werten.[2]
Rechtliche Aspekte
Den nationalen Gesetzen liegt das Einheitsabkommen über die Betäubungsmittel zugrunde, vormals Internationales Opiumabkommen.
In Deutschland wird die Verkehrsfähigkeit von Betäubungsmitteln durch das Betäubungsmittelgesetz (BtMG) geregelt.[21] Opioide unterliegen dem Betäubungsmittelgesetz je nach Sucht- bzw. Missbrauchspotential entweder in allen Konzentrationen (siehe auch Übersichtstabelle), ab einer bestimmten Konzentration (Codein, Tilidin mit Naloxon, Dextropropoxyphen) oder aber überhaupt nicht (Tramadol und Nalbuphin).
In der Schweiz und Österreich gelten vergleichbare Gesetze (Betäubungsmittelgesetz (Schweiz),[22] Suchtmittelgesetz (Österreich)).
Siehe auch
Literatur
- Eckart J, Jaeger K, Möllhoff Th. (Hrsg).: Kompendium Anästhesiologie, ecomed 2010 ISBN 978-3-609-71361-8.
- Karow, Lang-Roth: Allgemeine und spezielle Pharmakologie und Toxikologie. 14. Auflage 2005. Eigenverlag.
- S3-Leitlinie: Langzeitanwendung von Opioiden bei nicht tumorbedingten Schmerzen (LONTS), AWMF-Registernummer 041/003 (online: Volltext), Stand 06/2009
Weblinks
-
 Wiktionary: Opioid – Bedeutungserklärungen, Wortherkunft, Synonyme, Übersetzungen
Wiktionary: Opioid – Bedeutungserklärungen, Wortherkunft, Synonyme, Übersetzungen - "Chemistry of Opioid Analgesics" (Betrachtung der Struktur-Wirkungs-Beziehung)
- [2] O p i o i d e von Stefan Boehm Institut für Pharmakologie Universität Wien
Einzelnachweise
- ↑ Porter J, Jick H: Addiction rare in patients treated with narcotics. New England Journal of Medicine 302: 123, 1980
- ↑ a b Enno Freye: "Opioide in der Medizin". 8. Aufl., Springer, 2010
- ↑ Fachinformation Meptid(R) Stand September 2007
- ↑ Rowbotham DJ:Endogenous opioids, placebo response, and pain. Lancet. 2001 Jun 16;357(9272):1901-2. PMID 11425407
- ↑ Lüllmann, Mohr: Pharmakologie und Toxikologie, 15. Auflage 2003. ISBN 3-13-368515-5
- ↑ a b Jochen Schulte am Esch, Hanswerner Bause, Eberhard Kochs: Anästhesie, Intensivmedizin, Notfallmedizin, Schmerztherapie. Thieme, Stuttgart; 3. Auflage 2006. ISBN 3-13-119083-3
- ↑ a b Karow, Lang-Roth: allgemeine und spezielle Pharmakologie und Toxikologie. 14. Auflage 2005. Eigenverlag.
- ↑ Frank Detlev, Richling Schneider: Fakten. Arzneimittel 2007. Thieme, Stuttgart 2006, ISBN 3-13-140543-0
- ↑ McQuay H: Opioids in pain management. Review. Lancet. 1999 Jun 26;353(9171):2229-2232. PMID 10393001.
- ↑ [1] AWMF Leitlinie Langzeitanwendung von Opioiden bei nicht tumorbedingten Schmerzen (LONTS), abgerufen am 25.Juli 2011
- ↑ Husebø/Klaschik: "Palliativmedizin"; Springer Medizin Verlag Heidelberg, 2006, 4. Auflage ISBN 978-3-540-29888-5.
- ↑ Jennings AJ, Davies AN, Higgins JPT, et al. A systematic review of the use of opioids in the management of dyspnoea. Thorax. 2002;57:939–44 (englisch). Thorax.bmj.com. Abgerufen am 27. Januar 2011.
- ↑ James R Runo and E Wesley Ely: "Treating dyspnea in a patient with advanced chronic obstructive pulmonary disease - Evidence-Based Case Review" West J Med. 2001 September; 175(3): 197–201. PMC1071542 (englisch). Western Journal of Medicine. Abgerufen am 27. Januar 2011.
- ↑ Rocker G, Horton R, Currow D, Goodridge D, Young J, Booth S.: „Palliation of dyspnoea in advanced COPD: revisiting a role for opioids.“ Thorax. 2009 Oct;64(10):910-915. PMID 19786716.
- ↑ Varkey B.: „Opioids for palliation of refractory dyspnea in chronic obstructive pulmonary disease patients.“ Curr Opin Pulm Med. 2010 Mar;16(2):150-154. PMID 20071992.
- ↑ Atemnot in der Palliativversorgung, Schmerztherapie, DGS, Ausgabe 2/2011, 27.Jg.
- ↑ Ikoma A et al:The neurobiology of itch. Nat Rev Neurosci. 2006 Jul;7(7):535-47. Review. PMID 16791143
- ↑ Freye E, Latasch L: Toleranzentwicklung unter Opioidgabe - Molekulare Mechanismen und klinische Bedeutung. Anasthesiol Intensivmed Notfallmed Schmerzther. 2003 Jan;38(1):14-26. PMID 12522725
- ↑ Koch T et al.: Receptor endocytosis counteracts the development of opioid tolerance. Mol Pharmacol. 2005 Jan;67(1):280-7 PMID 15475572
- ↑ Cami J, Farre M: Drug addiction. N Engl J Med. 2003 Sep 4;349(10):975-86. Review. PMID 12954747
- ↑ Gesetz über den Verkehr mit Betäubungsmitteln (online)
- ↑ Bundesgesetz über die Betäubungsmittel und die psychotropen Stoffe (Betäubungsmittelgesetz, BetmG) (online)

Bitte den Hinweis zu Gesundheitsthemen beachten! 
Bitte den Hinweis zu Rechtsthemen beachten!
Wikimedia Foundation.